Забор материала для иммуногистохимии
Пересмотр готовых гистологических препаратов
Пересмотр готовых препаратов является повторным микроскопическим исследованием препаратов (стекол, стеклопрепаратов), изготовленных в другом лечебном учреждении. Пересмотр выполняется высококвалифицированными врачами-патологоанатомами профильного лечебного учреждения, т.е. является экспертным заключением об имеющемся онкологическом заболевании.
Зачем нужен пересмотр?
Как и любая другая медицинская процедура, пересмотр выполняется исключительно в интересах пациента. Основной целью пересмотра готовых препаратов врачом-патологоанатомом любого профильного лечебного учреждения является постановка наиболее точного диагноза, что в последующем будет определять прогноз и выбор наиболее оптимального вида лечения. При подозрении или при наличии опухолевого процесса целью пересмотра является:
- определение наличия в исследуемых образцах тканей истинной опухоли или опухоле-подобного процесса,
- определение конкретного варианта опухоли (более 500 видов!) в соответствии с последними требованиями мировых стандартов диагностики онкологических заболеваний, что позволит уточнить прогноз заболевания и подобрать индивидуальный план лечения пациента,
- при злокачественных опухолях - оценить глубину инвазии, наличие метастазов в лимфатических узлах и других органах, а также предиктивные (определяющие выбор лекарственного лечения) и прогностические параметры, необходимые для наиболее полного анализа заболевания – все вышеперечисленное является необходимым для уточнения прогноза заболевания и подбора оптимального варианта химиолучевого лечения, которые могут существенно различаться для каждого вида опухолей.
Стоимость
Если у меня есть полис ОМС, должен ли я платить за пересмотр?
Основанием для взимания платы за пересмотр является отсутствие возможности повторного финансирования данной медицинской услуги из средств бюджета (Фонд обязательного медицинского страхования - ФОМС), ввиду того, что первоначальное исследование гистологических препаратов в лечебном учреждении, где они были изготовлены, уже было оплачено из средств ФОМС. Кроме того, пересмотр готовых препаратов не входит в перечень медицинских услуг, оплачиваемых ФОМС, в связи с чем оплата пересмотра осуществляется за счет личных средств пациента.
За более подробной информацией рекомендуем обращаться в вашу страховую компанию.
Как и любая другая медицинская услуга, пересмотр гистологических препаратов не является обязательным, поэтому пациент вправе отказаться от данной услуги.
В случае отказа от пересмотра пациент может получить консультацию врача-онколога в соответствии с тем диагнозом, который указан в представленной медицинской документации, независимо от того насколько данный диагноз верен и насколько соответствует требованиям современных стандартов диагностики онкологических заболеваний.
По результатам внутреннего аудита в патологоанатомическом отделении за 2016-2017 года было выявлено, что доля принципиальных расхождений диагнозов до и после пересмотра составляла от 15 до 40% в зависимости от типа опухолевой патологии.
Во всех ли случаях нужен пересмотр?
В редких случаях в пересмотре готовых препаратов нет необходимости, что объясняется наличием всех необходимых (соответствующих актуальным стандартам онкологической диагностики) данных, указанных в микроскопическом описании, выполненном в другом (как правило, профильном) лечебном учреждении. Вопрос о необходимости пересмотра в каждом случае решается индивидуально на этапе обращения пациента за консультацией в поликлинику НМИЦ онкологии.
Сроки выполнения пересмотра
В большинстве случаев гистологическое заключение выдается врачом в день обращения в регистратуру патологоанатомического отделения. В остальных случаях срок ответа увеличивается до 2-4 рабочих дней, что объясняется диагностической сложностью исследуемых препаратов и загруженностью патологоанатомического отделения.
Как забрать на пересмотр в другое лечебное учреждение гистологические препараты, сделанные в НМИЦ онкологии?
В соответствии с п.31 Приказа №179н от 24.03.2016 г. Минздрава России, гистологические препараты (стекла и парафиновые блоки), изготовленные в патологоанатомическом отделении НМИЦ онкологии, могут быть выданы на руки пациенту или его законному представителю для пересмотра или дополнительных исследований в другом лечебном учреждении.
Выдача гистологических препаратов, принадлежащих НМИЦ онкологии, осуществляется в порядке, установленном внутренним приказом по клиническим институтам НМИЦ онкологии.
Обращаем ваше внимание, что в части случаев срок выдачи гистологических препаратов, принадлежащих НМИЦ онкологии, может достигать нескольких дней, что связано с задействованием микропрепаратов в том или ином исследовании или необходимостью поиска препаратов в архиве патологоанатомического отделения.
Методика проведения иммуногистохимического исследования
Иммуногистохимические исследования – важный этап современной морфологической диагностики, основанный на проведении реакции между антигенами опухоли и вводимыми антителами, видимой при окрашивании хромогеном. Эти исследования требуют осуществления нескольких подготовительных этапов перед непосредственно аналитическим. Качество их проведения существенно влияет на результат анализа.
Биопсия
Морфологические исследования требуют для своего осуществления образцы опухоли. Поэтому исследование начинается с проведения биопсии – забора кусочков опухоли у пациента. Эта процедура может проводиться как амбулаторно, так и в виде операции (возможно с удалением опухоли целиком). Образцы ткани сразу помещают в раствор забуференного 10%-ного формалина, каждый кусочек в свой отдельный контейнер с маркировкой. Контейнеры с образцами доставляют в патоморфологическую лабораторию, где начинается этап подготовки к анализу – фиксация и проводка материала.
Фиксация

Фиксация проводится для изменения структуры белков с целью предохранить их от вымывания, деградации или других изменений, которые могут происходить в нормальной нефиксированной ткани. Кроме предотвращения деградации или вымывания антигена, фиксация также должна сохранять распределение антигена (ядерное, цитоплазматическое или мембранное) и, насколько это возможно, его вторичную и третичную структуру, чтобы обеспечить сродство для антител, которые в дальнейшем будут использоваться для обнаружения антигена. Ошибки на этом этапе приведут к неверной интерпретации результатов окрашивания . Для минимизации ошибок при фиксации применяются стандартные растворы и протоколы фиксации, валидизация реактивов.
Существует много различных типов фиксирующих растворов, однако наиболее часто используемый для фиксации реагент – 10% раствор нейтрального забуференного формалина. Он быстро проникает в ткань, а затем медленно ее фиксирует. Формалин особенно хорошо фиксирует маленькие молекулы, такие например как гормоны. Очень важно соблюдать оптимальное время фиксации, которое может варьировать от одной комбинации антиген-антитело к другой. В среднем, она занимает около 6-12 часов.
Проводка

На этапе проводки фиксированные образцы обрабатывают последовательно серией растворов спирта, ксилола, а затем горячего парафина, чтобы придать стабильность и эластичность ткани. Так получаются парафиновые гистологические блоки. Затем на микротоме нарезаются тонкие пленки для изготовления гистологических стекол – толщина их не может составлять более 5 мкм, так как это будет мешать интерпретации результата окрашивания. Эти тонкие пленки ткани помещаются в емкость с водой и там переносятся на стекла с адгезивным составом. Затем проводится процедура очистки от остатков парафина, обратная процессу изготовления парафиновых блоков.
Окрашивание и исследование
Полученные стекла окрашиваются сначала гематоксилином-эозином, а затем проводится окрашивание антителами выбранной врачом панели и проявление реакции хромогеном. Эти этапы могут проводиться вручную, либо быть автоматизированными, что повышает качество окрашивания.
Затем готовые стекла попадают к врачу-патоморфологу, который изучает их под микроскопом и ставит диагноз. При наличии сомнений в постановке диагноза могут проводиться дополнительные консультации готовых стекол с другим специалистом, называемые пересмотром гистологических стекол .
ИГХ исследование
Иммуногистохимическое (ИГХ) исследование представляет собой метод идентификации специфичных антигенных свойств злокачественных опухолей. Иммуногистохимические методы используются для выявления локализации того или иного клеточного или тканевого компонента (антигена) in situ посредством связывания его с мечеными антителами и являются неотъемлемой частью современной диагностики рака, обеспечивая обнаружение локализации в тканях различных клеток, гормонов и их рецепторов, ферментов, иммуноглобулинов, компонентов клеток и отдельных генов.
Цели ИГХ исследования
ИГХ исследования позволяют:
1) осуществлять гистогенетическую диагностику опухолей;
2) определять нозологический вариант новообразования;
3) выявлять первичную опухоль по метастазу с неизвестным первичным очагом;
4) определять прогноз опухолевого заболевания;
5) определять злокачественную трансформацию клеток;
6) определять возможности таргетной терапии ;
7) выявлять как резистентность, так и чувствительность опухолевых клеток к химиотерапевтическим препаратам;
8) определять чувствительность опухолевых клеток к лучевой терапии.
Как проводится ИГХ исследование?
ИГХ исследование начинается с забора материала. Для этого проводят трепан-биопсию , при которой производят забор столбика ткани из опухоли и близлежащих тканей, либо материал поступает с операции. Затем материал фиксируют. После фиксации материал отправляется в проводку, что позволяет подготовить его к работе (обезжирить и дополнительно фиксировать). После проводки все образцы заливают парафином, получая гистологические блоки. Парафиновые блоки хранятся вечно, поэтому провести исследование ИГХ можно при наличии парафиновых блоков, сделанных ранее.
Следующим этапом ИГХ исследования является микротомирование - лаборант делает срезы с парафиновых блоков толщиной до 1,0 мкм и помещает их на специальные гистологические стекла.
Затем производятся последовательно рутинная окраска и иммуногистохимическое исследование, позволяющие на каждом этапе все более и более дифференцировать фенотип и нозологию опухоли.
Как видно, ИГХ исследование представляет собой сложный многоступенчатый процесс, и поэтому для проведения ИГХ исследования следует выбирать самую современную лабораторию с высококвалифицированными специалистами и высокой долей автоматизации - так Вы сведете на нет риски получения некачественной диагностики. Такой лабораторией на сегодняшний день является ЮНИМ.
Отдельно следует сказать о сроках проведения данного исследования. В среднем по России, ИГХ исследование производится в сроки от 10 дней до нескольких недель. При обращении в ЮНИМ Вы можете сделать исследование ИГХ всего за 3 дня! Также преимуществом проведения ИГХ исследования в ЮНИМе является бесплатная курьерская доставка Ваших материалов на исследование из любого города России.
Стоимость и срок исследования
| Наименование | Срок | Стоимость, руб. |
|---|---|---|
| Иммуногистохимия | от 3 дней | 28300 |
Иммуногистохимия

Иммуногистохимия (иначе ее называют иммуногистохимический анализ) представляет собой исследование, цель которого состоит в обнаружении патогенных клеток в тканевых образцах. Для этой цель используют молекулы, вырабатываемые иммунной системой.
Само название действия тройственное, в него уместились слова, которые сами по себе являются названиями определенных направлений в науке и практике:
- Иммунология;
- Гистология;
- Химия.
Реактивы, которые применяют, насыщены клетками (cellula), структура которых способна антигены к себе притягивать.
Для удобства, наглядности и контроля используют ферменты, начинающиеся проявляться при реакции положительной.
ИГХ – исследование дополнительное с точки зрения диагностики. К нему прибегают в случае отсутствия результатов гистологии, а также для уточнения на уровне молекул характеристик опухоли.
ИГХ имеет практическое применение при:
- Характеристике клеток;
- Анализе внутриклеточных процессов и уникальности синтеза, в клетках происходящего;
- Анализе гормонов и их рецепторов.
Исторический экскурс
Теоретические основы ИГХ-изучения были оформлены сороковые годы XX столетия Альбертом Кунсом. Применяя флуоресценцию, он искал патогенные клетки в замороженных. Позже пришла идея использовать молекулы, вырабатываемые иммунной системой, окрашивать их ферментами. Так было установлено соответствие реакции света и характеристики частиц онкологических.
В середине восьмидесятых аргентинец С.Мильштейн получил Нобелевскую премию за создание гибрида онкологической клетки с лимфоцитом, способной синтезировать моноклональные cellula.
В середине 1990-х гг. С.Тэйлор проверил двадцать тысяч злокачественных образований и установил, что в очень многих случаях поставленный диагноз был ошибочен. Именно тогда ИГХ показала свою эффективность в плане диагностическом.
Зачем проводить после гистологии?
Медицинская практика знает случаи, когда к ИГХ прибегают после гистологического исследования. Это объясняется рядом причин, одна из которых следующая: окончательный диагноз поставить нельзя, вследствие того, что у ракового образования микроскопическое строение очень неспецифичное.
Задачи ИГХ в борьбе с раком
В онкологии методика играет весьма важную роль, которую, конечно же недооценивать нельзя. Благодаря ИГХ, врач может:
- Отнести рак к определенному типу;
- Определить, какие белки провоцируют развитие опухолевых очагов;
- Обнаружить метастазы;
- Понять, имела ли место трансформация на уровне клеток;
- Сделать прогноз;
- Решить вопрос необходимости таргетной терапии;
- Выяснить, насколько чувствительны патогенные микрообразования к терапевтическому лечению.

Выделяют два метода ИГХ-изучения – прямой и непрямой.
При прямом нужен один вид молекул-антител. Молекулы эти взаимодействуют с молекулой, которая является мишенью. Если эта патогенная частица присутствует в ткани и есть реакция, опухолевая ткань окрашивается.
Чаще применяют непрямой вид. Здесь необходимы две cellula. Первая начинает взаимодействовать с частицей атипичной, вторая вступает во взаимодействие с полученным комплексом «атипичная cellula – антитело». Маркер, который изменил свой цвет, связывают со второй частицей.
У непрямого ИГХ-изучения есть неоспоримое преимущество – чувствительность его более выше.
Еще одно преимущество в том, что для проведения диагностики по второму виду, нужно ограниченное количество молекулярного материала.
Этапы
Можно выделить несколько этапов подготовки к проведению ИГХ-изучения.
- Проведение биопсии.
- Биоптат фиксируют и помещают в парафин, который сохраняет структуру ткани;
- Делают тончайшие срезы.
- Срезы раскладывают на клейкое стекло;
- Удаляют парафин.
- Проводят анализ, используя микроскоп.
Перспективы
Перспективы, ИГХ, можно объединить в две группы:
- Обнаружение патологии;
- Лекарственная чувствительность.
Диагностические цели таковы:
- Окончательный вариант диагностического анализа;
- Уточнение степени раковой опухоли;
- Дифференцирование образований и процессов, с опухолями не связанными;
- Различение опухолевых процессов, присутствующих в организме.
Некоторые возможности с точки зрения препаратной чувствительности:
- Рецепторы стероидных гормонов;
- Белок Her2/neu;
- Рецепторы соматостатина 2А и 5 типов;
- PD-L1;
- Индекс пролиферативной активности (Ki-67);
- ALK, некоторые иные.
Мишени
Мишени – это опухолевые маркеры, и их достаточно много. Именно поэтому перед началом проведения процедуры врач четко должен понять предмет поиска.
Маркеров нет в здоровых микрообразованиях либо, а, если они есть, их количество довольно незначительно. Назовем несколько примеров:
- Альфа-фетопротеин;
- Цитокератины;
- Фермент CD10 (CALLA), некоторые иные.
Плюсы
У методики следующие плюсы:
- Минимальное количество биоптата и реактивов;
- Быстрый результат;
- Определение рака на начальной стадии его развития;
- Точность и достоверность;
- Возможность получения трехмерной картинки.
Ответ на взаимодействие с клеткой, выработанной иммунной системой, проявляется уже через три часа. Через неделю готовится окончательное заключение, в котором установлены:
- Тип онкологии;
- Стадия;
- Первичный очаг.
Погрешность минимальна, но она также может возникнуть, если пациент не придерживался рекомендаций по подготовке к процедуре.
Сроки выполнения
Сроки выполнения ИГХ-изучения определены Приказом Минздрава России №179н от 24.03.2016 г.:
- С использованием до 5 маркеров включительно – не более 7 рабочих дней;
- С использованием более 5 маркеров – не более 15 рабочих дней.
Роль в современной онкологии
ИГХ дает возможность досконально изучить все аспекты злокачественных опухолей, чего нельзя сказать о других диагностических способах.
Роль ее в уточнении прогнозов и назначении правильного лечения трудно переоценить.
Иммуногистохимическое исследование (ИГХ)
Иммуногистохимия является дополнительным методом исследования, применяемым в патологической анатомии при диагностике доброкачественных и злокачественных новообразований, когда постановка диагноза по гистологическим препаратам не представляется возможной или требуется уточнение клинически важных молекулярных параметров опухоли.
Данная методика основана на выявлении в анализируемом образце ткани белков, специфичных для того или иного вида клеток, что позволяет отличать один вид опухоли от другого, а также выявлять маркеры, отвечающие за лекарственную чувствительность опухолевой ткани.
Зачем нужна иммуногистохимия, если уже сделано гистологическое исследование?
В ряде случаев проведения обычного гистологического исследования биопсии бывает недостаточно, что объясняется следующими причинами:
- опухоль имеет крайне неспецифичное микроскопическое строение, которое не позволяет поставить окончательный диагноз.
Например, диагноз практически всех лимфом и лейкозов (более 70 видов!) ставится после ИГХ исследования, а в части случаев дополнительно требуется молекулярно-генетическое исследование; в свою очередь, за гистологическим диагнозом «мелкокруглоклеточная опухоль» может скрываться до 13 различных злокачественных опухолей, каждая из которых имеет свой прогноз и требует индивидуального плана химиолучевого лечения – единственным методом, способным помочь врачу в дифференцировании этой группы опухолей, является ИГХ исследование.
Сроки выполнения ИГХ исследования
В соответствии с п.24 Приказа №179н от 24.03.2016 г. Минздрава России, срок выполнения ИГХ исследования:
ИГХ при раке молочной железы
ИГХ при раке молочной железы — необходимость современной онкологии. Его результаты позволяют подобрать максимально подходящее женщине противоопухолевое лечение.
Что такое иммуногистохимия при РМЖ?
Иммуногистохимический анализ или коротко ИГХ основан на способности иммунитета синтезировать вещества, нейтрализующие инородные агенты — бактерии, вирусы, грибы и выделяемые ими токсины. Инородные агенты — это антигены, в их присутствии иммунные клетки вырабатывают определённое антитело, на каждое антитело имеется свой антиген.
Рак молочной железы умело скрывается от санкций иммунитета, тем не менее раковые клетки и их структурные элементы — антитела, иммунитет их не видит, но ИГХ выявляет эти антитела.
При ИГХ кусочек опухоли обрабатывают реагентами с антигенами, которые находят своё антитело и соединяются с ним, изменяя окраску исследуемого кусочка злокачественной ткани.

Для чего проводят иммуногистохимию при РМЖ?
Иммуногистохимия нужна не для научной работы, а для практического использования:
- Обнаружение в клетках рецептора половых гормонов, чувствительного к эстрогену (ЭР) или прогестерону (ПР), прогнозирует чуть более плавное течение рака с меньшей вероятностью метастазирования, с преимущественной локализацией метастазов в костях, большую продолжительность жизни даже при генерализации процесса;
- Разная концентрация ЭР и ПР позволяет выбрать для конкретной женщины оптимальное лечение, так при высоком уровне ЭР в сочетании с ПР и даже без них можно рассчитывать на хороший результат гормональной терапии, без рецепторов обязательна химиотерапия;
- Наличие в клетке НЕR2 в высокой концентрации указывает на агрессивность рака, что требует химиотерапии и специфического нейтрализатора НЕR2;
- Сочетание позитивного гормонального статуса с НЕR2 вызывает сомнения в результативности гормонотерапии, поэтому в программу лечения включается химиотерапия;
- Высокая концентрация Ki-67 — свидетельство высокой степени злокачественности и, опять-таки, не позволяет избежать химиотерапии.
Показания к иммуногистохимии при РМЖ
При раке молочной железы для ИГХ только одно показания — определение степени агрессивности рака по его структурным компонентам для подбора оптимальной программы лечения.
Обычный морфологический анализ — гистология показывает степень злокачественности опухоли и её клеточный состав, часто неоднородный, но не позволяет определить белковые структуры:
- Чувствительность каждой клетки к лекарствам определяется наличием у нее рецепторов половых гормонов;
- Активность клеточного размножение и скорость роста ракового узла контролирует белок НЕR2, если его слишком много, то рак будет расти быстрее и формировать защиту клетки от лекарств вплоть до полной устойчивости;
- Способность быстро воспроизводить замену погибшим клеткам, захватывая при этом новые территории, определяет маркер пролиферации Ki-67.
Концентрацию всех этих клеточный субстанций и определяет ИГХ.
Подготовка к исследованию
ИГХ при раке молочной железы проводится вне организма больной, но с кусочком её опухоли. Сегодня всем женщинам с впервые обнаруженным новообразованием в железе на этапе диагностики специальной иглой выполняется биопсия — кор-биопсия.
Взятый небольшой столбик раковой ткани подвергается гистологическому исследованию и ИГХ, что позволяет верифицировать, то есть доказать наличие рака, и планировать первичное лечение. Удалённую во время операции на молочной железе опухоль тоже подвергают гистологическому и ИГХ исследованиям для уточнения плана лечения.
Женщине перед биопсией надо только успокоиться, никакой определенной подготовки от неё не требуется.
Проведение исследования
Взятый при биопсии или из удалённых при операции тканей молочной железы кусочек рака в пробирке с формалином (для консервации) отправляется в патоморфологическую лабораторию. Кусочек разрезается на тончайшие пластинки, которые консервируются на очень длительный срок — несколько десятилетий, чтобы при необходимости имелся материал для анализа. Пластинки также подвергают иммуногистохимии.
ИГХ делается двумя способами: внесённые с реактивом антигены напрямую контактируют с антителами или через антиген-посредник, который сначала ищет свое антителом, а затем этот дуэт находится вторым антигеном, концентрация которого и измеряется.
О чем говорят результаты?
Обнаружение в раке молочной железы рецепторов ЭР и ПР предсказывает относительно доброкачественное течение при эффективности гормональных препаратов, но в реальной жизни опухоль может не среагировать на эндокринную терапию, правда процент устойчивости невысок.
Обнаружение Ki-67 прогнозирует неспокойную жизнь и интенсивное лечение с использованием максимальных возможностей химиотерапии для изменения негативного прогноза болезни.
Рецептор НЕR2 — прогностический фактор, предлагающий сосредоточение на химиотерапии без особых надежд на антигормональное воздействие, но с другой стороны, предсказывает необходимость использование таргетного препарата, связывающего патологический белок.

Расшифровка исследования
Формально считается, что 1% ЭР уже положительно, но до 10% ЭР сомнительна надежда на значимый результат эндокринной терапии. Иммуногистохимический анализ рецепторного статуса рака молочной железы предполагает следующие ответы:
- от 0 до 2 баллов — нет гормональной зависимости;
- при 3 — 8 баллах — возможна зависимость от эндокринного воздействия, чем больше баллов, тем выше уровень рецепторов, тогда как при 3 баллах только десятая часть раковых клеток имеет рецептор.
Белок Ki-67 констатирует:
- меньше 15% — невысокая активность пролиферации;
- 16% — 30% — умеренная агрессивность;
- выше 30% — высокая агрессия.
Определяемые при иммуногистохимии структурные элементы не гарантируют исполнения предначертанного — в процессе лечения рак изменяет свои характеристики. В нашей клинике определяют реальные характеристики злокачественного процесса в конкретный момент времени и подбирают оптимальное лечение по панели из множества генов.
Иммуногистохимия
Иммуногистохимия, или иммуногистохимический анализ — исследование, во время которого в образцах ткани с помощью антител выявляют определенные молекулы. Этот метод диагностики нашел широкое применение в онкологии.

Немного теории и истории. Для того чтобы обнаруживать и уничтожать чужеродные вещества, иммунная система использует особые молекулы — антитела. Они отличаются специфичностью: каждое антитело может связываться строго с определенным антигеном.
В 1941 году американский иммунолог Альберт Кунс впервые решил использовать антитела в лаборатории, чтобы «распознавать» с помощью них белки бактерий. В 1984 году биохимик из Аргентины Сезар Мильштейн получил Нобелевскую премию за то, что создал гибрид опухолевой клетки с лимфоцитом, которая могла синтезировать моноклональные антитела. После этого началось производство моноклональных антител для диагностических и лечебных целей.
В 1994 г. С. Тэйлор применил иммуногистохимический анализ, чтобы проверить 20 000 опухолей, и обнаружил, что диагнозы в половине случаев были ошибочными. Иммуногистохимия зарекомендовала себя как эффективный метод диагностики.
Какие задачи в онкологии помогает решать иммуногистохимия?
Иммуногистохимический анализ помогает врачам-онкологам:
- Отнести злокачественную опухоль к тому или иному типу.
- Выяснить, в каких генах опухолевых клеток произошли мутации, какие белки способствуют прогрессированию рака.
- Выявить первичную опухоль и ее метастазы.
- Определить, произошла ли злокачественная трансформация клеток.
- Определить прогноз для пациента.
- Разобраться, поможет ли в данном случае таргетная терапия.
- Определить, чувствительны ли опухолевые клетки к химиотерапии, лучевой терапии.
Как это работает?
Иммуногистохимия бывает прямой и непрямой. В первом случае используют один вид антител, которые должны вступить в связь с определенной молекулой-мишенью. Если молекула-мишень присутствует в ткани, и реакция произошла, опухолевая ткань окрашивается:
- Чаще всего к антителу присоединяют фермент, например, пероксидазу. Этот фермент катализирует химическую реакцию, которая приводит к изменению цвета.
- Иногда к антителу присоединяют флюоресцин или родамин, при этом окрашивание выявляют с помощью флюоресцентной микроскопии.
- всего применяют непрямую иммуногистохимию. При этом используют два антитела. Одно соединяется с антигеном, второе — с полученным комплексом антиген-антитело. Маркер, который вызовет изменение цвета, связывают со вторым антителом.
Непрямой метод имеет некоторые преимущества:
- Он обладает более высокой чувствительностью, потому что с одним первичным антителом (тем, которое связывается с белком-мишенью) может связаться несколько вторичных антител.
- Исследование занимает немного времени: для того, чтобы произошла реакция, нужно примерно 3 часа.
- Непрямая иммуногистохимия требует небольшого количества антител. Например, вторичное антитело, направленное на иммуноглобулины кролика, будет реагировать на любое первичное антитело «кроличьего» происхождения. Не нужно создавать много разных видов вторичных антител с окрашивающей или флуоресцентной меткой.
Как проводят исследование?
Для того чтобы выполнить иммуногистохимический анализ, нужно получить опухолевую ткань, то есть провести биопсию. В качестве материала можно использовать столбик ткани, полученный во время трепан-биопсии, фрагмент тканей или даже целый орган, удаленный во время операции.
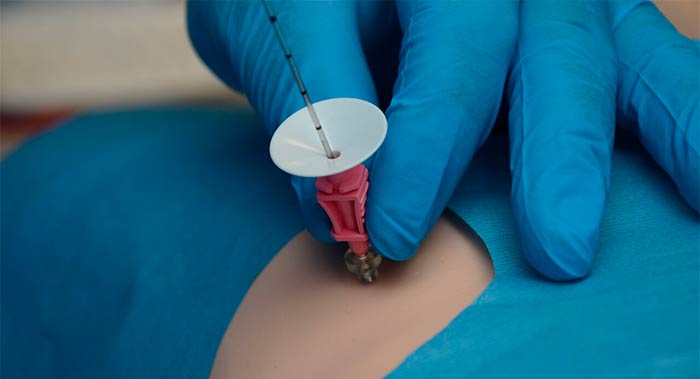
Образец ткани фиксируют с помощью формальдегида (иногда используют метанол, ацетон и другие фиксаторы — это зависит от того, какой антиген нужно выявить, и реагирует ли он с теми или иными фиксаторами) и погружают в парафин. Парафинизация помогает законсервировать ткань, сохранить ее структуру на длительное время.
Затем ткань, помещенную в парафин, нарезают с помощью специального инструмента — микротома — на слои толщиной 3–5 мкм. Эти тонкие срезы помещают на стекло, покрытое, специальным клеем.
Некоторые образцы слишком чувствительны к реагентам, которые применяют во время вышеописанной процедуры. Их нельзя помещать в парафин. Такие ткани замораживают жидким азотом. Этим альтернативным методом пользуются редко, только в случае необходимости, так как у заморозки есть некоторые недостатки: она делает изображение под микроскопом не таким четким, требует специальных условий хранения образцов. Фиксацию ткани в таких случаях проводят уже после нанесения на стекло и размораживания, ацетоном или формальдегидом.
После того как срезы нанесены на стекло, из них нужно удалить весь парафин, иначе антитела не прореагируют с антигеном. Эта процедура называется депарафинизацией. Ее проводят с помощью ксилола. Затем выполняют еще некоторые подготовительные процедуры, чтобы антитела могли успешно прореагировать с нужными антигенами, и, наконец, проводят непосредственно иммуногистохимический анализ. Обработанную антителами ткань рассматривают под микроскопом, чтобы проверить, окрасилась ли она.
Какие молекулы-мишени выявляют во время иммуногистохимии?
Количество возможных мишеней измеряется сотнями. Перед исследованием врач должен понимать, что он ищет, и использовать соответствующие антитела. В онкологии мишенями являются опухолевые маркеры — вещества, которые в здоровых клетках отсутствуют вообще или присутствуют в значительно меньшем количестве. Вот некоторые примеры:
- Рецепторы к эстрогенам и прогестерону помогают идентифицировать гормонально-позитивный рак молочной железы и разобраться, помогут ли женщине гормональные препараты.
- Простатспецифический антиген (ПСА) имеет значение в диагностике рака простаты.
- Альфа-фетопротеин — присутствует в гепатоцеллюлярной карциноме (рак печени).
- Цитокератины помогают в диагностике рака и некоторых сарком (злокачественных опухолей соединительной ткани).
- Фермент CD10 (CALLA) связан с карциномой почек, лимфобластным лейкозом.
Какова роль иммуногистохимии в современной онкологии?
Иммуногистохимический анализ помогает изучить характеристики злокачественной опухоли, которые не могут выявить другие методы диагностики. Зачастую это играет важную роль в уточнении диагноза и назначении правильного лечения. Врач может определить, какие комбинации препаратов будут наиболее эффективны для конкретного больного, иными словами, реализуется принцип персонализированного лечения. Зачастую это помогает улучшить результаты, подобрать эффективное лечение для пациентов, которым не помогает стандартная терапия.
ИГХ исследование - что это такое, расшифорвка результатов

ИГХ представляет собой методику, используемую в патологической анатомии для диагностики раковых и доброкачественных опухолей. Его назначают, когда установить точный диагноз стандартным гистологическим способом невозможно или необходима детализация клинически значимых параметров новообразований на молекулярном уровне.
Очень часто гистологии бывает недостаточно. В большинстве случаев причиной этому является крайне нетипичная структура патологического образования, что существенно затрудняет постановку точного диагноза. В частности, при лимфоме и лейкозе ИГХ делают практически всегда.
Нужно отметить, что всего насчитывается около 70 разновидностей лейкозов и лимфом. Верифицировать некоторые их них удается лишь путем нескольких исследований – гистологического, иммуногистохимического и молекулярно-генетического.
Еще один диагноз – «мелкокруглоклеточная опухоль» – может означать 13 злокачественных образований, имеющих разное течение и прогноз. Кроме того, каждое из них требует разработки особой схемы химио- и радиотерапии. Дифференцировать такие опухоли помогает единственный метод – иммуногистохимия.
Суть методики
При развитии любого опухолевого процесса формируются чужеродные организму белки – антигены, в противовес которым иммунная система человека вырабатывает антитела – иммуноглобулины. Они прикрепляются к антигенам и связываются с эпитопами – основными частями антигенных макромолекул. Антитела выполняют сразу две функции: связывающую и эффекторную. Проще говоря, они напрямую мешают антигенам наносить вред и одновременно активируют комплемент, запуская ответную реакцию иммунитета.
Роль антигенов в данном случае принадлежит атипичным опухолевым клеткам. Перед тем как провести иммуногистохимическое исследование, срезы биометариала маркируются специфическими антителами к ним. В целях дальнейшей визуализации эти антитела окрашиваются ферментами. Далее, используя высокоточную оптику, наблюдают за поведением испытуемых клеток.
Если белковые соединения, помеченные как антитела, связываются с опухолевыми клетками, будет видно свечение – флюоресценцию, свидетельствующую о наличии искомых веществ. Так выявляют, например, рецепторы к гормонам и онкомаркеры. При подозрении на рак молочной железы таким образом обнаруживаются рецепторы к эстрогену и прогестерону.
Кому показано
Основным показанием к назначению иммуногистохимии являются злокачественные новообразования. В онкологии данный метод применяется для поиска метастазов и патологических микроорганизмов, определения вида и локализации опухоли, а также с целью оценки активности патологического процесса. С помощью ИГХ можно установить окончательный или, реже, промежуточный диагноз при раке кожи (меланоме), саркоме, лимфогранулематозе, лимфолейкозе и лейкозе, типировать степень злокачественности процесса. Последнее крайне важно при нейроэндокринных образованиях, которые еще называют «скрытыми убийцами» из-за того, что их очень трудно распознать на ранних стадиях.

Иммуногистохимическое исследование часто проводят для того, чтобы избежать назначения агрессивного лечения токсичными препаратами
В отдельных случаях иммуногистохимический анализ позволяет установить источник метастазов, когда локализация первичного очага неизвестна, а также провести дифференциальную диагностику при нескольких новообразованиях разного происхождения.
ИГХ может назначаться при бесплодии, хронических патологиях эндометрия, матки и яичников, привычных выкидышах. Ее целесообразно делать и в том случае, если беременность не наступает после нескольких процедур ЭКО.
Иммуногистохимия поможет обнаружить наличие клеток, препятствующих зачатию, и определить дальнейшую тактику лечения бесплодия.
Методом ИГХ оценивают и лекарственную чувствительность путем выявления:
- рецепторов половых гормонов – эстрогена, прогестерона и андрогенов. Необходимо при поражении женской репродуктивной системы;
- фактора роста опухоли Her2/neu. Биомаркер и терапевтическая мишень агрессивных типов рака груди;
- соматостатиновых рецепторов 2а и 5 типа, важных при карциноидах;
- мембранного белка иммуноглобулинов PD-L1, гена ALK и рецептора тирозинкиназы ROS. Данные показатели исследуются преимущественно при немелкоклеточном раке легких;
- микросателлитной нестабильности;
- индекса пролиферативной активности.
Трудно переоценить важность микросателлитной нестабильности (MSI), которая существенно расширяет прогностические и лечебные возможности у пациентов со злокачественными поражениями ЖКТ. Новообразования с низкой MSI медленнее растут и реже дают метастазы. Поэтому своевременное выявление MSI позволяет избежать назначения агрессивной, но заведомо неэффективной терапии.
ИГХ исследования: что это такое и как проводятся
Для выполнения ИГХ необходим биоматериал, забор которого осуществляется в основном путем взятия биопсии. Несколько реже его получают в ходе эндоскопической или классической открытой операции. Способ изъятия пораженной ткани зависит от типа и локализации рака. При этом следует учесть, что брать материал на анализ следует до начала терапии. В противном случае возможно искажение результатов исследования.
Этапы проведения анализа:
- Полученный биоматериал фиксируют, обрабатывая в формалине, и отправляют в лабораторию.
- Затем его обезжиривают и подвергают повторной фиксации, после чего заливают парафином.
- Далее производится микротомирование – с готовых парафиновых блоков делаются тонкие срезы, которые помещаются на специальные стекла. Толщина среза составляет не больше 1 мкм.

Для забора материала назначают биопсию опухоли или изымают фрагмент ткани в ходе оперативного вмешательства
Когда ткани лежат на стеклах, их обрабатывают раствором антител. Количество их видов ограничено несколькими десятками. Исследование реакций с применением до 5 разных антител проводится на малой панели. При более масштабном эксперименте нужна большая панель.
В ходе ИГХ рак любого органа проявляется эффектом свечения – флюоресценции, – благодаря чему выявляются злокачественные клетки, определяются рецепторы гормонов или другие заданные параметры.
Расшифровка
Изучением срезов биоматериала занимаются врачи-патологоанатомы. Они же первыми составляют прогноз, исходя из выявленного типа и объема онкогенных клеток. При расшифровке результатов особое внимание обращают на показатель К-67 – специфический белок, антиген ракового процесса. Он вырабатывается только при активном делении клеток, а в состоянии покоя не продуцируется.
К-67 – это именно тот онкомаркер, что показывает степень озлокачествления процесса. Если его уровень в процентном содержании составляет 85% и выше, то заболевание прогрессирует стремительно и с высокой вероятностью вскоре приведет к смерти.
Благоприятным будет прогноз при К-67=10%. В случае грамотно составленного плана терапии есть все шансы на полное выздоровление, зачастую без риска рецидива. При К=30% констатируют среднюю степень тяжести болезни, что означает достаточно быстрый рост рака. С помощью курсовой химиотерапии его можно замедлить и даже остановить.
Однако К-67 – это не единственный показатель, который указывается в медицинском заключении. Также записываются антитела, к которым выявлены соответствующие антигены, тип и количество последних.
Полученное заключение врач-патологоанатом передает лечащему онкологу, который подбирает лечение. Для оценки его эффективности иммуногистохимию проводят еще раз после завершения терапевтического курса.
Читайте также:



