Можно ли во время операции сидеть в телефоне
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
У больных с дыхательной недостаточностью принято использовать респираторную терапию. В настоящее время существует множество вариантов респираторной терапии: ингаляция кислорода (низкопоточная – до 15 л/мин, высокопоточная – до 60 л/мин), искусственная вентиляция легких (неинвазивная - НИМВЛ или инвазивная ИВЛ, высокочастотная вентиляция легких).
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
- Последовательное использование методов респираторной терапии.
- Обработка рук персонала перед и после манипуляций с пациентом.
- Смена бактериальных фильтров каждые 12 часов.
- Использование закрытых систем для санации трахеобронхиального дерева и адекватная регулярная санация трахеобронхиального дерева.
- Профилактика нарушений герметичности дыхательного контура.
- Использование систем согревания и увлажнения дыхательной смеси.
- Использование протективных параметров искусственной вентиляции легких.
- Регулярное использование прон-позиции и смены положения тела.
- Адекватный уход за полостью рта и регулярное измерение давления в манжете эндотрахеальной или трахеостомической трубки.
- Адекватный подбор схем антибактериальной терапии с учетом чувствительности возбудителя.
- Рестриктивная стратегия инфузионной терапии (ЦВД не более 9 мм рт. ст)
- Своевременное применение экстракорпоральных методов очищения крови.
- Регулярный лабораторный мониторинг параметров газообмена (КЩС артериальной крови) – не менее 4 р/сут.
- Регулярный контроль параметров ИВЛ и регулярная оценка параметров легочной механики.
- Хорошая переносимость пациентом ИВЛ (седация, миорелаксация, подбор параметров и чувствительности триггера, при условии, что больной в сознании и имеет собственные дыхательные попытки)
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросы
Буду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
Что такое плевральный дренаж и зачем он мне?
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
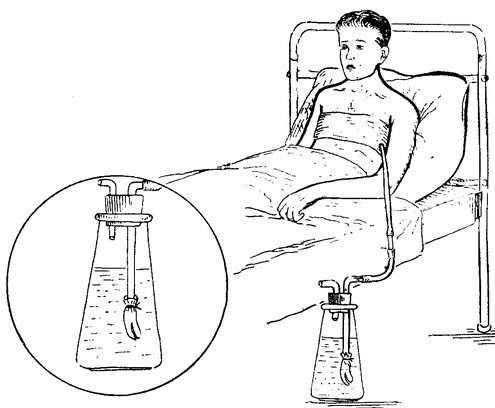
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
- продолжительный сброс воздуха по плевральному дренажу;
- проблемы с заживлением послеоперационных ран;
- проблемы с дыханием;
- повышение температуры в послеоперационном периоде (38,0 °C) и выше.
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Вы сможете снова сесть за руль после того, как: амплитуда движений руки и плеча, со стороны которых проводилась операция, восстановится в полном объеме; вы не будете принимать наркотические обезболивающие лекарства (которые вызывают у вас сонливость) в течение 24 часов.
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
- появилась или усугубилась одышка;
- отек грудной клетки, шеи или лица;
- резко изменился голос;
- повысилась температура (38,0 °C) или выше;
- резко усилилась боль, которая не проходит после приема обезболивающего лекарства;
- появилось покраснение или припухлость вокруг послеоперационной раны;
- появились выделения из послеоперационной раны, которые имеют неприятный запах, густую консистенцию или желтый цвет (похожие на гной);
- отсутствует стул в течение 3 дней или дольше;
- появились новые симптомы или физические изменения;
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.
Ваш хирург – профессор, д.м.н Карамян Арам Ашотович, хирург, за плечами которого несколько десятков тысяч операций по коррекции зрения.
Итак, Вы пришли на операцию. Очень важно соблюдать спокойствие и уверенность в себе. Операция на 2 глаза длится около 20 минут.
· По возможности расслабиться: расслабить мышцы ног, рук, лица, помните об этом во время всей операции.
· Во время операции все свое внимание сосредоточить на красном мигающем пятне, смотреть только туда. Представьте, что мигающее пятно это спасительный маячок, выводящий Вас из темноты, старайтесь его не терять. Это пятно неподвижно, и никуда уплыть от Вас не может. Если Вы его не видите, то это означает, что Вы отвели в сторону глаз или голову. Чтобы не случилось, смотреть исключительно в центр красного мигающего пятна (во время операции оно может казаться Вам мутным, изменять свой диаметр, становиться больше или меньше, возможно появление других пятен зеленого цвета и отблесков, но мигающее красное пятно там одно, и Вы его ни с чем не перепутаете), Вы смотрите строго в его центр. Никуда больше смотреть не нужно. Старайтесь не закатывать глаза и не опускать их вниз. Наиболее важно смотреть в его центр во время лазерной части операции, об этом моменте Вас обязательно предупредит хирург.
· Операции лазерной коррекции безболезненны. Обезболивание достигается за счет закапывания глазных капель-анестетиков, один раз закапываются в предоперационной, второй раз обязательно на операционном столе. Поэтому не стоит волноваться о том, что действие анестетика закончится.
· Важно помнить, что операция выполняется под микроскопом и любое даже малейшее движение осложняет хирургу проведение операции, а наша с Вами задача - максимально помогать ему. Поэтому Ваши движения должны быть плавными и неторопливыми.
Не делайте, пожалуйста, резких движений, не поднимайте голову.
· Во время операции пятно пропадет на 10-15 секунд, в этот момент не пугаться, глазом не двигать, продолжать смотреть в том же направлении.
После операции Вы будете видеть немного мутно, словно в тумане, возможно, будет ощущение “песка” в глазах, не волнуйтесь, через 1-2 часа эти ощущения пройдут. Важно не давить веками на глаза (не жмуриться), не тереть и не дотрагиваться руками до глаза, слезы вытирать только с щеки одноразовыми платками, которые Вам выдаст медсестра. Желательно не сидеть постоянно с закрытыми глазами, а закрывать и открывать их, постепенно привыкая к свету. Вам обязательно предложат чашку кофе или чая.
Не забывайте радоваться, что теперь Вы всё хорошо видите!
ОСНОВНЫЕ ЭТАПЫ ОПЕРАЦИИ
Вы вошли в операционную в сопровождении медсестры. Четко соблюдайте ее инструкции, садитесь на специальную кровать, обувь снимать не нужно, т.к. предварительно на Вас уже надеты бахилы. Вы устраиваетесь на кровати, руки спокойно лежат вдоль туловища, повторимся, поднимать их ни под каким предлогом нельзя. Голова должна комфортно лежать в специальном углублении таким образом, чтобы Вам было удобно немного поднимать и опускать подбородок. У вас есть несколько секунд, чтобы удобно устроиться, только без помощи рук.
I. Подготовительный этап
Закапываются капли-анестетики для обезболивания. Надевается векорасширитель - небольшая распорка, которая не даст Вам сомкнуть глаза или моргнуть
II. Этап формирования роговичного лоскута или флэпа.
Хирургический способ с использованием микрокератома (операция Ласик):
Специальным автоматическим прибором микрокератомом, который с помощью специального вакуумного кольца устанавливается на глаз, срезается поверхностный слой роговицы - лоскут, который на время операции отгибается в сторону. В конце операции его укладывают на прежнее место. На этом этапе красное мигающее пятно пропадет на 10-15 секунд, не пугаться, глазом не двигать, продолжать смотреть в том же направлении.
Лазерный способ с использованием фемтосекундного лазера (операция Фемто Ласик):
Вас укладывают на кровать фемтосекундного лазера, на глаз устанавливается специальный пластиковый конус и присоединяют к лазеру. В течение 20-30 секунд будет работать лазер. В этот момент очень важно не шевелиться. Потом Вы переходите на эксимерный лазер.
III. Лазерный этап.
Наиболее ответственный этап операции, требует максимальной концентрации, очень важно смотреть в самый центр красного мигающего пятна (оно может казаться мутным, большим, все равно смотрим в самый центр). Лазер по специальному алгоритму обрабатывает поверхность роговицы. Длится от 10 до 60 секунд. В это время слышен треск - работает лазерный луч. При операциях Супер Ласик и Фемто Супер Ласик лазер работает на основании данных переданных с диагностических приборов по персонализированному алгоритму.
IV. Заключительный этап.
Лоскут укладывается на место, закапываются капли, льется вода, не обращаем внимания, смотрим на красное мигающее пятно. Благодаря биологическим свойствам ткани роговицы наложение швов не требуется. Поверхностный защитный слой роговицы практически не повреждается. Смотрим на красное мигающее пятно, не отвлекаемся на манипуляции хирурга. Лежим, отдыхаем в течение 3-х минут, и смотрим в направлении пятна. На этом этапе особой концентрации на красном пятне не требуется, просто смотрим на него, ничего не происходит, стараемся не закатывать глаза.
Снимается векорасширитель, стараемся не жмуриться, не давим веками на глаз.
Что из себя представляет процедура холтеровского мониторирования?
Это регистрация показаний ЭКГ в течение длительного времени. Обследование проводится в условиях привычной повседневной жизни пациента. Оценка работы сердца именно в таких условиях обладает высокой диагностической значимостью. Автором данной методики является биофизик из США Норман Холтер.
Вокруг данного обследования сформировались устойчивые мифы, которые часто беспокоят пациентов.
Миф 1. Исследование проводится только при наличии хронических патологий сердца.
Процедура проводится пациентам любого возраста для подтверждения или исключения предполагаемого диагноза. Показания к проведению исследования: потеря сознания по невыясненной причине, приступы головокружения, боль в груди. Такие симптомы позволяют врачу заподозрить нарушения сердечного ритма.
Миф 2. Процедура нарушает привычный ритм жизни, повседневные дела придется отложить.
В реальности все обстоит с точностью до наоборот. Цель исследования заключается именно в оценке работы сердца в условиях привычного для пациента ритма жизни. На повседневные дела процедура не оказывает никакого влияния. Пациенту не нужно брать больничный, он может продолжать работать или посещать учебные занятия. Нет необходимости отказываться от прогулок, поездок на автомобиле или встреч с друзьями. Запрет на выполнение гигиенических процедур также отсутствует. На время проведения процедуры на грудь крепятся электроды, а на уровне пояса под одеждой – регистрирующий прибор.
Как проводится исследование?
На проведение процедуры обычно требуется от 24 часов до трех суток. Показатели от электродов фиксирует небольшой прибор, который крепится под одеждой.
Миф 3. Установить электроды или прибор можно только в поликлинике или стационаре.
Установка и снятие медицинского оборудования выполняется медсестрой. Многие медицинские учреждения предоставляют услуги выезда на дом. По желанию пациента медсестра приедет к нему домой или в офис в удобное время. Чтобы не посещать поликлинику, достаточно воспользоваться такой услугой.
Как часто можно проходить диагностику без вреда для здоровья?
Исследование назначается врачом при наличии показаний. В большинстве случаев процедура проводится в течение суток. Противопоказания к проведению исследования отсутствуют.
Миф 4. Кардиомониторирование негативно влияет на здоровье.
Процедура абсолютно безопасна, может проводиться пациентам любого возраста. Беременность не является противопоказанием для исследования. Регистратор считывает данные с электродов, какие-либо вредные излучения у прибора отсутствуют. Ограничений на количество исследований или интервалы между ними нет. С целью мониторинга хода лечения исследование проводится многократно.
Что запрещено делать по время проведения исследования?
Существуют общие правила, о них ниже. Но, при необходимости, врач может дать дополнительные рекомендации и ввести определенные ограничения.
Миф 5. На время процедуры необходимо отказаться от кофе и курения, в этот период нельзя принимать лекарства.
В повседневную жизнь, как правило, не приходится вносить никаких корректив. Пациент продолжает прием лекарств, назначенных другими врачами на постоянной основе. При необходимости он может разово принять препарат. Разрешены умеренные физические нагрузки. Можно пить кофе, в умеренных количествах употреблять алкоголь. Мобильный телефон и планшет не оказывают влияние на работу прибора, поэтому ими можно пользоваться, как обычно. Во время исследования пациент должен вести дневник, в котором фиксируются все его занятия и появляющиеся при этом ощущения.
Запреты при холтеровском мониторирования
Во время мониторирования запрещены следующие действия:
- отключение прибора на время сна;
- рентгеновское исследование, КТ или МРТ;
- активные занятия спортом;
- самостоятельное снятие электродов.
Во время принятия душа нужно соблюдать осторожность, чтобы не намочить прибор!
Исследование дает возможность выявить различные нарушения на ранней стадии. Это важная диагностическая процедура для оценки работы сердца. Если врач рекомендовал пройти такое обследование, откладывать его не стоит.
Читайте также:


