Может ли болеть живот от воды из фильтра
Что такое асцит? Опасно ли его удаление? Надо ли его убирать? Что будет, если ничего с ним не делать? Отвечаем на вопросы и развеиваем самые распространенные мифы об асците
Время чтения: 10 мин.
В брюшной полости здорового человека всегда присутствует жидкость. В норме ее не больше 150 мл. В сутки ее вырабатывается до 1,5 литра, но она всасывается и не копится. Однако при некоторых заболеваниях количество жидкости увеличивается — она начинает вырабатываться в избыточном количестве, либо перестает всасываться.
Вместе с хирургом Алиной Прибытковой разбираемся, что такое асцит и как его лечат.
Что такое асцит?
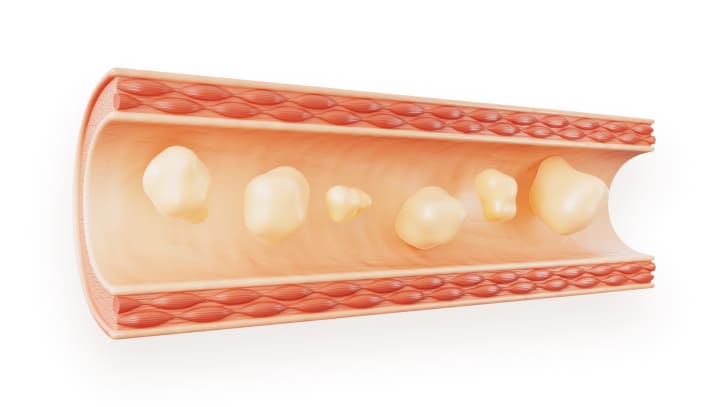
Асцит — это скопление свободной жидкости в брюшной полости. Причины могут быть разные: чаще всего это онкология, хроническая сердечная недостаточность, цирроз печени или заболевания почек.
При онкологии развитие асцита чаще всего провоцирует метастатическое поражение брюшины, которое вызывает избыточную продукцию жидкости и/или нарушает ее обратное всасывание.
Есть еще одна причина асцита при циррозе. В норме печень синтезирует белки, которые помогают удерживать жидкость внутри сосуда. При поражении печени эта функция страдает, и жидкость легче просачивается через стенки сосудов.
При хронической сердечной недостаточности происходит застой крови в большом круге кровообращения, в сосудах возникает повышенное давление и жидкость из них пропотевает в брюшную полость. Также при данной патологии происходит задержка натрия в организме, что тоже способствует развитию отеков.
При заболеваниях почек происходит чрезмерное выведение белков с мочой (протеинурия). Потеря белка ведет к тому, что жидкая часть крови не удерживается в сосудах и просачивается через их стенки.
Асцит говорит об ухудшении состояния и прогрессировании болезни. На ранних этапах заболевания жидкость в брюшной полости накапливаться не будет. Это случается только на поздних стадиях болезни, когда способности организма к компенсации исчерпаны.
Какие асциты бывают?
Асциты делят на ненапряженные и напряженные.
При напряженном асците живот сильно увеличивается, кожа туго натянута, лоснится, может происходить выпячивание пупка как при беременности. При пальпации передней брюшной стенки ощущается большое сопротивление, которое создается за счет давления жидкости изнутри.
В количественном выражении напряженным асцит становится при скоплении жидкости ориентировочно свыше 7 литров, но все люди разные: телосложение, параметры, конституция тела, размер брюшной полости. Поэтому врачи не ориентируются на объем жидкости: они проводят УЗИ брюшной полости, осматривают и пальпируют живот.
У человека с небольшим ростом и астеническим телосложением асцит может быть напряженным и при скоплении 5 литров жидкости. При этом у человека высокого роста с гиперстеническим телосложением и 10 литров свободной жидкости могут не давать признаков напряженного асцита.
Вебинар: Организация лечебного питания тяжелобольного Как организовать лечебное питание, что готовить, чем и где кормить, чтобы еда приносила не только пользу, но и удовольствие
Характерные симптомы появляются при напряженном асците: большой живот с выпирающим, как у беременных женщин, пупком, чувство распирания в животе и давления на желудок, тянущая боль в животе, одышка, проблемы с приемом пищи из-за давления жидкости на желудок — отрыжка, тошнота или даже рвота, ограничение физической активности. Накопление жидкости ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. При длительно существующем асците нарушается отток лимфы из нижних конечностей и органов брюшной полости, возникает отек нижних конечностей. Люди отмечают значительное нарастание общей слабости.
Стоит ли бить тревогу? Когда?
Асцит не возникает за один день, жидкость копится постепенно. Человек может даже не замечать этого, думать, что набирает вес. Обычно подозрения появляются, когда возникает специфическая симптоматика: увеличенный живот, чувство распирания в животе и давления на желудок, тянущая боль в животе, одышка, отрыжка, тошнота или даже рвота, ограничение физической активности, отеки нижних конечностей, общая слабость.
Если человек заметил у себя признаки асцита, нужно обратиться к врачу и сделать УЗИ брюшной полости: дальше врач даст рекомендации и расскажет, нужно ли удалять асцит оперативным путем.
Если человек систематически наблюдается у врача, то асцит может быть выявлен при плановых инструментальных обследованиях (УЗИ, КТ), при осмотре. Врач при необходимости назначит дополнительные обследования и даст рекомендации.
Как убирают асцит?
Для лечения ненапряженного асцита могут быть назначены мочегонные препараты, которые наиболее эффективны в случаях асцита, возникших вследствие хронической сердечной недостаточности или цирроза печени. Однако следует помнить, что существуют рефрактерные, то есть устойчивые к мочегонной терапии асциты, когда применение медикаментов не дает положительного эффекта. При длительном, бесконтрольном применении диуретиков у больного развиваются водно-электролитные нарушения, обезвоживание, падает артериальное давление. При асците онкологической природы мочегонные чаще всего неэффективны.
При напряженном асците врачи проводят лапароцентез: под местной анестезией выполняется прокол передней брюшной стенки и эвакуируется жидкость.
Частота проведения процедуры зависит от того, как быстро копится жидкость, от имеющейся патологии и степени ее прогрессирования. У кого-то напряженный асцит может вновь возникать за несколько месяцев, у кого-то — за неделю/месяц.
При асцитах, причиной которых является хроническая сердечная недостаточности или цирроз печени, мочегонные назначаются и после хирургического удаления жидкости, если позволяет состояние человека.
Как проходит процедура?
При наличии клинической картины напряженного асцита проводится УЗИ брюшной полости — для оценки уровня свободной жидкости и определения наиболее безопасной точки для прокола передней брюшной стенки.
С человеком беседуют: объясняют ему принцип планируемой манипуляции, возможные, как и при любом инвазивном вмешательстве, риски. После чего, в случае согласия на манипуляцию, человек подписывает информированное согласие на вмешательство. Если человек дееспособен, он должен подписать документ сам, если нет, то это делает его официальный представитель.
Область планируемой пункции передней брюшной стенки обрабатывается раствором антисептика и далее послойно с помощью шприца объемом 5-10 мл обезболивается раствором местного анестетика (лидокаин, новокаин — если у больного имеется аллергия на эти препараты, сообщите врачу!). Одновременно проводится контроль за местонахождением иглы — при вхождении с брюшную полость в шприце появляется асцитическая жидкость.
Затем длинной полой иглой — либо специальным инструментом — стилетом с троакаром, в зависимости от выбранного для манипуляции оснащения, — врач прокалывает переднюю брюшную стенку в ранее намеченной точке и проникает в брюшную полость, получая ток жидкости по игле. Через иглу в брюшную полость проводится пластиковый катетер, а сама игла извлекается. Пластиковый катетер подшивается к коже, чтобы он не сместился или не выпал. По катетеру отток жидкости идет в вакуумный пакет, присоединенный к нему (для лучшего оттока пакет должен находиться ниже уровня постели — на полу или прикреплен к бортику кровати).
Наиболее благоприятным является дробное удаление жидкости — по 3-4 литра в день, так как это поможет избежать резкого падения давления внутри брюшной полости.
Средства по уходу за кожей больного человека: как выбрать? Помогаем разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях - при пролежнях, установленной стоме, недержании мочи и кала
Дренаж в брюшной полости находится в течение нескольких дней, поскольку он фиксирован к коже с помощью шва — можно поворачиваться, есть, двигаться, трубка никуда не денется. Место прокола необходимо раз в день обрабатывать антисептиком, закрывать асептической повязкой. Обычно дренаж не доставляет болевых ощущений, в первый вечер после пункции может быть несильная боль в зоне прокола брюшной стенки, тогда, если нет плановой обезболивающей терапии, можно принять обезболивающее из группы НПВС (при отсутствии противопоказаний). Но дренажная трубка может задевать брюшину, которая выстилает переднюю брюшную стенку изнутри и внутренние органы, а это в свою очередь может вызывать дискомфорт.
Если после удаления дренажа был наложен шов, то его нужно обрабатывать раствором антисептика, менять повязки раз в день, заживление обычно происходит за 7-10 дней. Если шов не накладывался, принцип ухода тот же самый, отличием является то, что в первые сутки-двое после удаления дренажа может быть потребность в более частой смене повязки из-за небольшого подтекания жидкости.
Бывают сложные для эвакуации асциты: жидкость может иметь гелеобразный характер, неоднородную структуру, что может закупорить дренаж или в редких случаях жидкость может вовсе не поступать по дренажу из-за своей чрезмерной вязкости. В случае закупорки дренажа врач промывает его стерильным физиологическим раствором для возобновления оттока.
Пациентка Н., 56 лет. Диагноз: Рак яичников, прогрессирование заболевания, канцероматоз брюшины, напряженный асцит. По данным УЗИ асцит носит гелеобразный характер, объемом около 10 литров. Принято решение о проведении лапароцентеза. В результате проведенной манипуляции по установленному пластиковому катетеру жидкость практически не поступает вследствие чрезмерно густой консистенции по типу желе, активной аспирации не поддается (то есть удалению с помощью присоединения к катетеру шприца). Далее был проведен повторный лапароцентез с применением троакара (полая металлическая трубка) большого диаметра, с помощью которого удалось эвакуировать не более 3-х литров секрета. Пациентке рекомендована симптоматическая терапия, дальнейшие попытки эвакуации секрета нецелесообразны в связи с риском осложнений.
Процедура лапароцентеза не очень длительная, при типичных случаях занимает не более 15-20 минут. Бывают технически сложные случаи, которые требуют больше времени: если у человека избыточно развитая подкожная жировая клетчатка, имелись операции на органах брюшной полости в прошлом, массивное разрастание метастазов по брюшине, наличие объемных опухолей в брюшной полости. В таких случаях пункция может проводиться непосредственно под УЗ-наведением.
Можно ли проводить процедуру дома? Можно ли сразу после процедуры поехать домой?
Удаление асцита — это хирургическое вмешательство, на дому оно не проводится, как и любая другая хирургическая операция: нет необходимого оснащения, условий, нельзя обеспечить стерильность.
Есть ли противопоказания к процедуре? Когда врачи могут отказать в проведении процедуры?
Процедуру не проводят, когда асцит не напряжен или напряжен недостаточно, так как в этих случаях можно повредить внутренние органы. При ненапряженном асците нет той тягостной симптоматики, которая и является причиной к тому, чтобы провести лапароцентез. Необходимо помнить, что эвакуация жидкости не лечит заболевание, а лишь облегчает тягостные проявления, которые возникают при большом скоплении жидкости.
Эвакуацию жидкости не проводят, если человек в крайне тяжелом состоянии, иными словами, когда жизненный прогноз исчисляется часами или днями, а это означает полное истощение компенсаторных сил организма. И потеря белка, электролитов, понижение внутрибрюшного давления при общей гипотонии (которая всегда есть в последние дни и часы жизни) может только ухудшить состояние больного, после проведения манипуляции он может не испытать облегчения, а стресс от вмешательства добавит дополнительные тягостные ощущения к и без того крайне тяжелому состоянию. И мы помним, что манипуляция имеет инвазивный характер, то есть как любое хирургическое вмешательство может иметь ряд осложнений.
Отказать в проведении процедуры могут, когда критическое скопление жидкости совпадает с переходом в терминальную стадию заболевания. Конечно, жидкость можно эвакуировать: технически это возможно при почти любом состоянии пациента, но общее состояние человека будет продолжать становиться хуже на фоне прогрессирования основного заболевания, а жидкость даже в процессе эвакуации может снова быстро копиться. Как уже указывалось выше, нужно помнить, что лапароцентез не лечит заболевание, а лишь облегчает тягостные проявления, которые возникают при большом скоплении жидкости, и необходимо сопоставить предполагаемую пользу проводимой манипуляции и существующие риски доставить дополнительный дискомфорт человеку в конце жизни.
Например, — по данным УЗИ брюшной полости объем асцита — 8 литров. Врач ставит дренаж, но жидкость копится каждый день. Человеку убирают 8 литров, 10 литров, 12 — так проходит неделя, а дренаж все еще стоит. Облегчения от проведенной манипуляции он не испытывает, а дренаж, находящийся в брюшной полости, доставляет дискомфорт, осложняет проведение мероприятий по уходу за больным.
Мы уже знаем, что при удалении асцитической жидкости человек теряет ценные вещества — белки и электролиты. Концентрация белка в серозной асцитической жидкости обычно относительно невелика, но при массивном асците общие его потери могут быть значительными, особенно при частых повторных удалениях большого количества жидкости, при этом потеря белка сочетается с потерей солей, что приводит к развитию тяжелой белковой и электролитной недостаточности.
Частое проведение лапароцентеза или дробное откачивание жидкости из брюшной полости в течение длительного времени принесет больше вреда, чем пользы, поэтому переход в терминальную стадию болезни — это противопоказание к проведению процедуры.
Когда нельзя вылечить: 7 вопросов о паллиативной помощи Зачем нужна паллиативная помощь, надо ли вставать на учет и что делать, если человек или его родственники настаивают на продолжении лечения
Лапароцентез не проводят, если:
Можно ли умереть от асцита или от процедуры его удаления?
Асцит, как и процедура удаления жидкости из брюшной полости, не может стать причиной смерти. Асцит не является самостоятельным заболеванием, а обычно выступает как симптом того или иного тяжелого нарушения в организме.
Следует помнить, что при лапароцентезе, как и при любом хирургическом вмешательстве, даже при отсутствии противопоказаний существует низкий риск развития осложнений.
Могут ли асциты возникать из-за приема препаратов? Химиотерапии?
Препараты и химиотерапия не могут стать причиной появления асцита.
Людям с асцитом перед проведением химиотерапии рекомендуется его эвакуация — для повышения эффективности.
Чтобы жидкость не копилась, нужно пить меньше воды?
Необходимо соблюдать водно-питьевой режим, пить по потребности. Отказ в питье может ухудшить общее состояние и спровоцировать появление дополнительных тягостных симптомов на фоне обезвоживания организма.
Что будет, если не удалять асцит?
Могут ли во время процедуры повредить внутренние органы?
При ненапряженном асците велика вероятность повредить внутренние органы, поэтому в этом случае лапароцентез противопоказан. При выраженном количестве жидкости и признаках напряжения риск травм минимальный. Осложнения возможны при любой операции, но при правильно выставленных показаниях и с учетом всех противопоказаний в подавляющем большинстве случаев лапароцентез проходит без осложнений и травм.
Может ли дренаж повредить внутренние органы?
Смена положения и поворот лежачего больного Специалист по уходу Ольга Выговская показывает, как правильно поворачивать лежачего больного
Дренажная трубка мягкая, она не повредит внутренние органы, но может задевать брюшину, выстилающую переднюю брюшную стенку изнутри и внутренние органы, а это в свою очередь может вызывать дискомфорт.
Можно ли с асцитом лежать на животе? Опасен ли удар?
Проводятся ли экстренные операции при асците?
Если по неотложным показаниям человек с асцитом вдруг оказывается на операционном столе — это не является противопоказанием к неотложному хирургическому вмешательству, хирурги одновременно удаляют и свободную жидкость, все операционные оснащены электрическими аспираторами.
Частые боли в животе в сочетании с другими симптомами могут указывать на раздраженный кишечник. Это функциональное нарушение работы желудочно-кишечного тракта (ЖКТ) чаще всего проявляется в возрасте после 20 лет и в основном беспокоит женщин1. Проблема может сопровождаться нарушением стула (диареей или запором). Из этой статьи вы узнаете:
Болевые ощущения – основной симптом раздраженного кишечника.
Особенности боли в животе при раздраженном кишечнике 2 :
- боль проявляется, в среднем, как минимум 1 день в неделю за последние 3 месяца;
- усиление болей после приема пищи, а также уменьшение (но не полное исчезновение) боли или дискомфорта после похода в туалет или отхождения газов;
- боли часто не постоянные, а периодические, эпизоды острой боли накладываются на постоянную тупую боль;
- боль чаще наблюдается в левой подвздошной области и в нижних отделах живота;
- в ночное время боль стихает;
Метеоризм также является одним из частых проявлений раздраженного кишечника. Избыточное скопление газов в кишечнике и нарушение их выведения может приводить к неприятному ощущению вздутия, переполненности в животе, усилению болевого синдрома. Иногда метеоризм могут провоцировать стрессовые ситуации. Симптом может проявляться широким спектром болевых ощущений: боль может постоянной, умеренной по силе или схваткообразной 3 .
В чем может быть причина раздраженного кишечника?
Раздраженный кишечник может проявляться на фоне хронического стресса или в результате перенесенной кишечной инфекции. Нарушения в работе кишечника могут быть отражением эмоционально-психологических проблем. Этому могут способствовать неблагоприятная психологическая обстановка и психологические травмы.
Что касается болевого синдрома при раздраженном кишечнике, он может проявляться из-за спазма, вызванного повышенной чувствительностью рецепторов кишечника при сокращении и растяжении его стенок 7 .
Как помочь организму, если его часто беспокоят симптомы раздраженного кишечника?
Помимо боли раздраженный кишечник может напоминать о себе нарушениями стула, метеоризмом (газообразованием, вздутием и урчанием) 3 . Можно разово снимать симптомы по отдельности различными препаратами, но надо понимать, что симптомы будут возвращаться вновь и вновь пока нарушена моторика кишечника – причина комплекса симптомов. Поэтому для лечения раздраженного кишечника важно не только устранять различные симптомы, но и прежде всего восстановить его правильную работу.
Помочь в этом может Дюспаталин® 135 мг – оригинальный препарат, который специально разработан для лечения всего комплекса симптомов раздраженного кишечника.
С Дюспаталин® ваш кишечник невозмутим.
УЗНАТЬ БОЛЬШЕ
Дюспаталин® 135 мг способен один справляться с различными симптомами раздраженного кишечника: боль, спазм, нарушения стула, метеоризм 1 .
КАК РАБОТАЕТ ДЮСПАТАЛИН® 135 мг?
Предлагаем ознакомиться с механизмом действия Дюспаталин® 135 мг.
Смотреть
ВОПРОС-ОТВЕТ: ЧТО ТАКОЕ МЕДВЕЖЬЯ БОЛЕЗНЬ
Медвежья болезнь — это стресс-диарея, непреодолимые позывы на опорожнение кишечника, зачастую возникающие в самое неподходящее время. При этом у человека развивается тревожное ожидание повторения этого явления 1 . Так может проявляться синдром раздражённого кишечника.
18+ Информация, представленная на сайте предназначена для просмотра только совершеннолетними лицами.
Несмотря на необычное название, такая проблема как Синдром Раздраженного Кишечника — одно из наиболее распространенных заболеваний кишечника в мире 1 .
Каждый 5-й человек сталкивается с повторяющимися болями в животе, нарушениями стула или вздутием 1 .
Вот почему важно знать, чем вызваны неприятные симптомы, и, самое главное, как с ними справляться.
Ваш результат: 5/6
Пищеварение — сложный физиологический процесс. Желудок играет в нем важнейшую роль: он секретирует пищеварительный сок, собирает токсины, расщепляет белки на аминокислоты и т.д. Когда пищеварение нарушается, не стоит бесконтрольно принимать лекарства для желудка. Важно запомнить как и в каких ситуациях проявляются неприятные ощущения, чтобы дать лечащему врачу точную информацию для правильного назначения терапии.
Распространенные причины проблем с желудком
Чтобы выбрать эффективный и действенный препарат для желудка, нужно определить происхождение проблемы. Это могут быть:
незначительные временные нарушения.
При более детальном рассмотрении проблемы можно выделить пять основных причин.
Неправильное питание
Употребление продуктов сомнительного качества, фаст-фуд и несбалансированный рацион могут провоцировать периодические спазмы. При переедании образуется внутреннее давление, провоцирующее изжогу. Регулярное употребление в пищу бобовых приводит к газообразованию. Пища с высоким содержанием токсинов (бахчевые, плодовые) может вызывать отравления организма различной степени тяжести.
Воздействие стресса
Стрессовые факторы могут провоцировать острые и неожиданные спазмы в области желудка. Причиной выступают экстремальные ситуации, а не хронические и затянувшиеся депрессии. В таких ситуациях рекомендуется принять травяной успокаивающий чай, спазмолитик.
Антибиотикотерапия
Любые лекарственные средства, принимаемые длительный период, оказывают на человека положительное и одновременно негативное действие. Даже если терапия проводится не в отношении ЖКТ, именно он в первую очередь страдает от побочных действий. Антибиотики перорального типа поступают в желудок, где они и разделяются на отдельные компоненты, распространяющиеся по назначению.
В результате нарушается микрофлора пищеварительной системы, из-за чего появляются неприятные ощущения. Наиболее выраженное побочное действие у цефалоспорина и тетрациклина. Даже при сокращенном курсе лечения они:
уничтожают полезную микрофлору;
провоцируют дисбаланс рН.
Помощь в таких случаях оказывается пробиотиками. Также можно привести в норму желудочную кислотность, регулярного употребляя кисломолочные продукты.
Язвенная болезнь
Язва кишечника или желудка возникает по таким причинам, как:
стрессы хронического типа;
поступление в ЖКТ агрессивных химических компонентов.
В хроническом состоянии боль практически неощутима. Она прогрессирует в периоды обострения после употребления кислых или острых продуктов, алкоголя, различных пряностей. В критических случаях острая боль может сопровождаться внутренним кровотечением.
Гастрит
Это воспалительный процесс, который поражает слизистую оболочку желудка. Заболевание бывает хроническим с регулярным болевым синдромом или острым с резкими приступами, быстро появляющимися и исчезающими. Лечение гастрита рекомендуется начинать на самых ранних стадиях.
Лекарственные средства при язве и гастрите
Терапия этих заболеваний должна назначаться врачом, с учетом имеющейся симптоматики. Эти патологии взаимосвязаны, поэтому препараты для их лечения схожи. Чаще всего их действие направлено на нейтрализацию H. Pylori. Таблетки, назначаемые при боли в животе, можно условно разделить на 4 категории.
Антибиотики
Гастроэнтерологи тщательно подходят к подбору лечения антибиотиками. Необходимо сопоставить риски побочных действий и полезный эффект. Чаще всего двухнедельный курс антибиотикотерапии — это единственный способ уничтожить H. Pylori.
Ингибиторы протонной помпы
Действие этих медикаментов направлено на блокирование выделения желчной кислоты, что ускоряет заживление язвенных образований.
Не стоит забывать, что употребление ингибиторов в больших дозировках при сильных желудочных болях слишком рискованно. С высокой вероятностью развивается лейкопения, расстройства нервного типа, миалгия.
Блокаторы Н-2 гистаминовых рецепторов
Их действие направлено на снижение выработки кислоты в желудке. Под влиянием препаратов кислота образуется в минимальных количествах, что не позволяет разрастаться язве.
Антацидные препараты
Они нейтрализуют желудочную кислоту, снижая болевой синдром. Но специалисты акцентируют внимание на том, что антациды быстро устраняют боль, не избавляя от ее причины. То есть эти препараты не способствуют заживлению язв. К тому же они часто выпускаются в виде суспензий, которые могут вызвать тошноту, рвоту, запор.
Ферменты, улучшающие пищеварение
Ярким представителем является Панкреатин, он назначается для следующих целей:
эффективное устранение диспепсических симптомов;
Лекарственное средство ферментного типа представляет собой искусственный аналог энзимов, вырабатываемых поджелудочной железой. Оно имеет высокую эффективность, применяется в лечении и коррекции ряда патологий пищеварения. Панкреатин помогает расщеплять:
белки до состояния аминокислот;
жиры, преобразующиеся в глицерин и жирные кислоты;
крахмал, распадающийся до декстринов и моносахаридов.
Большой плюс в том, что Панкреатин практически не имеет противопоказаний. Исключением являются индивидуальная непереносимость и болезни ЖКТ в обостренной форме. Когда острая стадия преодолена, врач может назначить однокомпонентный или комбинированный прием. Так существенно ускоряется процесс выздоровления.
Эффект других препаратов из группы энзимов в целом похож на действие Панкреатина. Они помогают лучше усваивать питательные вещества, нормализуют метаболизм, улучшают функции ЖКТ. Основное действие они оказывают на желудок, кишечник, поджелудочную железу. Опосредованно препараты влияют на работу желчевыводящей системы, печени.
Вода везде. Тем не менее, многие из нас продолжают отказывать себе в прохладном, освежающем стакане воды. Вместо этого мы пьем газированные напитки, кофе, чай и даже пиво. Действительно, для многих из нас большая часть потребления воды на самом деле поступает из пищи . Это происходит от гамбургеров, ветчины, сыров и так далее. Во многих отношениях это очень плохо. Вода является природным ресурсом, и, лишив себя ее, мы наносим серьезный ущерб нашему телу. Чтобы дать вам представление о том, почему вода важна, давайте взглянем на 10 явных признаков или симптомов нехватки воды.
Сухость во рту
Когда мы хотим пить, сразу пьем лимонад. Мы знаем, что сладкая газировка спасет от нашей жажды, поэтому именно это мы и пьем. Но сладкая сода — это только временное решение долгосрочной проблемы. Видите, одна из причин, почему у нас сухость во рту, заключается в том, что слизистые оболочки плохо смазаны. Сладкие напитки не помогают смазывать их, а вода помогает. Так что пей во время жажды именно воду!
Сухая кожа
Следующим из явных симптомов нехватки достаточного количества воды является сухость кожи. На вашем теле нет более крупного органа, чем кожа. Как таковой, он должен быть правильно увлажнен. Если это не так, он станет сухим. Одна из главных причин, по которой у нас сухая кожа, заключается в том, что мы обезвожены. Когда мы не пьем достаточно воды, наше тело не может потеть так, как хотелось бы. Как следствие этого, наше тело может быть пронизано избытком грязи и масла.
Сухость в глазах
Страдает от сухости глаз? Похоже, вам нужен стакан воды! Если вы ходите с залитыми кровью глазами вам просто не хватает воды.
Видите, без воды наше тело высыхает. Наш рот высыхает, наша кожа высыхает, и даже наши глаза высыхают. Хотя это не создает серьезных проблем со здоровьем, оно заставляет нас выглядеть слишком хуже чем мы бы предпочли.
У вас болит голова
Хорошо, мы не говорим о мигрени, но если у вас слабая головная боль, это может быть еще одним из симптомов нехватки достаточного количества воды. Если вы тот человек, который часто страдает от мучительных головных болей, это может быть явным признаком того, что вы один из непослушных людей, которые не пьют воду! Легко разрешить эту ситуацию и устранить неприятную головную боль; просто идите на кухню и налейте себе, большой стакан воды.
У вас болит сустав
Знаете ли вы, что ваши позвоночные диски на 80% состоят из воды? Это точно так же, как и ваш хрящ. По этой причине очень важно, чтобы мы пили больше воды, чтобы ухаживать за нашими позвоночными дисками и хрящами. Если мы этого не сделаем, мы могли бы открыть себя для того, чтобы по-настоящему покалывать боль в суставах.
У вас запор
Еще одним явным симптомом недостаточного употребления воды является запор. Мало кто любит признавать, что у них запор, но один из самых простых способов избавиться от запора — это пить больше воды. Вода помогает смазывать пищеварительную систему и поддерживать приятное времяпрепровождение. Если вы не смажете его, ваша толстая кишка заберет всю эту редкую воду и не оставит абсолютно ничего для кишечника. И сухой кишечник приводит к проблемам. Мы не будем вдаваться в подробности.
Вы голодны
Поскольку многие из нас получают большую часть воды из пищи, мы часто думаем, что голодны, когда на самом деле испытываем жажду. Ваше тело требует воды, но, поскольку ваш разум помнит, что вы получаете большую часть своего от гамбургеров и вафель, он заставляет вас думать, что вы голодны.
У вас сумасшедшая температура тела
Еще один из явных симптомов нехватки достаточного количества воды — это когда температура вашего тела сходит с ума. Вода используется вашим организмом для охлаждения, и она играет особенно важную роль в предотвращении перегрева внутренних органов. Поэтому вода необходима после тренировки. Однако, если вы решите не пить достаточно воды, температура вашего тела может выйти из строя. Вы можете чувствовать себя слишком жарко или слишком холодно, и вы можете страдать от судорог тепла и даже учащенного пульса. Не желая пугать вас, недостаток воды может привести к тепловому удару.
Вы болеете дольше
Не можете избавиться от простуды? Это может быть еще одним из симптомов нехватки достаточного количества воды. Когда мы пьем воду, мы даем себе возможность избавиться от неприятных токсинов, которые делают нас больными.
Ваше тело будет пытаться бороться с токсинами самостоятельно, вытягивая воду из вашей крови, но это только влечет за собой целый ряд других проблем.
Ты чувствуешь себя уставшим
Вода приносит с собой целый ряд преимуществ для вашего организма. Это помогает транспортировать кислород к вашим органам, дает вам заряд энергии и выводит из организма неприятные токсины. Если вы не получаете достаточно воды, ваш химический состав может стать неуравновешенным, что приводит к целому ряду неприятных симптомов, включая вялость.
Читайте также:


