Как лопается кожа у качков
Врачи и учёные называют «гусиную кожу» фолликулярным гиперкератозом, или волосяным кератозом. Какие процессы при этом заболевании происходят в кожных покровах?
Наталья Котова, дерматовенеролог:
Кератоз — поражение устьев сальных волосяных фолликулов, которое проявляется кератотическими пробками. Волосяной фолликул (лат. — folliculus pili, также «волосяная луковица») — корень волоса вместе с окружающим его корневым влагалищем. К фолликулу прикреплены сальные железы, а также иногда потовая железа. А гиперкератоз — это увеличение толщины рогового, или внешнего слоя кожи.
Получается, что фолликулярный гиперкератоз — это состояние, при котором пробки из омертвевших клеток рогового слоя кожи заполняют входные отверстия волосяных фолликулов. Тонкий волосок не может пробиться сквозь пробку и остаётся внутри кожи. В результате некоторые фолликулы воспаляются, а некоторые приобретают красный или розовый цвет. Если провести рукой по такой коже, возникает ощущение, как будто вы касаетесь тёрки. В народе кератоз называют «гусиной кожей».
Роговой слой кожи утолщается при многих дерматологических заболеваниях — чаще это наследственные болезни. Однако в некоторых случаях гиперкератоз бывает приобретённым. При этом гиперкератоз сам по себе — не болезнь, а скорее особое состояние кожи, примерно как толстая кожа на пятках у людей, которые много ходят пешком.
Большинство людей, у которых есть волосяной кератоз, совершенно здоровы. Склонность к этому состоянию связана с наследственными особенностями строения кожи.
Четыре факта о фолликулярном гиперкератозе
- фолликулярный гиперкератоз обычно возникает у детей — как правило, у малышей в возрасте от одного до трёх лет поражаются лицо и руки. Однако «гусиная кожа» может появляться у подростков и иногда у взрослых — тогда поражаются в основном руки и голени;
- чем старше становится человек, тем менее заметной делается «гусиная кожа». У большинства людей проявления исчезают во взрослом возрасте, к середине третьего десятилетия;
- фолликулярный гиперкератоз — чисто косметическая проблема. Если его не лечить, ничего страшного не произойдёт, в тяжёлую дерматологическую болезнь он не перерастёт;
- фолликулярный гиперкератоз может обостряться зимой — скорее всего, из-за того, что кожу раздражает толстая одежда. К лету и весне проявления обычно становятся менее заметными.
Как распознать фолликулярный гиперкератоз
«Гусиную кожу» сложно перепутать с болезнью или инфекцией кожи, потому что области, подверженные гиперкератозу, не болят и не зудят. Поскольку фолликулярный гиперкератоз — это не болезнь, консультироваться c дерматологом не обязательно.
Но важно знать, что у некоторых людей фолликулярный гиперкератоз сопровождает атопический дерматит или ихтиоз — болезнь, при которой нарушается процесс ороговения кожи. Поэтому, если человек испытывает дискомфорт, имеет смысл запланировать визит к дерматологу.
Как лечат фолликулярный гиперкератоз
Предотвратить появление «гусиной кожи» и навсегда избавиться от неё вряд ли получится. Обычно это состояние либо проходит само, либо его приходится контролировать всю жизнь при помощи лекарственной косметики, которая облегчает неприятные симптомы и временно улучшает внешний вид кожи.
Косметические средства*, которые могут помочь избавиться от кератоза:
- лосьоны или кремы с 2—10%-ной молочной кислотой (лактат аммония);
- кремы с мочевиной;
- крем или гель с 0,1% третиноина;
- крем или гель с 0,1% адапалена;
- крем или гель с 0,05% тазаротена.
* Имеются противопоказания, перед применением ознакомьтесь с инструкцией и проконсультируйтесь со специалистом.
Наталья Котова, дерматовенеролог:
Кожа, поражённая фолликулярным гиперкератозом, требует постоянного длительного ухода. Наносить кремы нужно как минимум раз в день — это поможет устранить шелушение.
Возможно, в развитии фолликулярного гиперкератоза определённую роль играет дефицит витамина А. Поэтому наряду с основным лечением пациентам часто прописывают витамины A, группы B, витамины C и E и воздействие ультрафиолетового излучения — проще говоря, советуют чаще бывать на солнце. Ещё имеет смысл обсудить с дерматологом график приёма солевых ванн.
Надрывы мышц в 70% случаев получают люди, которые профессионально занимаются спортом. В зоне риска футболисты, тяжелоатлеты, пловцы, теннисисты и танцоры. Но травмы мышц бывают не только у профессионалов. Обычные люди также сталкиваются с надрывами и микроповреждениями, только часто не знают, как диагностировать и лечить это заболевание.

Основные причины
Зоны, где мышца переходит в сухожилие, наиболее уязвимые. Надрывы чаще всего появляются в спине, бедрах, предплечьях, икрах и плечах. Брюшные мышцы, шея и грудная клетка травмируются намного реже.
Повреждения мышечных волокон вызывают:
- резкие махи и повороты;
- неудобная тренировочная одежда, ограничивающая подвижность суставов;
- слишком короткая разминка перед тренировкой или ее отсутствие;
- слишком интенсивные нагрузки;
- тренировка в состоянии физического или эмоционального истощения.
К надрывам мышц приводят удары, падения и порезы. Риск серьезных повреждений возрастает, если пациент – пенсионер или человек, который недавно перенес инфекционное заболевание. В пожилом возрасте структура мышечных волокон нарушается, и они становятся более восприимчивыми к механическим повреждениям и растяжениям. Похожие изменения происходят в мягких тканях и во время серьезной болезни.
Надрывы условно делят на два типа:
Продольные надрывы проходят вдоль волокон. Повреждения такого типа легче поддаются лечению, поэтому восстановление занимает 1–2 месяца. Поперечные надрывы более сложные и серьезные. Регенерация мышц длится в 1,5–2 раза дольше. При поперечном типе повышается риск повторного надрыва или даже разрыва мышечных волокон.
Повреждения также бывают дегенеративными и травматическими. К дегенеративным относятся надрывы, которые появляются из-за частых микротравм мышечных волокон. Этот тип повреждений характерен не только для спортсменов, но и для учителей, парикмахеров, строителей и представителей других профессий, связанных с постоянными нагрузками на какую-то одну часть тела. Например, на руку или бедро.
Травматические надрывы – результат падения или резкого движения. Они делятся на три типа: свежие, несвежие и застаревшие.
Симптомы
Самый распространенный признак надрыва – внезапная и резкая боль в травмированной зоне. Дискомфортные ощущения усиливают при стретчинге (растяжке) и пальпации пострадавшего участка. Боль может сопровождаться спазмами, отеками и гематомами.
Если травмирована верхняя или нижняя конечность, то может ухудшиться подвижность сустава. Человек не сможет разогнуть до конца локоть или выпрямить ногу, сжать пальцы в кулак или удержать мелкий предмет.
Неприятные ощущения при надрывах уменьшаются в состоянии покоя. Если же боль не проходит, а мышцы теряют подвижность, то можно говорить о разрыве волокон. Такие травмы требуют немедленной госпитализации и хирургического вмешательства.
Диагностика

Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12–15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Лечение
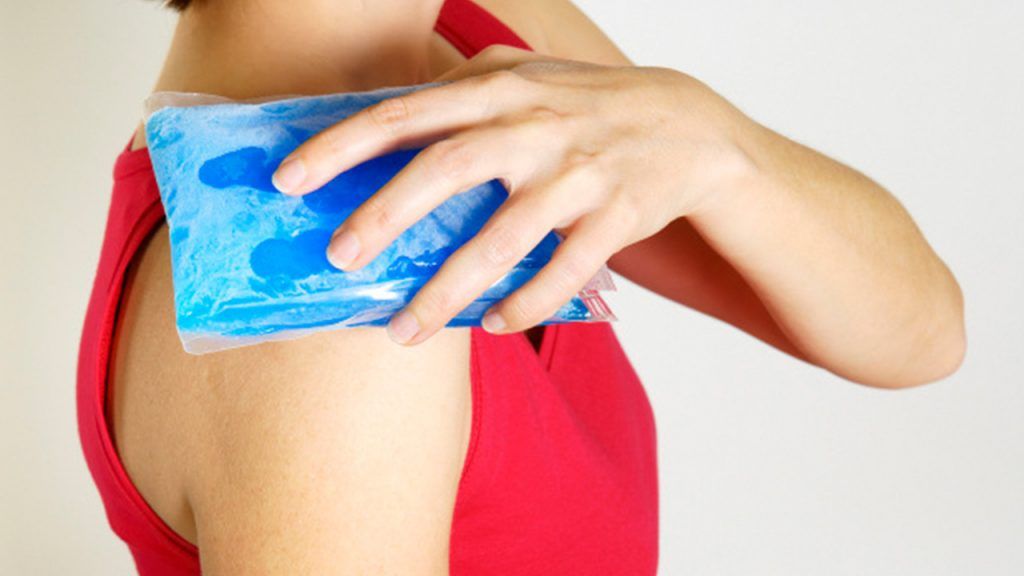
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Эвакуация крови
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
Гипсовая повязка
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Пероральные препараты
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Препараты для наружного применения
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2–3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Лечение ударно-волновой терапией
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Стретчинг и плавание
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2–3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»

Скелетные мышцы нашего организма оплетают костный каркас, поддерживая его в нужном положении и обеспечивая точные движения. По внутренним ощущениям мы всегда можем оценить, посильна ли нагрузка, связанная с той или иной задачей. Однако в ряде случаев – при крайней необходимости, в экстренных ситуациях, при молниеносном развитии событий и срабатывании защитных рефлексов, нагрузка превосходит заложенные ресурсы. Мышцы выполняют непосильную работу даже во вред себе и, как результат, травмируются.
Основные свойства наших мышечных волокон – это эластичность при растяжении и сократительная способность при изменении положения тела или каком-либо действии. Во время резких движений, при падении, прыжке в соседних мышцах может возникнуть рассогласованность. Они сокращаются одновременно, тогда как в норме сокращение части мускулатуры должно сочетаться с расслаблением соседних волокон. Этот конфликт приводит к тому, что ткани получают патологическое растяжение и разрывы.
2. Каковы симптомы разрыва мышц?
Нарушение анатомической целостности мышечных волокон вызывает сильную боль и попытку принять вынужденное щадящее положение тела, при котором пораженные мышцы наименее растянуты. Нередко разрыв вызывает судороги, которые долго не удаётся снять. Если кожа в месте травмы не повреждена, начинается интенсивное внутреннее кровоизлияние, которое вызывает отёк, покраснение. Образовавшаяся гематома может проявиться через какое-то время в виде обширного синяка.
Двигательная активность в поражённой области становится невозможной из-за сильной боли при любых попытках пошевелиться. Если пучок мышц разорван полностью, определённые движения просто невозможны. При частичном разрыве функция сохраняется, но острый болевой синдром вынуждает пострадавшего оставаться в полном покое.
Диагностика при этой травме не представляет сложностей. Симптомы очевидны и ярко выражены. Может лишь возникнуть необходимость дифференцировать травму от более тяжёлых нарушений. Если необходимо исключить перелом, назначается рентгенологическое исследование.
3. Лечение при разрыве мышц разной степени
- открытый или закрытый разрыв;
- полный или частичный.
- фиксацию поражённой зоны в положении, обеспечивающем максимальное сближение разошедшихся частей мышцы;
- наложение льда для остановки кровотечения;
- при открытом разрыве необходимо обработать края раны антисептическими средствами.
Мер первой помощи может быть достаточно при частичном разрыве. В этом случае дальнейшее срастание поврежденных тканей происходит при условии полного покоя.
Однако оценить тяжесть травмы неспециалисту затруднительно.
- наложение льда на зону травмы по определенной схеме;
- последующее лечение теплом;
- обезболивающие и противовоспалительные препараты;
- сначала покой, а затем физиопроцедуры, направленные на разработку и восстановление.
При разрыве мышц требуется от 4 до 12 недель для лечения и восстановления. Эта травма опасна тем, что мышцы могут срастись неправильно и сформировать пожизненный дефект. При любых подозрениях на то, что процесс реабилитации затягивается или не даёт должного результата, необходимо обратиться к травматологу.
Врач проведёт промежуточные исследования и внесёт коррективы в лечебную тактику.
4. Профилактика
Нужно знать, что данный тип травм (растяжения, разрывы мышц и связок) характерны для людей, склонных к низкой физической активности, нетренированных, малоподвижных. Для профилактики нужно следить за своим весом и физической формой. Тяжёлые нагрузки, занятия спортом допускаются только после разминки. Регулярные тренировки, укрепляющие все группы мышц, сводят к минимуму риск подобных травм.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
- Патологии костей
- Травмы и паталогии суставов
- Проблемы со связками и сухожилиями
- Травмы мягких тканей
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
Наши цены ![Типичные жалобы]()
- Консультация врача травматолога-ортопеда от 3000 рублей
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.

Пришли на фитнес за стройной фигурой, а получили бонусом растяжки? Это повреждение кожи никак не влияет на здоровье, однако портит внешний вид и эмоциональный настрой, плюс избавиться от этого эстетического дефекта не так-то уж просто.
В данной статье вы найдете информацию, как и почему возникают растяжки у спортсменов, а главное — получите советы, как вернуть коже здоровый вид. На популярные вопросы отвечает ведущий врач Светлана Огородникова.
Причины появления растяжек

Стрии (научное название растяжек) — продольные или поперечные полосы на теле. Изначально имеют красный, фиолетовый или розовый оттенок, со временем бледнеют до белого цвета.
Принято считать, что этому недугу подвержены беременные женщины, подростки и люди с лишним весом. Однако растяжка может появиться у человека в любом возрасте независимо от физической формы.
Разберемся, почему так происходит. Для начала важно понимать, что же такое стрия, для этого вспомним особенности строения кожи человека. Верхний слой — эпидермис:

Роговый слой — это то, что мы привыкли называть кожей. Он выполняет защитную функцию организма и состоит из мертвых клеток. Он же и повреждается при возникновении стрии.
При чрезмерной нагрузке на тело, избыточном растяжении или резком наборе/спаде веса, а также мышечной массы верхние слои эпидермиса натягиваются и рвутся. Это происходит из-за того, что на фактическую площадь кожи организм не успел выработать нужное количество новых клеток, а волокон коллагена, отвечающих за эластичность, недостаточно.
Таким образом, на кожном покрове возникают микроразрывы, что и объясняет красноватый оттенок свежих растяжек — это поврежденные капилляры. В области зажившего разрыва отсутствует меланин, отвечающий за тон кожи, поэтому старая стрия имеет белый цвет и хорошо заметна после загара.
Рассмотрим самые частые причины возникновения растяжек у спортсменов:
- прием гормональных препаратов, например, кортикостероидов;
- изменение программы питания;
- резкое прекращение тренировок или резкое повышение нагрузки (частоты занятий);
- недостаточный прогрев кожи перед упражнениями, пропуск разминки;
- нехватка каких-либо витаминов и микроэлементов, отвечающих за эластичность кожи;
- обезвоживание организма.
Сухая тонкая кожа больше всего подвержена образованию стрий. Если у вас появилось чувство стянутости, раздражения и шелушения, обязательно начните увлажнять кожу кремами, а также сдайте анализы, чтобы узнать, каких веществ не хватает для нормальной работы организма. Еда также влияет на состояние кожи: перед началом курса тренировок проконсультируйтесь с врачом и перейдите на здоровые продукты.
В зависимости от рода занятий, растяжки чаще всего образуются в области жировых отложений либо мускулов: это бедра, ягодицы, живот, грудь и бицепсы.
Как предупредить появление растяжек

Предотвратить появление растяжек довольно непросто, но в случае со спортсменами реально. Специалисты выделяют несколько эффективных способов профилактики образования растяжек у спортсменов:
- использование увлажняющей косметики — крема, лосьоны, масла;
- налаженный рацион: здоровое питание и достаточное потребление жидкости (рассчитывается по весу, для среднестатистического взрослого человека норма жидкости в день около 2 литров воды);
- отказ от острых, соленых и консервированных продуктов;
- отслеживание состояния крови и подбор необходимых витаминных комплексов;
- регулярный массаж и скрабирование.
Важно также проводить регулярную разминку перед тренировкой, не делать резких движений во время занятий спортом и стараться не выходить из своего обычного здорового веса. По завершении тренировки не забывайте про растяжку, это поможет сделать мышцы более эластичными и в дальнейшем избежать микротравм. Гормональные препараты способствуют появлению стрий, поэтому без крайней необходимости лучше не прибегать к ним.
Способы борьбы с уже образовавшимися растяжками
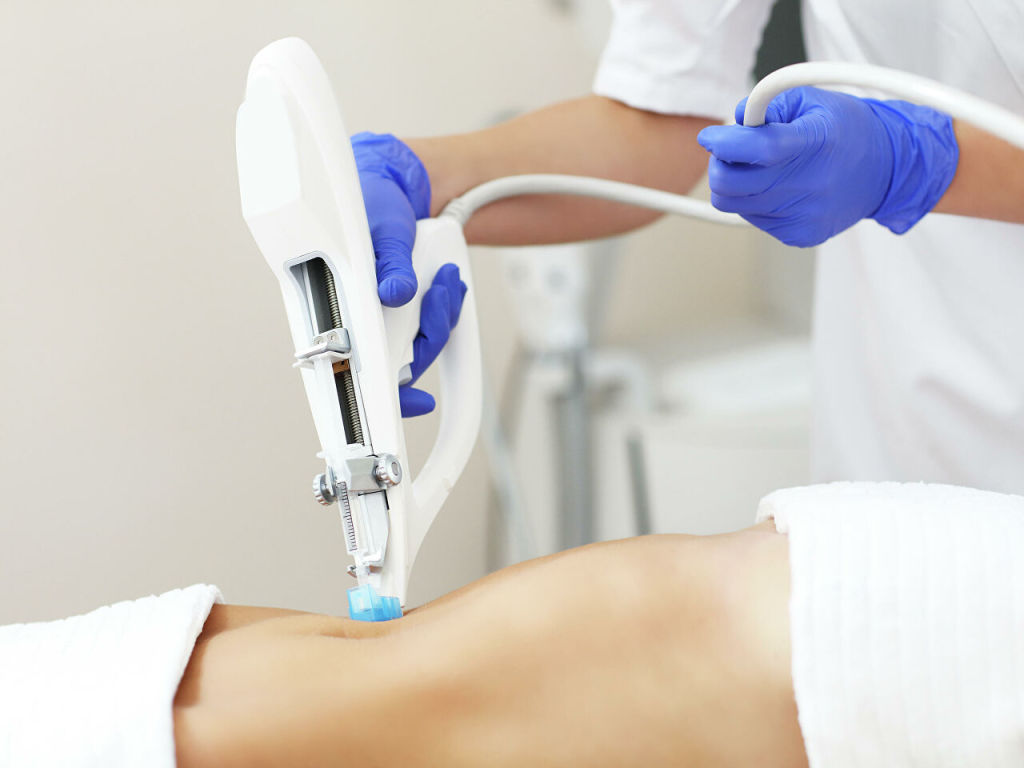
Если стрии все-таки появились, не затягивайте с лечением. Вопреки расхожему мифу, они не могут исчезнуть с вашего тела самостоятельно. Растяжки — это атрофические рубцы. В медицине этот косметический дефект носит название «полосовидная атрофия дермы». Поэтому и методы борьбы с растяжками будут серьезными.
Легче всего избавиться от свежих стрий красного и фиолетового цвета. Для небольших растяжек достаточно хорошего косметического средства. Если растяжки давние белого или розоватого оттенка — то свести их будет сложнее: потребуется курс физиопроцедур с противорубцовым средством, а также косметологические процедуры для более выраженного результата.
Косметологические процедуры
Среди распространенных способов борьбы с растяжками можно выделить лазерную шлифовку, плазмолифтинг, микронидлинг и химический пилинг.
Шлифовка
Лазер воздействует на патологическую соединительную ткань и запускает в коже процесс регенерации. Разрушенные коллагеновые и эластиновые волокна заменяются свежими здоровыми тканями.
Плазмолифтинг
У пациента берут кровь из вены, центрифугируют ее и получают плазму, которую вводят в область стрии. Инъекция делает кожу эластичнее, плазма обладает противовоспалительным и заживляющим эффектом, благодаря этому растяжки становятся менее заметны. Курс составляет от 4 до 10 процедур в зависимости от площади растяжек и их возраста.
Микронидлинг
Процедура состоит из множества проколов эпидермиса тонкими иглами, что стимулирует приток крови и обновление тканей. Благодаря регулировке длины игл, можно проработать различные участки кожи, будь то растяжки на руке, лице или в подмышечной впадине.
Уколы переносят полезные вещества вглубь эпидермиса, что позволяет добиваться лучших результатов, чем при простом неинвазивном применении. Считается эффективной альтернативой лазерной шлифовке и глубокой дермабразии в борьбе с рубцами. Процедуру рекомендуют совмещать с набором Ферменкол.
Химический пилинг
Пилинг — это контролируемый ожог кожи.
На кожу наносят специальный состав, повреждающий верхний роговой слой (состоящий из мертвых клеток). Таким образом, кожа обновляется, а на выжженном участке образуется здоровая ткань. Процедура болезненная и требует соблюдения ряда ограничений до и после сеанса. К тому же после химического пилинга должен пройти реабилитационный период. Как правило, требуется 4—6 процедур для выраженного результата. Данный метод хорош в комплексной терапии с другими косметологическими процедурами.
Борьба со стриями в домашних условиях
При молодых небольших растяжках специалисты советуют применять следующие косметические средства:
- Гели с витаминами А и Е;
- Заживляющие средства на основе пантенола;
- Силиконосодержащие средства.
К сожалению, в большинстве случаев подобные средства малоэффективны, а некоторые препараты вовсе содержат гормоны и противопоказаны определенным группам лиц.
Однако существуют инновационные действенные препараты, которые принципиально отличаются от вышеперечисленных и имеют ряд преимуществ. Такие как Ферменкол Элактин — прозрачный гель на основе 9 ферментов коллагеназы, разработанный для борьбы как со свежими, так и с застарелыми стриями.

Ферменкол устраняет деформированные волокна коллагена и воздействует лишь на поврежденный участок, не затрагивая соседнюю здоровую кожу, а гель Элактин, входящий в набор Ферменкол Элактин, стимулирует синтез свежего коллагена и эластина. Таким образом, получается двойной эффект и восстановление кожи протекает в разы быстрее в сравнении с другими средствами, которые лишь увлажняют эпидермис.
Ферменкол может применяться курсом аппликаций (просто наносить средство на стрии 2 раза в день) или в сочетании с физиотерапией (например, с фонофорезом в домашних условиях с помощью комплекта с аппаратом Ретон либо с электрофорезом с аппаратом Невотон). Физиотерапия с Ферменкол существенно ускоряет процесс регенерации кожи.
Ферменкол не содержит гормоны, поэтому его можно использовать беременным и кормящим женщинам, детям любого возраста, а также спортсменам на особой диете. Применение Ферменкол не требует периода реабилитации и может быть показано в любое время года.
Чтобы получить бесплатную консультацию специалиста в области растяжек Светланы Огородниковой, необходимо нажать кнопку «Задать вопрос врачу», описать подробно свою ситуацию и приложить фото поврежденной зоны. Вам ответят в течение нескольких рабочих дней!
И помните, чем быстрее вы приступите к устранению растяжек, тем с большей вероятностью ваша кожа обретет первозданный вид. Сделайте шаг навстречу красивой коже с Ферменкол.
Популярность здорового образа жизни и уровень любительского спорта во всех возрастных категориях в последнее время невероятно выросли. Атлеты-любители достигают более чем достойных результатов во всевозможных стартах циклических видов спорта, среди которых особенно популярны марафонские забеги, и успешно выступают в лигах и турнирах игровых видов. Это благоприятно влияет на здоровье общества в целом, однако с ростом качества и уровня любительского спорта растут нагрузки, и, к сожалению, травматизм мускуло-скелетной системы. Поговорим сегодня о мышечных травмах с кандидатом медицинских наук, врачом спортивной медицины GMS Clinic Сергеем Хайкиным.

Мышцы, будучи самым большим паренхиматозным органом в организме, составляющим около 40% массы тела взрослого человека, долго оставались на второстепенных ролях. Однако все чаще наряду с другими паренхиматозными органами, такими как печень, селезенка, головной мозг, мышцы становятся объектом пристального исследования. И не зря — этот центральный орган отвечает за многочисленные расстройства и состояния.
Абсолютное большинство рутинно встречающихся в спорте травм — мышечные. Зачастую их недооценивают, неверно интерпретируют и, следовательно, лечат неправильно либо совершенно не лечат. Основная сложность в оценке скелетных мышц — их гетерогенность (разнородность) с точки зрения, как физиологического, так и патологического аспекта.
Анатомически мышцы состоят из частиц-саркомеров, которые, в свою очередь, состоят из белков — актина и миозина. Белки работают в комплексе: за счет скольжения актиновых нитей относительно миозиновых обеспечивается сокращение и расслабление мышц.
Но мало кто знает, что мускулатуру взрослого человека составляют две генетически обусловленные модели волокон: быстро сокращающиеся (взрывные, или окислительно-гликолитические, тип II) и медленно сокращающиеся (выносливые, или окислительные, тип I).
Например, четырехглавая мышца бедра представляет собой типичное сочетание быстрых и медленных волокон с соотношением соответственно 60 на 40%. Именно поэтому травмы четырехглавой происходят остро, во время резкого разгибания ноги в коленном суставе, сопровождаются ощущением хруста или хлопка — они нередки при игре в регби, футбол (особенно им подвержены голкиперы, отбивающие мяч). В свою очередь, глубокая мышца задней поверхности голени — камбаловидная — в структуре имеет большую часть медленных (выносливых) волокон, поэтому травмируется по типу overuse-синдрома (синдрома усталости): медленно, постепенно наливаясь, с тупой болью. Если продолжить нагрузку, повреждение будет усугубляться.

По классификации, принятой в практике знаменитого немецкого спортивного врача Х. В. Мюллера-Вольфарта, существуют четыре типа повреждения мышц:
Функциональные, без макроскопических анатомических повреждений
Тип 1
Повреждение перенапряжения — болезненное переутомление мышцы (на МРТ, УЗИ не визуализируется); срок лечения до семи дней.
Отсроченная болезненность — боль проявляется на следующий день либо через день после нагрузки (по МРТ все чисто, УЗИ не показывает ничего или выявляет отек); срок лечения до семи дней.
Тип 2
Нейромышечные повреждения, связанные с поясничным отделом позвоночника (МРТ и УЗИ могут показывать отек); срок лечения до семи дней.
Повреждения, связанные с нейромышечным расстройством в самой мышце (так называемый синдром крампи — внезапные болезненные судороги, как правило, в икроножной мышце; МРТ и УЗИ могут показывать отек); срок лечения таких повреждений до семи дней.
Структурные, с видимыми анатомическими повреждениями
Тип 3
Частичное повреждение мышц делится на:
- малое (на МРТ, УЗИ выявляется разрыв менее 5 мм) со сроком лечения от 10 до 14 дней;
- среднее (по результатам проведения МРТ, УЗИ отмечаются разрыв волокон более 5 мм, гематома) со сроком лечения около 6 недель.
Тип 4
Субтотальные и полные разрывы/отрывы мышц (МРТ, УЗИ выявляют ретракцию, гематому); срок лечения от 12 недель. Возможно, потребуется хирургическое лечение.
Современный взгляд на мышечный травматизм позволяет определить четкий алгоритм диагностического поиска, выбора тактики лечения, составления протокола реабилитации и прогнозирования сроков возвращения в спорт. Ввиду своей простоты он доступен и прозрачен для понимания пациентами — атлетами-любителями и профессионалами.
Читайте также:





