Как лечить инсулиновую липодистрофию
Липодистрофии (ЛД) представляют собой группу редких заболеваний, характеризующихся полной или частичной потерей подкожной жировой клетчатки (ПЖК), а также неправильным ее распределением, при отсутствии предшествующего голодания или катаболического состояния.
Кроме потери ПЖК для ЛД характерны нарушения углеводного и жирового обмена. Сахарный диабет, который развивается при ЛД, называют «Липоатрофическим сахарным диабетом».
Причины развития ЛД:
- мутации (изменения) в генах, приводящие к нарушению синтеза, дифференцировки и преждевременной гибели жировых клеток (адипоцитов)
- аутоиммунные нарушения
- причины развития некоторых форм ЛД на сегодняшний день не выяснены
Липодистрофии бывают: наследственными или приобретенными
По степени потери жировой ткани ЛД делятся на:
- генерализованные ЛД (полная потеря жировой ткани, встречаются чаще в раннем детском возрасте)
- парциальные ЛД (частичная потеря жировой ткани, чаще - в подростковом возрасте и у взрослых)
В каких случаях можно заподозрить ЛД:
- полная или частичная потеря подкожно-жировой клетчатки с первых месяцев жизни (при врожденной форме) или в подростковом возрасте (при приобретенной форме)
- выраженная рельефность скелетных мыщц, усиление венозного рисунка на конечностях
- СД с выраженной инсулинорезистентностью, резистентностью к кетозу, требующий назначения высоких доз инсулина
- нарушения жирового обмена: высокий уровень триглицеридов в крови, частые панкреатиты
- повышение печеночных трансаминаз (АЛТ, АСТ), увеличение размеров печени, признаки жирового гепатоза, стеатогепатита
- у девочек возможны проявления гиперандрогении: увеличение клитора, гирсутизм, нарушения менструального цикла, синдром поликистозных яичников
- семейный анамнез: похожая внешность или потеря ПЖК у родственников
При подозрении на ЛД врачом- эндокринологом решается вопрос о необходимости проведения молекулярно-генетического исследования. Генетическое тестирование позволяет уточнить тип ЛД, прогнозировать течение заболевания и определяет тактику лечения таких пациентов.
Что такое дислипидемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чернышева Андрея Владимировича, кардиолога со стажем в 33 года.
Над статьей доктора Чернышева Андрея Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Дислипидемия (ДЛ) — патологический синдром, связанный с нарушением обмена липидов и липопротеидов, т.е. изменением соотношения их концентрации в крови. [1] Он является одним из главных факторов риска атеросклероз зависимых заболеваний.
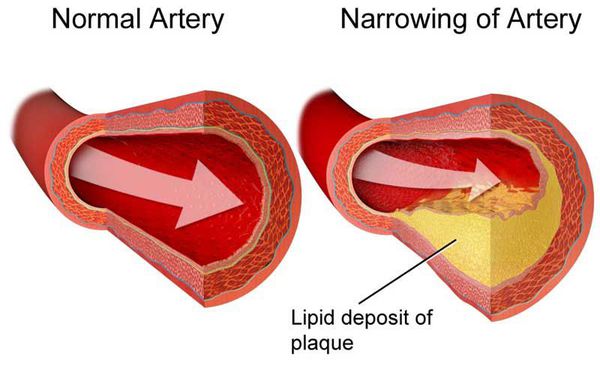
Липиды и липопротеиды — одни из источников энергии, необходимой организму человека. Они представляют собой жироподобные органические соединения. Липиды входят в состав липопротеидов.
Причины, приводящие к развитию дислипидемии, можно разделить на неизменяемые (эндогенные) и изменяемые (экзогенные).
К первым относится возраст, пол, гормональный фон и наследственная предрасположенность.
Группа изменяемых факторов риска ДЛ более многочисленна. К основным причинам относятся:
- нерациональное питание (избыточное потребление калорий, насыщенных жиров, простых углеводов);
- курение табака;
- избыточный вес (висцеральное ожирение);
- сахарный диабет;
- злоупотребление алкоголем;
- повышенное артериальное давление;
- длительный стресс;
- малоподвижный образ жизни;
- систематическое физическое перенапряжение;
- хроническое субклиническое воспаление.
Также причинами ДЛ могут быть различные заболевания, патологические синдромы и приём некоторых медикаментов.
От внешних факторов больше зависит содержание в крови таких жировых субстанций, как хиломикроны и триглицериды. До 80% холестерина липопротеинов низкой плотности синтезируется в организме, главным образом, в печени и в меньшей степени зависит от внешних факторов. Семейно-генетический формы ДЛ полностью зависят от наследственных факторов. [1] [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дислипидемии
Так как ДЛ является лабораторным синдромом, то её проявления связаны с атеросклерозом артерий тех органов и тканей, которые они кровоснабжают:
- ишемия головного мозга;
- ишемическая болезнь сердца;
- облитерирующий атеросклероз артерий нижних конечностей и т. д.
Ишемическая болезнь сердца – наиболее распространённое и грозное атеросклероз зависимое заболевание. От него погибает больше людей, чем от всех видов рака. Чаще всего это заболевание проявляется в виде стенокардии или инфаркта миокарда.
Стенокардию раньше называли "грудной жабой", что точно характеризует симптомы заболевания — давящие или сжимающие ощущения за грудиной на высоте физической или эмоциональной нагрузки, продолжающиеся несколько минут и прекращающиеся после прерывания нагрузки или приёма нитроглицерина.
Инфаркт миокарда связан с разрывом атеросклеротической бляшки в сердечной артерии и формированием тромба на бляшке. Это приводит к быстрому перекрытию артерии, острой ишемии, повреждению и некрозу миокарда.
От хронической и острой ишемии может страдать головной мозг, что проявляется головокружением, потерей сознания, выпадением речевой и двигательной функции. Это не что иное, как мозговой инсульт или прединсультное состояние — транзиторная ишемическая атака. При облитерирующем атеросклерозе нижних конечностей происходит снижение кровоснабжение ног. Стоит отметить, что долгое время атеросклероз остаётся бессимптомным, клинические проявления начинаются при сужении артерии на 60-75%.
Семейно-генетические дислипидемии могут проявляться стигматами, такими как ксантомы кожи и ксантелазмы век.
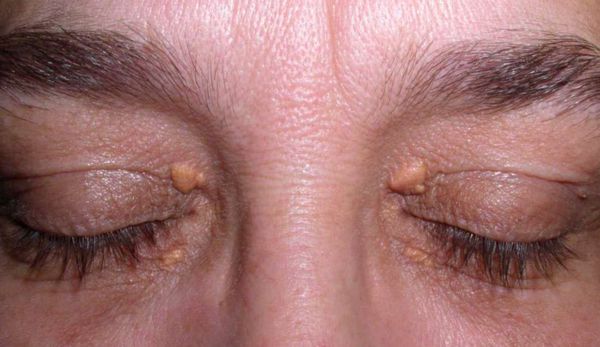
Значительное повышение концентрации триглицеридов крови (более 8 ммоль/л) может приводить к острому панкреатиту, который сопровождается сильной болью в верхнем отделе живота, тошнотой, рвотой, учащённым сердцебиением и общей слабостью.
Патогенез дислипидемии
Основными липидами плазмы крови являются:
- холестерин (ХС) — предшественник желчных кислот, половых гормонов и витамина Д;
- фосфолипиды (ФЛ) — основные структурные компоненты всех клеточных мембран и внешнего слоя липопротеиновых частиц;
- триглицериды (ТГ) — липиды, образующиеся из жирных кислот и глицерина, которые поступают в организм с пищей, затем транспортируются в жировые депо или включаются в состав липопротеинов.
Жирные кислоты (ЖК) плазмы крови — источник энергии и структурный элемент ТГ и ФЛ. Они бывают насыщенными и ненасыщенными. Насыщенные ЖК входят в состав животных жиров. НенасыщенныеЖК составляют растительные жиры и делятся на моно- и полиненасыщенные жирные кислоты. Мононенасыщенные ЖК в большом количестве содержаться в оливковом масле, а полиненасыщенные — в рыбьем жире и других растительных маслах. Считается, что все эти жиры необходимы человеку, их сбалансированное количество должно составлять до 30% суточного каллоража пищи и распределяться примерно на три равные части между моно-, полиненасыщенными и насыщенными ЖК.
Липодистрофия (жировая дистрофия) - патологическое состояние, характеризующееся зачастую общим отсутствием объёма жировой ткани в подкожной клетчатке . В данном случае создание жировой ткани не возможно у субъекта, даже при полном отсутствии физической нагрузки, гимнастики и при обильном употреблении жирной пищи (сдобные или кремовые пирожные, жирное мясо, пища с высоким содержанием холестерина, блюда с маслами и т.п.) или еды которая провоцирует создание подкожного жира (пиво, некоторые виды алкоголя, газированные напитки и т.п.). Главное отличие липодистрофии от дистрофии, что субъект не страдает худобой мышц и прочими особенностями свойственными дистрофикам, отсутствует только жировая ткань, при этом мышечная масса остаётся в норме или даже увеличивается, что оптимально сказывается на телосложении.
Что провоцирует / Причины Липодистрофии (жировой дистрофии):
Развитие липодистрофии может наблюдаться при инсулинрезистентном сахарном диабете, панникулитах, на местах травматизации инъекций инсулина, кортикостероидов.
Патогенез (что происходит?) во время Липодистрофии (жировой дистрофии):
Стимуляция инсулиновых рецепторов, находящихся на поверхности жировых клеток, усиливает липогенез и ингибирует липолиз, в то время как стимуляция бета-адренергических рецепторов плазменной мембраны жировых клеток усиливает липолиз, чему также может способствовать гликоген.
Симптомы Липодистрофии (жировой дистрофии):
Липодистрофии могут быть генерализованными или сегментарными.
К липодистрофиям относят следующие патологические состояния: врожденную генерализованную липодистрофию, гипермускулярную липодистрофию, прогрессирующую сегментарную липодистрофию, или болезнь Барракера - Симонса, постинъекционную липодистрофию, липоматоз болезненный (болезнь Деркума).
Лечение Липодистрофии (жировой дистрофии):
Лечение направлено на выявление и возможное устранение нейроэндокринных нарушений. Назначают поливитамины, ангиопротекторы.
К каким докторам следует обращаться если у Вас Липодистрофия (жировая дистрофия):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Липодистрофии (жировой дистрофии), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Постинъекционная липодистрофия встречается наиболее часто и характеризуется атрофией или гипертрофией жировой ткани в местах повторных инъекций.
Что провоцирует / Причины Липодистрофии постинъекционной:
Согласно нейрогенно-дистрофической концепции, подобная липодистрофия связана с многократным повторным раздражением нервных структур в зоне инъекции, обусловленным химическим. термическим и механическим воздействием, физико-химическими свойствами инъецируемого лекарственного препарата, а также местными аллергическими реакциями. Риск развития постинъекционной липодистрофии увеличивается, если инъекции в течение длительного времени делают на ограниченном участке тела. В результате хронического раздражения происходят трофические изменения кожи и подкожной клетчатки.
Патогенез (что происходит?) во время Липодистрофии постинъекционной:
Патогенез недостаточно ясен.
Симптомы Липодистрофии постинъекционной:
Постинъекционная липодистрофия встречается чаще у женщин, преимущественно в виде липоатрофии; однако описаны случаи гипертрофии жировой клетчатки в местах инъекций. Возможно сочетание постинъекционной атрофии и гипертрофии жировой ткани. Объем жировой ткани в подкожной клетчатке при липоатрофии уменьшается вплоть до полного исчезновения жира. В зонах поражения развиваются гипостезия, реже гиперестезия кожи.
Диагностика Липодистрофии постинъекционной:
Диагноз устанавливают на основании характерных клин. проявлений и данных анамнеза.
Лечение Липодистрофии постинъекционной:
Лечение постинъекционных инсулиновых липодистрофии у больных сахарным диабетом проводят высокоочищенными (монокомпонентными) инсулинами; такой инсулин вводят в участки атрофии в дозе 4-5 ЕД. В отдельных случаях монокомпонентный инсулин смешивают с равным количеством (1-2 мл) 0,5% раствора новокаина. Применяют также массаж, физиотерапию.
Профилактика Липодистрофии постинъекционной:
Профилактика заключается в максимальном щажении тканей при повторных инъекциях в течение одного курса.
К каким докторам следует обращаться если у Вас Липодистрофия постинъекционная:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Липодистрофии постинъекционной, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Инсулиновая липодистрофия
МКБ-10 коды
Описание
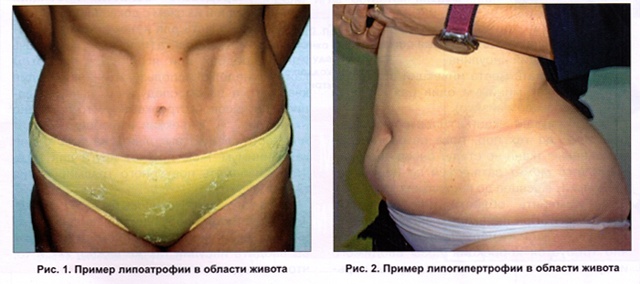
Инсулиновые липодистрофии — одно из осложнений инсулинотерапии, проявляющееся в виде атрофии (атрофическая форма) или гипертрофии (гипертрофическая форма) подкожной основы в местах введения инсулина. Чаще страдают дети и женщины.
Причины
В основе развития липодистрофий зачастую лежат нейродистрофические нарушения в зоне инъекции, обусловленные влиянием механических, физико-химических и термических раздражителей, связанных с нарушением процедуры инъекции и свойствами применяемого инсулина. Определенную роль в генезе липодистрофий отводят иммунологическим факторам, зависящим от качества инсулина. Это подтверждается значительным уменьшением случаев липодистрофий при использовании высокоочищенных инсулинов с нейтральной реакцией.
Липодистрофия развивается в различные сроки инсулинотерапии (от 1 мес до нескольких лет). Глубина поражения варьирует от небольших углублений до полного исчезновения подкожной основы на значительной поверхности. Проявление липодистрофии, кроме косметического дефекта, сопровождается нарушением всасывания инсулина, что может вести к декомпенсации сахарного диабета. Инъекции могут становиться болезненными, что особенно негативно у детей.
Клиническая картина
Липодистрофия проявляется, как правило, в виде атрофии подкожной основы в местах инъекций инсулина. Реже наблюдается гипертрофическая форма — образование своеобразной липомы, плотного жирового комочка в местах введения инсулина. Иногда липодистрофия образуется на местах, близких к участкам инъекций, — реперкуссионная липодистрофия.
Лечение
Профилактика и лечение при данном виде осложнений инсулинотерапии направлены на уменьшение факторов риска, способствующих возникновению липодистрофии. В целях максимального уменьшения механических, термических, химических раздражающих факторов, воздействующих на один и тот же участок кожи, нужно строго соблюдать правила введения инсулина. Необходимо использовать инсулин только комнатной температуры, ни в коем случае из холодильника. В настоящее время уже не используется протирание кожи спиртом перед инъекцией. Если же это происходит, необходимо подождать, пока спирт высохнет, и только затем делать инъекцию. Обязательна смена мест введения инсулина, что предполагает инъекцию в один и тот же участок тела не чаще 1 раза в 60 дней. Инъекции следует делать разовыми пластиковыми шприцами или шприц-ручками с острыми тонкими иглами, что делает процедуру атравматичной. При выполнении правил техники инъекций и использовании человеческого или свиного монокомпонентного инсулина с нейтральной реакцией рН, липодистрофии практически не развиваются.
Если липодистрофии уже возникли, необходимо проанализировать, какие правила введения инсулина нарушаются. Иногда просто смена места инъекции приводит к исчезновению липодистрофии. Рекомендуется введение человеческого или свиного инсулина в участки здоровой ткани, граничащие с липодистрофией. В места липодистрофий вводить инсулин нельзя, так как в этих участках нарушается его всасывание, что вызывает декомпенсацию заболевания. Иногда рекомендуется введение инсулина с раствором новокаина. В целях блокады источников раздражения и восстановления нервной трофики рекомендуют смешивать всю дозу инсулина или часть ее с равным по объему 0,5% раствором новокаина (или соответствующим эквивалентом 2% раствора новокаина). Такое обкалывание проводят длительно в зависимости от размеров участка липодистрофий. Новокаин можно назначать и в виде электрофореза на участки поражения. Для увеличения проницаемости тканей и ускорения всасывания инсулина применяют обкалывание участков липодистрофий лидазой или электрофорез с лидазой.
Обычно перечисленных мероприятий достаточно для профилактики и лечения липодистрофий.
Читайте также:


