Если поражение легких 90 процентов можно ли выжить после коронавируса

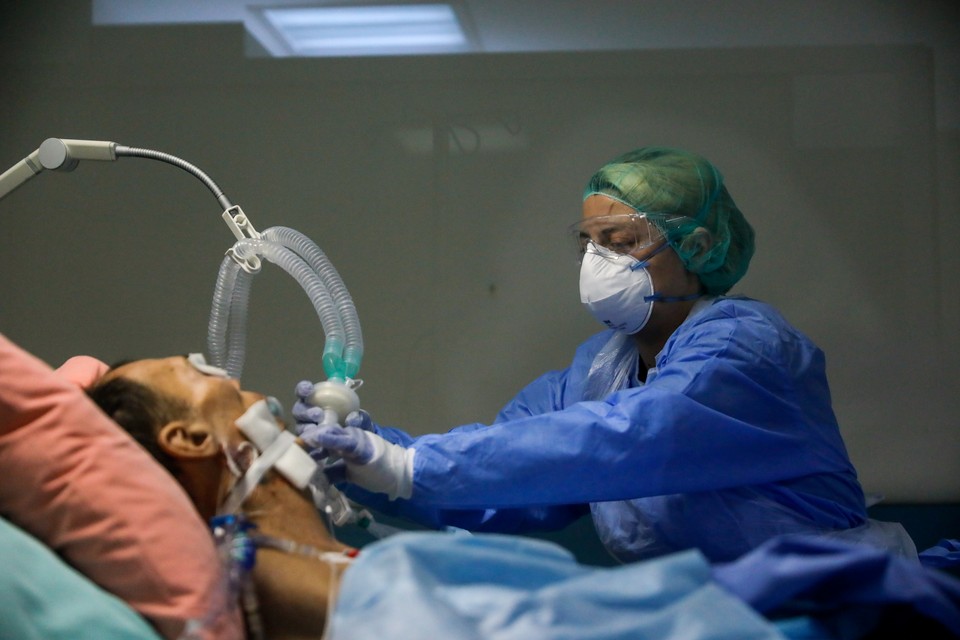
В период борьбы с коронавирусом мы часто слышим о применении докторами искусственной вентиляции легких (ИВЛ). Правда ли, что если человека перевели на ИВЛ, то его шансы выжить минимальны? Правда ли, что после ИВЛ мало кто начинает дышать самостоятельно? На вопросы «КП» отвечает врач-кардиолог, профессор, член-корреспондент РАН, заместитель директора Медицинского центра МГУ имени М.В. Ломоносова Симон Мацкеплишвили.
- В обществе существует не совсем верное представление об ИВЛ. По-английски ИВЛ называется «Mechanical ventilation» – «Механическая вентиляция», а сам аппарат – «Ventilator» (вентилятор), поэтому у многих может сложиться представление, что ИВЛ – это простое надувание легких человека воздухом или кислородом. На самом деле, аппарат для проведения Искусственной вентиляции легких – это сложнейшее, высокотехнологичное и, естественно, дорогостоящее медицинское оборудование, которое позволяет управлять практически всеми параметрами вентиляции и газообмена, - говорит Симон Мацкеплишвили. – И как любым сложным медицинским устройством, нужно уметь правильно им пользоваться. Поэтому важно иметь не только современные аппараты ИВЛ, но и, главное, грамотных врачей анестезиологов-реаниматологов, которые устанавливают параметры вентиляции в зависимости от состояния пациента. При таком сочетании большинство пациентов, пройдя через это неприятное и непростое лечение, остаются живы и выздоравливают, более того, многие из них не имеют никаких неблагоприятных отдаленных последствий.

Врач-кардиолог напомнил, что Острый респираторный дистресс-синдром, который является основной причиной перевода пациентов с COVID-19 на искусственную вентиляцию легких, - это крайне тяжелое состояние (оно, кстати, вызывается не только коронавирусной инфекцией). Смертность при ОРДС высокая и достигает от 15 до 30 % во всем мире. И выживаемость, во многом, зависит от того, насколько вовремя и правильно проведена искусственная вентиляция легких.
- Бывает, что ИВЛ стараются начать раньше, чем это действительно необходимо, другие врачи ждут, пока пациенту не станет совсем плохо, - и то, и другое негативно влияет на результаты лечения, - пояснил Симон Мацкеплишвили. – Самое важное – правильно выбрать время начала искусственной вентиляции легких, и, безусловно, правильно ее провести. Большое значение имеет заболевание, вызвавшее ОРДС, а также и состояние пациента в целом. Если у пациента тяжелая дыхательная недостаточность развилась на фоне сепсиса или острого панкреатита, осложненного перитонитом или острой почечной недостаточностью, то он может умереть вовсе не от того, что ИВЛ не эффективна. Если же мы говорим про инфекционное заболевание преимущественно дыхательной системы, как в случае с COVID-19, то шансы перенести его и выйти без серьезных последствий, в том числе и отдаленных, очень высоки. В России, как я думаю, довольно современный парк аппаратов ИВЛ. У нас прекрасная российская школа врачей анестезиологов-реаниматологов. Это внушает большую надежду и оптимизм.
- Но все-таки случается и так, что ИВЛ не проходит для человека бесследно?
- Конечно. Бывают последствия, связанные как с неправильно проведенной искусственной вентиляцией легких, так и последствия, вызванные перенесенным заболеванием. Тяжелая пневмония, даже без необходимости использования ИВЛ, нередко оставляет в легких «следы», которые мы видим на рентгене или на КТ через 15 – 20 лет. У кого-то таких «следов» больше, у кого-то меньше, способность к восстановлению поврежденной легочной ткани у людей разная.

Но, безусловно, могут быть последствия и от самой неправильно проведенной вентиляции легких. Это может быть травма верхних дыхательных путей во время интубации трахеи или осложнения при несвоевременном переходе на трахеостомическую трубку, это могут быть серьезные повреждения легких. Если дыхательную смесь из аппарата подавать под неправильным давлением или с избыточным объемом – будет травма легких. Поэтому ИВЛ, как, впрочем, и все, что мы делаем, может вызвать неблагоприятные последствия при неправильном использовании.
Но надо понимать, что когда мы переводим пациента с ОРДС на ИВЛ, то речь идет о жизни и смерти. И в ситуации, когда наша первая и главная задача у такого пациента – спасти его от смерти, ИВЛ – это жизнеспасающая технология. Хотя, гораздо чаще мы применяем ИВЛ при плановых хирургических вмешательствах, выполняющихся под общей анестезией, когда она проводится в операционной в процессе проведения наркоза. Это делает хирургическое вмешательство более удобным для хирурга и безопасным для пациента. Потом еще какое-то время пациент продолжает оставаться на ИВЛ в отделении реанимации.
Именно поэтому, а не в качестве спасительной технологии при эпидемиях, аппараты ИВЛ есть в наличии во многих медицинских центрах. Сегодня искусственная вентиляция легких спасает много жизней, как я говорил, у нас в России довольно хороший парк этих машин, прекрасные врачи, так что это внушает мне уверенность в том, что ИВЛ будет сделана вовремя, и будет сделана правильно.
«До 20% поражения легких - выздоровеете полностью, более 50% - с последствиями»: патологоанатом рассказал о коварности коронавируса

Если раньше, в «докоронавирусные» времена, утро начиналось с обычных новостей, то сейчас на первом месте - сводки «с полей». Сколько еще человек заболели? А сколько умерли? Как инфекция изменяет организм, и при каком проценте поражения легких есть шансы полностью восстановиться, рассказала главный патологоанатом Иркутской области Людмила Гришина.
Легкие увеличиваются в 3-4 раза
Как определяют, от коронавируса ли умер пациент? Признака три. При жизни - положительный тест на вирус и клинические проявления болезни (температура, одышка и другие). После смерти - вирусологическое исследование органов. А также осмотр при вскрытии - изменения органов дыхания.
- Если тестирование изредка может дать сбой, показать ложноположительный или ложноотрицательный результат, то поражение дыхательной системы - верный признак COVID-19, - рассказывает Людмила Гришина. - Его видно невооруженным глазом. Трахея в норме - бледно-розовая. А при коронавирусе - ярко-красная, отечная, с эрозиями, эпителий (верхний слой клеток) сошел. А легкие?! Меняются до неузнаваемости. В норме каждое весит 300-400 граммов, но из-за инфекции увеличивается в три-четыре раза, до 1,3-1,7 килограмма, а то и до двух кило! Легкие перестают быть легкими по весу. И они больше не воздушные, а плотные, как резина, блестящие, пружинистые. В них нет воздуха…
Это картина пневмонии. Самую тяжелую патологию вирус вызывает на уровне альвеол - это такие структуры в виде «пузырьков» в легких. Их миллионы! И именно они насыщают кровь кислородом при каждом нашем вдохе. Вирус повреждает клетки альвеол, часть из них гибнет, а другая - слущивается (отслаивается) и начинает активно размножается, превращаясь в многоядерные клетки - симпласты, если говорить научным языком. В просвете - плотное содержимое. В газообмене эти альвеолы больше не участвуют. Легкое в этом месте уплотняется. А на рентгене или КТ видны размытые участки по типу матового стекла.
Когда есть шансы восстановиться, будто COVID-19 и не было
- Картина, которую я описала выше, наблюдается при тотальном, 100% поражении легких, - продолжает патологоанатом. - В подавляющем большинстве случаев - ситуация фатальная. Все системы органов страдают, клетки испытывают тяжелейшее кислородное голодание, вплоть до их гибели. Кровь в сосудах сворачивается, образуя тромбы, что усугубляет ситуацию. В почках, печени, селезенке образуются очаги некрозов.
А если легкие пострадали частично? Специалист поясняет: при поражении до 20% (это легкая степень тяжести течения коронавируса) пациент способен выздороветь полностью, структура легких восстановится, и от перенесенного заболевания с большой вероятностью не останется и следа. При поражении средней тяжести, до 50%, тоже возможно полное восстановление, однако многое уже зависит от возраста пациента и наличия хронических заболеваний. На месте воспаления в легких может образоваться плотная соединительная ткань, которая в газообмене больше не участвует. И здесь уже риски последствий возрастают.
- В дыхательную систему могут попадать бактерии, и это усугубляет воспаление, - говорит Людмила Гришина. - При поражении легких от 50% болезнь протекает еще тяжелее. Восстановиться полностью, конечно, тоже можно. Но после таких пневмоний, кстати, не только коронавирусных, нередки осложнения: проблемы с дыханием и сердцем.
По словам патологоанатома, болеть бессимптомно и при этом иметь большой процент поражения легких, чего многие боятся, невозможно. Прогрессируя, болезнь все же даст о себе знать. Правда, иногда пациенты с коронавирусом «тяжелеют» резко. Сегодня зараженный лечится дома, чувствует себя сносно. А завтра ситуация уже критическая: одышка, температура, требуется срочная госпитализация.
Стали умирать молодые
- Видела ли я подобное раньше? В 2009 году была вспышка гриппа H1N1, картина была схожа, - вспоминает Людмила Гришина. - Но за всю эпидемию было всего 19 вскрытий, сейчас жертв значительно больше. И вторая волна намного тяжелее первой. Пошла молодежь. Да, от коронавируса чаще умирают возрастные, от 65 до 90 лет, но теперь он «косит» и людей от 28 до 55 лет. Врачи делают все, что могут, и даже больше, но вирус очень коварный. Особенно, если он наслаивается на хронические болезни: проблемы с сердцем, сахарный диабет, ожирение и другие. Вот и получается, что пациент уже переборол инфекцию, но сердце не выдержало.
Хоронят в цинковых гробах
Вскрывают тела умерших от COVID-19 только в противочумных костюмах, респираторе и трех парах перчаток. Инфекция из разряда «особо опасных», а потому и осторожность особая.
- По рекомендациям Минздрава РФ, одевать тело запрещено, и родным отдавать - ни в коем случае! Риски заразиться есть, - говорит патологоанатом. - Реагируют они тяжело, но выбора нет. После вскрытия тело дезинфицируют, помещают в два пакета, закрывают их на молнию, а затем опускают в цинковый гроб и запаивают. Если у семьи есть возможность, то заказывают закрытый деревянный гроб, и тогда в цинк помещают его. Никаких прощаний и целований! Просто опустить гроб в землю…. Зачем мы обо всем этом говорим? Чтобы напомнить о безопасности, вирус коварный, нельзя надеяться на авось и думать: «Меня не коснется!», - коснуться может каждого. Наше здоровье - в наших руках! Сейчас, как никогда, надо поберечь себя и близких, без нужды никуда не ходить и не ездить, минимизировать контакты, обязательно носить маску и перчатки, - словом, держаться от ковида подальше.
ЧИТАЙТЕ ТАКЖЕ
101-летняя сибирячка, не зная о существовании коронавируса, переболела и победила его (Подробности)
Возрастная категория сайта 18 +
Если поражение легких 90 процентов можно ли выжить после коронавируса

Здравствуйте!
Прогноз во многом зависит от наличия сопутствующих диагнозов и внутренних ресурсов организма.
Самое главное, что Ваша мама под наблюдением врачей, сейчас они делают все от них зависящее
Анна, спасбо большое за поддержку!организм конечно ослаблен, т.к у нее не было аппетита с 1го дня заболевания, в больнице вроде аппетит стал появляться, и витамины я ее умоляла пить, оеа старалась, и вот эта реанимация.. теперь не знаю как там с питанием.. и витамины не дать никак.
Медикам - аплодисменты!
Мир аплодирует медикам, которые, рискуя своей жизнью, спасают всех нас от пандемии коронавируса. Врачи и медсёстры, спасибо вам за ежедневный подвиг!
ЧИТАЙТЕ ТАКЖЕ
Каждый четвертый россиянин считает меры самоизоляции недостаточными
Проведенный «Ромир» опрос показал: 65% респондентов готовы поддержать власти в случае введения жесткого карантина [видео]
Швеция может достигнуть коллективного иммунитета через несколько недель
Тогда смертность и число зараженных резко сократится и страна станет единственным в Европе островом экономической свободы (подробности)
Возрастная категория сайта 18 +
Если поражение легких 90 процентов можно ли выжить после коронавируса

Здравствуйте, сейчас как он себя чувствует, при поражении 90%, маловероятно сатурации 97
Анастасия, он пролежал около 10 дней в реанимации, перевели в палату, стал сам кушать, пить, недавно написал, что сатурация до 97 повысилась, а сегодня ему сказали, что поражение 90 %

Ркт кардина запаздывает, сейчас по сатурации у него положительная динамика и перевод в палату, говорит об улучшении самочувствия

Здравствуйте. Это маловероятно. Рекомендую поговорить с лечащим врачом
Сергей, у него воспалилась печень, сильно болела, а вчера нашли тромб в грудной клетке

Здравствуйте Татьяна. 90% это тяжелое поражение. Рекомендую обсудить с лечащим врачом прием препарата квамател по 20 мг 2 раза в день в инъекциях, для защиты ткани легких.
С уважением, доктор медицинских наук, профессор. Здоровья и удачи.

Здравствуйте!
Такое возможно. Скорее всего 90% это то, что сформировалось на пике заболевания.
Рентгенологически динамика может запаздывать за клиническим выздоровлением. А Лёгочная ткань достаточно адаптивна.
Сатурация в норме, что говорит о положительной динамике. Если нет сопутствующей патологии и показатели гемодинамики (пульс и давление) стабильны - то шансы на выздоровление хорошие.
Он находиться сейчас на кислородотерапии через маску?
Читайте также:


