Стол 5 при сахарном диабете 2 типа
Диабет — весьма серьезная и опасная болезнь, требующая постоянного лечения. Вместе с применением медикаментозной терапии больным следует вести здоровый образ жизни, отказаться от пагубных привычек, заниматься спортом. Не менее важно знать, что можно кушать при сахарном диабете, а от какой продукции и вовсе стоит отказаться.
При возникновении существенного ухудшения самочувствия, недомогания, постоянной и, причем, неутолимой жажды, ксеростомии, учащенного мочеиспускания, зуда кожных покровов, в особенности в области ступней и паха, следует незамедлительно обратиться к эндокринологу и пройти обследование. Эта симптоматика сигнализирует о развитии диабета.
Болезнь, безусловно, опасная и тяжелая, но она не является приговором. С недугом живет много людей. С целью нормализации самочувствия, поддержания нормального уровня сахара в крови и устранения неприятной симптоматики следует соблюдать специальную диету и знать, что можно кушать при сахарном диабете.
Патология может развиться, как у взрослого человека, так и ребенка. Нередко недуг диагностируется у беременных. При правильном лечении и здоровом питании заболевание можно держать под контролем.
Несоблюдение же врачебных рекомендаций, злоупотребление алкоголем, курение, прием в пищу вредных продуктов — все это вредит организму и чревато критическими последствиями. Диетотерапия показана при любом типе патологии.
Что можно пить при диабете
Большинство пациентов стараются следить за своим рационом. Они не употребляют вредную пищу и стараются, чтобы питание было максимально полезным и сбалансированным. Но далеко не все следят, за тем, какие напитки пьют. Диабетикам нельзя пить алкогольные напитки, магазинные соки, крепкий чай, квас, сладкие газировки.
Если захотелось попить, следует отдать предпочтение следующим напиткам:
- негазированной минералке или очищенной воде;
- несладким сокам;
- киселям;
- компотам;
- некрепким чаям;
- зеленому чаю;
- травяным отварам и настоям;
- свежеотжатым сокам (но только разбавленным);
- обезжиренной кисломолочной продукции.
Врачи не рекомендуют пациентам употреблять кофе. Но ученые доказали, что кофе богат полезными и нужными веществами, в том числе антиоксидантами, способствующими предупреждению развития опухолей. Богаты зерна и линолевой кислотой, предотвращающей развитие инфарктов, инсультов и прочих патологий ССС. Поэтому пить кофе при сахарной болезни можно, главное, чтобы кофе был натуральным и без сахара.
Основные правила здорового питания
Каждому диабетику, без исключения, следует знать, что можно кушать при наличии сахарного диабета. Употребление всей еды подряд чревато ухудшением общего самочувствия.
Любая диета, в том числе и при сахарной болезни, обладает своими особенностями и правилами.
Диетотерапией предполагается:
- ограничение потребления углеводной продукции;
- уменьшение калорийности питания;
- употребление витаминизированной пищи;
- пяти-шестиразовое питание;
- трапезы в одно и то же время;
- обогащение рациона природными витаминами — овощами и фруктами (за исключением сладких, особенно хурмы и фиников);
- употребление пищи небольшими порциями;
- исключение продолжительных промежутков между трапезами;
- составление меню с учетом ГИ продуктов;
- минимизация потребления соли;
- отказ от приема в пищу жирных, острых, пряных, жареных яств;
- отказ от употребления алкоголя и сладкой газировки, а также полуфабрикатов и фаст-фуда;
- замена сахара природными подсластителями: фруктозой, сорбитом, стевией, ксилитом;
- употребление вареной, запеченной в духовке и приготовленной на пару еды.
Правильный рацион — залог хорошего самочувствия
Диабетикам, вне зависимости от типа заболевания, следует придерживаться правильного и здорового рациона:
- Чтобы постоянно поддерживать инсулин в норме, необходимо полноценно завтракать.
- Каждая трапеза должна начинаться с употребления салата из овощей. Это способствует нормализации обменных процессов и коррекции массы.
- Последняя трапеза должна состояться не позднее, чем за три часа до сна.
- Употребляемая еда должна обладать комфортной температурой. Можно кушать при сахарном диабете теплые и в меру прохладные яства.
- Жидкости можно пить либо за полчаса до еды, либо по истечении 30 минут. Нельзя пить воду или соки во время трапезы.
- Важно придерживаться режима. Употребление пищи пять-шесть раз в сутки способствует предупреждению резкого увеличения уровня глюкозы в крови.
- Рацион следует обогатить нежирной рыбой, молочной продукций с низким процентом жирности, овощами и фруктами, кашами.
- Диабетикам следует отказаться от сахара и любой продукции с его содержанием.
- Оптимальной суточной калорийностью является 2400 ккал.
- Важно следить и за химическим составом блюд. Доля сложных углеводов в суточном рационе — 50%, белков — 20%, жиров — 30%.
- В сутки следует употреблять полтора литра очищенной или минеральной негазированной воды.
ГИ (гликемический индекс) — что это?
Каждый продукт обладает своим ГИ. Иначе его называют «хлебная единица» — ХЕ. И если пищевой ценностью определяется, какое количество полезных веществ будет превращено в энергию для организма, то ГИ — показатель усвояемости углеводной продукции. Он указывает, как быстро усвоится углеводная продукция, повысив при этом уровень сахара в крови.
Что можно есть диабетикам, соблюдая диету и стол № 9
Многие пациенты, услышав слово «диета», расценивают его как приговор. Они полагают, что их рацион будет ограничен до минимума. На самом деле все далеко не так. Диетотерапией при заболевании подразумевается ограничение калорийности питания, потребления сложных и исключение простых углеводов. Питание может быть одновременно и лечебным, и вкусным. Просто нужно знать, что можно есть диабетикам.
Употребление правильной еды поможет как в коррекции веса, так и поддержании нормального уровня инсулина.
Пациентам разрешается употребление следующей продукции:
- Хлеба. Предпочтительно, чтобы это был черный хлеб или изделия, которые предназначены для диабетиков. Ежедневная норма — 300 г. Разрешено также употребление зернового, цельно-зернового и «бородинского» хлеба.
- Супов. Желательно, чтобы первые блюда были приготовлены на овощных бульонах.
- Нежирного мяса (телятины, говядины, крольчатины, курятины) и рыбы: судака, сазана, трески. Способ приготовления любой, исключается только жарка.
- Яиц и омлета. Употреблять в день можно не более одного яйца. Злоупотребление этим продуктом чревато повышением уровня холестерина.
- Молочной продукции (нежирное молоко, творог, кефир, простокваша, ряженка, натуральные йогурты).
- Сыра (несоленого и нежирного).
- Ягод и фруктов: грейпфрута, малины, яблок, киви. Их потребление помогает не только в повышении сахара, но и понижении уровня пагубного холестерина.
- Овощей: капусты, томатов, огурцов, редиса, зелени.
- Меда (ограничено).
- Напитков: соков, травяных сборов, минеральной воды.
Всю эту продукцию можно есть диабетикам. Но главное во всем соблюдать меру. Пища не должна быть жирной. Нельзя также пить алкоголь.
Разрешенная продукция для людей с инсулинозависимой формой
Патология первого типа, или инсулинозависимый диабет, характеризуется выраженными симптомами, острым течением и сопровождается повышенным аппетитом. Помимо применения инсулина, важно знать, что можно есть диабетикам. Правильно составленный рацион — лучший способ поддержания здоровья и хорошего самочувствия.
Диетический рацион диабетиков с первым типом патологии схож с питанием больных вторым типом. Разрешается употребление: негазированной минеральной воды, морепродуктов и рыбы нежирных сортов, овсяной и гречневой каш, овощей, нежирной молочной продукции, вареных яиц, диетического мяса.
Страдающим сахарным диабетом необходимо хотя бы раз в месяц-полтора проводить разгрузку организма, а раз в неделю применять гречневую или кефирную диету. Это поспособствует коррекции массы тела и упредит осложнения заболевания.
Стол № 9 при патологии
Пациентам чаще всего назначают соблюдение диетического стола № 9. Диетой предполагается шестиразовое питание, исключение жирностей, жареных блюд, острой, копченостей, соленой еды и сладостей. Энергетическая ценность суточного рациона не должна превышать 2500 ккал. Есть можно диабетикам еду, приготовленную любым способом, за исключением жарки.
Что нельзя при диабете: разрешенные и запрещенные продукты, примерное меню
Каждому человеку, страдающему серьезным недугом, следует знать, что нельзя при диабете. Злоупотребление вредной продукцией чревато ухудшением состояния.

От продукции, представленной в списке, следует отказаться:
- Сахара. Рекомендовано заменять подсластителями.
- Выпечки. Такая пища категорически не рекомендована. Помимо того, что они богаты сахаром, так они еще высококалорийные, что не очень хорошо сказывается на уровне глюкозы в крови.
- Жирной мясной и рыбной продукции.
- Копченых яств и консервов. Такая продукция обладает высоким гликемическим индексом.
- Жиров животного происхождения, майонеза.
- Молочной с высоким процентом жирности.
- Манной каши и продуктов на основе крупы, а также макарон.
- Овощей. Определенные овощи кушать при диабете нельзя, но если не получается, следует максимально ограничить их потребление: картофеля, жареных кабачков.
- Сладких фруктов.
- Напитков: сладкой газировки, концентрированных или магазинных соков, компотов, черного крепкого чая.
- Снеков, семечек, чипсов.
- Сладостей. При любом типе диабета, в частности при гестационном, запрещается употребление мороженого, варенья, молочного шоколада.
- Спиртных напитков.
Разрешенная и запрещенная продукция:
Правильное питание наряду с введением инсулина — залог хорошего самочувствия. Придерживаться диеты, так же, как и применять медикаменты, больному следует всю жизнь. Только так можно поддерживать нормальный уровень сахара в крови. Что можно есть, а что нельзя при сахарном диабете.
Разрешается прием в пищу:
- очищенной воды или минералки;
- некрепкого чая, кофе;
- грибов;
- зеленого горошка;
- редиса;
- редьки;
- репы;
- стручковой фасоли;
- зелени;
- моркови;
- свеклы;
- баклажанов;
- перца;
- капусты;
- огурцов;
- томатов.
Допускается употребление:
- яиц;
- ягод;
- фруктов;
- супов;
- круп;
- хлеба;
- бобовых (гороха, фасоли, чечевицы);
- картофеля;
- меда;
- нежирных сыров;
- молочной продукции с низким процентом жирности;
- нежирной вареной колбасы;
- мясной и рыбной продукции.
Запрещается прием в пищу:
- спиртных напитков;
- винограда;
- бананов;
- хурмы;
- фиников;
- сладостей (мороженого, варенья, леденцов, печенья);
- сахара;
- семечек;
- консервов;
- копченых и колбасных изделий;
- жирной мясной и рыбной продукции;
- жирной молочной продукции;
- животных жиров.
Чем заменить вредную продукцию
Пациентам запрещено употребление высококалорийной пищи, так как такая продукция провоцирует прогрессирование болезни и ухудшение действия препаратов.
Вредную продукцию можно заменить полезной, подходящей по составу:
- Белый хлеб можно заменить изделиями из ржаной муки.
- Сладости и десерты — ягодами и диабетическими десертами.
- Животные жиры — жирами растительного происхождения.
- Жирную мясную продукцию и сыры — нежирными продуктами, авокадо.
- Сливки — нежирной молочной продукцией.
- Мороженое — твердыми сырами, морепродуктами, бобовыми.
- Пиво — кисломолочной продукцией, говядиной, яйцами.
- Сладкую газировку — свеклой, морковью, бобовыми.
- Колбасу — молочной продукцией.
Приблизительное недельное меню
Можно составлять меню на каждый день или сразу на всю неделю самостоятельно, с учетом того, что можно и что нельзя при диабете. Ниже приведено приблизительное меню на неделю.
День первый.
- Утренняя трапеза: салат с огурцом и капустой, овсянка, некрепкий чай.
- Перекус: яблоко или кефир.
- Обеденная трапеза: овощной суп, кабачковая запеканка, компот.
- Перекус: запеканка из творога.
- Вечерняя трапеза: гречневая каша, вареное филе курицы, сок.
День второй.
- Завтрак: молочная тыквенная каша, кисель.
- Перекус: галетное печенье.
- Обед: постный борщ, пшенная каша с запеченным филе минтая, зеленый чай.
- Перекус: простокваша.
- Ужин: кабачковое рагу, кефир.
День третий.
- Утренняя трапеза: вареное яйцо, бутерброд с сыром, кофе.
- Перекус: печеное яблоко.
- Обеденная трапеза: рыбный суп, гречневая каша, паровые куриные тефтели, томатный сок.
- Перекус: апельсин.
- Вечерняя трапеза: молочная рисовая каша, отварные креветки, ряженка.
День четвертый.
- Завтрак: омлет, бутерброд с сыром, чай.
- Перекус: салат с томатами, огурцами и болгарским перцем.
- Обеденная трапеза: капустник, запеченная рыба, компот.
- Перекус: малиновое желе.
- Вечерняя трапеза: отварная индейка, томатный сок.
День пятый.
- Утренняя трапеза: запеченная тыква, яблочный компот.
- Перекус: одно яблоко.
- Обед: грибной суп, овсяная каша, морковный сок.
- Перекус: кефир.
- Ужин: ленивые голубцы, простокваша.
День шестой.
- Утренняя трапеза: творог, кофе.
- Перекус: яблочный сок и галеты.
- Обеденная трапеза: суп с кусочками курицы и гречкой, запеченный хек, компот.
- Перекус: овощной салат.
- Вечерняя трапеза: паровая говяжья котлета, овсянка, морковный сок.
День седьмой.
- Завтрак: тыквенная каша, зеленый чай.
- Перекус: любой разрешенный фрукт.
- Обеденная трапеза: суп с рисом, перцы, фаршированные мясом курицы, томатный сок.
- Перекус: салат из овощей, бутерброд с сыром.
- Ужин: гречневая каша, тушеная капуста, кефир.
Приемов пищи может быть шесть. Но главное, чтобы последняя трапеза была не позднее, чем за три часа до сна.
Диетотерапия при диабете — это несложно, но обязательно. Перечень разрешенной продукции немаленький, поэтому рацион не будет однообразным. Главное понять, что здоровое питание при недуге — залог хорошего самочувствия и поддержания нормального уровня сахара в крови.
Стол №9
Лечебная диета №9 по Певзнеру рекомендуется людям с сахарным диабетом II типа. Чаще всего этим заболеванием болеют люди в возрасте старше 40 лет, то есть в зрелые годы, что связано в частности с неправильным питанием. Задача диеты №9 – создать в организме условия, способствующие нормальному углеводному обмену.
Особенности питания.
Питание согласно столу №9 – это рацион с ограничением, прежде всего, животных жиров и углеводов, при этом сохраняется физиологическая норма витаминов и минералов. Продукты и блюда, которые содержат много сахара, например, варенье или кондитерские изделия, исключаются полностью. Сахар по возможности заменяют ксилитом, сорбитом, аспартамом. Пищу рекомендуют принимать пять-шесть раз в день. Есть нужно в одно и то же время, равномерно распределяя приёмы пищи. Пропускать завтрак, обед или ужин нельзя. Если человек делает инъекции инсулина, а время приёма пищи откладывается больше чем на 1 час, то необходимо перекусить. Это может быть какой-нибудь фрукт, стакан сока, кусок хлеба. Пища обязательно должна быть богатой клетчаткой и в рационе должны присутствовать овощи. Нужно пить достаточно количество жидкости.
Химический состав и энергетическая ценность.
Белки – 100 г, жиры – 70-80 г (из них 25 г растительные), углеводы – 300 г преимущественно за счёт сложных, простые углеводы исключают или резко ограничивают. Содержание соли – 3,7 г, свободной жидкости – 1,5 л.
Калорийность диеты –2700-3000 ккал.
Хлеб и хлебные изделия
Хлеб лучше всего из пшеничных отрубей, не более 300 г в день.
Изделия из сдобного и слоёного теста.
Молоко и молочные продукты
Полужирный несолёный творог, нежирный сыр, ограниченно допускается сметана.
Солёные сыры, сладкие творожные сырки. Сливки.
Супы
Овощные или нежирные мясные супы, допускаются грибные бульоны с овощами.
Крепкие жирные бульоны, молочные супы с лапшой, с манной крупой и рисом.
Мясо и мясные блюда
Нежирные сорта мяса.
Жирные сорта мяса – утка, гусь, а также копчёности, большинство колбас, мясные консервы. В очень ограниченном количестве допускается печень.
Рыба и рыбные блюда
Нежирные сорта рыбы, отварная, запечённая, иногда жареная. Также ограниченно допустимы рыбные консервы в собственном соку и томате.
Жирные сорта рыбы, а также солёная рыбы. Рыбные консервы в масле, икра.
Крупы и макаронные изделия
Гречневая, ячневая, пшеничная, перловая, овсяная крупа.
Рис, манная крупа и макаронные изделия.
Овощи
Овощи, которые разрешает диета, должны содержать менее 5% углеводов. Это капуста, кабачки, тыква, салат, огурцы, томаты, баклажаны.
Солёные и маринованные овощи.
Яйца и блюда из яиц
Белковые омлеты или яйца всмятку не больше 1 шт. в день.
При употреблении яиц необходимо ограничивать желтки.
Жиры
Сливочное несолёное масло, также топлёное масло и растительное в составе различных блюд.
Мясные и кулинарные жиры.
Соусы и пряности
Жирные. Острые и солёные соусы, в том числе майонез.
Ягоды и фрукты
Свежие фрукты и ягоды кисло-сладких сортов в любом виде.
Виноград, изюм, бананы. Инжир, финики.
Сладости
Сахар, варенье, конфеты, мороженое.
Напитки
Чай, кофе с молоком, овощные соки, отвар шиповника, минеральные воды.
Виноградный и другие сладкие соки, лимонады на сахаре.
Два типа лечебного стола №9.
Есть две разновидности диеты №9. Так, диета №9а показана при сахарном диабете лёгкой формы, иногда при заболевании средней тяжести, без применения инсулина. В этом случае диета позволяет выровнять нарушения в углеводном, жировом, белковом и водно-солевом обмене. Диета №9а полностью соответствует правилам стола №9 с той лишь разницей, что более значительно ограничивается энергетическая ценность за счёт углеводов и жиров. Энергетическая ценность должна составлять около 1650 ккал.
При диабете средней тяжести, а также его тяжёлой форме, в условиях инсулинотерапии, рекомендуется диета №9б. Её цель та же, что и у диеты типа «а». Это полноценное питание по энергетической ценности, содержанию белков, жиров и углеводов, а также витаминов и минералов. Энергетическая ценность её составляет 2800-3200 ккал. При этом кулинарная обработка и режим питания аналогичны диете №15.
Примерное меню диеты №9.
- Первый завтрак: гречневая каша (крупы – 40 г, масла – 5 г), мясной паштет (мяса – 60 г, масла – 10 г), чай с молоком (молока – 50 г).
- Второй завтрак: стакан кефира.
- Обед: суп овощной (масла – 5 г, картофеля – 50 г, капусты – 100 г, моркови – 25 г. сметаны – 10 г, томатов – 20 г), отварное мясо с картофелем (мяса – 100 г, картофеля – 150 г, масла – 5 г), яблоко (200 г).
- Полдник: дрожжевой напиток.
- Ужин: зразы из моркови с творогом (моркови – 75 г, творога – 50 г. яйцо – 1 шт., сметаны – 10 г. манной крупы – 8 г, сухарей – 5 г), рыба отварная с капустой (рыбы – 100 г, масла растительного – 10 г, капусты – 150 г), чай.
- За 1,5 часа до сна: стакан кефира.
- Хлеб на весь день: пшеничного – 130 г, ржаного – 250 г.
Стоит обратить внимание на возможную взаимозаменяемость продуктов. Так, 25 г пшеничного хлеба заменяют: 18 г пшеничной муки, 20 г риса, 20 г овсяной крупы, 18 г макарон, 60 г картофеля, 180 г моркови, 135 г яблок, 150 г груш (овощи очищенные).
Медицинская диета назначается только лечащим врачом, который полностью владеет информацией об истории болезни конкретного пациента.
Лечебная диета №9

Основой для качественной жизни с диабетом для пациентов является диетотерапия. При преддиабете, сахарном диабете 2 типа легкого течения диету применяют как первую линию лечения вместе с физическими нагрузками. Для поддержания нормального обмена углеводов у больных с повышенным сахаром в крови используется девятая диета по Певзнеру. Советский профессор-диетолог составил лечебный рацион, который используется диабетологами и эндокринологами по сегодняшний день. Тем, у кого диагностирован (или есть подозрения) диабет средней или легкой тяжести, обязательно нужно ознакомиться с правилами лечебного питания.
Назначение диеты
Стол №9 назначают пациентам с сахарным диабетом при дополнительном введении инсулина (до 30 ЕД) или без него. Диета №9 назначается людям как с 1-м, так со 2-м типом диабета. С помощью подобранного питания у пациента в ходе лечения нормализуется углеводный обмен и поддерживается нормальный уровень глюкозы.
Стол №9 диетологи часто используют в терапии такого состояния, как нарушение усвояемости углеводов, а также во время употребления такого рациона легко понять чувствительность пациента к назначаемой инсулинотерапии.
Питание по Певзнеру может применяться для детей с диабетом, больных в преклонном возрасте, для кормящих мам и беременных с гестационным диабетом. В каждом случае рацион корректируется вместе с лечащим врачом, поскольку при составлении меню должны учитываться физиологические потребности пациента.
В результате комплексной терапии (медикаменты и стол №9) у больного стабилизируется обмен веществ: жировой, водно-электролитный, углеводный. Нередко, пациенты с преддиабетом, диабетом 2 типа имеют еще и лишний вес, а при соблюдении диеты №9 индекс массы тела может значительно снизиться или даже стать нормальным. Этот показатель очень важен для оценки эффективности проводимой терапии у таких пациентов. Однако прибегать к ней здоровым людям только для похудения не рекомендуется.
Питание во время диеты
Успешный контроль за сахаром в крови и снижение до минимума риска специфических осложнений диабета возможно только с помощью медикаментозной и диетотерапии. Советский ученый разработал необходимый перечень ингредиентов, которые можно употреблять при диабете и те, которые нельзя.
В первую очередь Певзнер отметил, что при диабете очень важно исключить быстрые углеводы. Это необходимо, поскольку такие компоненты моментально расщепляются, насыщают организм глюкозой и сопровождаются резким подъемом уровня сахара в крови. Современные диетологи и эндокринологи согласны с этим утверждением, но вносят некоторые поправки.

Например, раньше считалось, что для диабетика опасны только сладкие продукты. В наше время ученые установили, что для больного имеет значение лишь то, способны ли компоненты повышать сахар. Белый хлеб и картофель, к примеру, могут быть опаснее обычного сахара. Сладкое, конечно, тоже исключается, но к нему добавляются еще некоторые категории.
Необходимо значительно сократить количество животных жиров, растительные – можно оставить в умеренном количестве. Норма белка остается в пределах физиологической потребности, в сутки положено до 110 г, половина из которых должны быть животными.
Основу питания для диабетиков должна составлять растительная пища, особенно овощи и зелень. Клетчатка, которая в них содержится, замедляет процесс расщепления углеводов, а значит снижает их гликемический индекс. Кроме этого, грубые волокна растительных компонентов практически не перевариваются, благодаря чему происходит очищение кишечника и улучшение его перистальтики. Ограничить нужно крахмалистые и сладкие сорта овощей и фруктов: инжир, картофель, свекла, бананы, морковь.
Для приготовления блюд должна использоваться щадящая термическая обработка. Запрещается есть жареное, зато все остальные виды приготовления доступны: на пару, на гриле, в духовке, на воде. Для придания вкуса блюдам запрещается добавлять в них много соли (до 5г), яркие по вкусу специи (карри, острый перец, куркуму), сахар, мед. Чтобы скрасить диетическое питание, можно приправлять еду огородной зеленью, базиликом, прованскими травами.
Значительно снизить при диабете рекомендовано:
- кондитерские изделия и домашние десерты с сахаром;
- жирное мясо, сало, колбасные изделия (кроме докторской колбасы);
- жирные виды рыбы, соленую рыбу, икру;
- сдобную, сладкую выпечку, слоеное тесто;
- жирную молочную продукцию, соленое сливочное масло, сливки;
- любые консервы, копчености; , белый шлифованный рис;
- маринованные и соленые овощи;
- магазинные соусы, острые приправы, ненатуральные пищевые добавки;
- сахар;
- алкоголь, газированные сладкие напитки, пакетированные соки.
При покупке продуктов в магазине (сыров, напитков, докторской колбасы и др.) важно читать состав. Среди ингредиентов не должно быть вредных добавок, сахарозы, чистого сахара.

Можно использовать ограниченно:
- картофель – рекомендуется отваривать раз в три-четыре дня, по возможности полностью исключить;
- мед – очень редко можно добавить в напитки или для приготовления блюд, домашней полезной выпечки;
- цельнозерновые макаронные изделия – можно есть редко, только с учетом отказа от дневной нормы хлеба;
- мясные субпродукты: сердце, печень, почки (можно иногда вносить в меню строго по разрешению врача);
- свекла, зеленый горошек и морковь – могут входить в салаты в отварном виде, разрешается использовать не более одного раза в день.
Перечисленные продукты можно использовать периодически, желательно посоветоваться с врачом, так как для каждого пациента диета может индивидуально корректироваться.
Продукты, которые рекомендуется вносить в рацион:
- Кисло-сладкие фрукты и ягоды. Желательно использовать их в первой половине дня. Подходят: груши, грейпфруты, апельсины, зеленые яблоки и др.
- Овощи и зелень. Рекомендуется есть в течение дня и приготовленные овощи, и сырые. Лучше всего подойдут: огурцы, кабачки, баклажаны, салатный перец, тыква, патиссоны, сельдерей.
- Отрубной хлеб, белковый, ржаной. Допускается съесть в день не более 300 г хлеба. Если болезнь сопровождается ожирением, норму мучного нужно сократить еще больше (150-200 г).
- Постные виды рыбы и морепродукты, рекомендуется отваривать, запекать или готовить на пару. С разрешения доктора иногда допускаются качественные консервы в томате.
- Мясо нежирное: телятина, филе свинины без прослоек, курицу и индейку, вареный язык (можно заливное), говядину. По разрешению врача вносят жареную курицу (после отваривания), докторскую колбасу, субпродукты.
- Отварные яйца. Нужно ограничить желток, белки разрешается есть до 2 шт. в сутки в вареном виде или на пару.
- Молочная продукция низкой жирности: творог, кисломолочные напитки, твердые сыры (несоленые и нежирные).
- Крупы и бобовые (кроме манки и шлифованного риса).
- Овощные соки, несладкие фреши, компоты и морсы без сахара, чай, слабый кофе с добавлением молока.
Суточная калорийность должна устанавливаться доктором. Она будет зависеть от образа жизни больного, наличия ожирения или сопутствующих болезней. В пределах нормы нужно потреблять от 1200 ккал до 2300 ккал. Важно следить за питьевым режимом, в день полагается примерно 1,5 литра чистой жидкости.
Диета №9 при диабете имеет одинаковые правила для детей, беременных, с ожирением или без него. Для пациентов с диабетом 1 типа и больных со 2 типом, которые находятся на инсулинотерапии важно учитывать и уметь считать хлебные единицы. Научить этому пациента должен врач-эндокринолог. В остальном же, для каждой категории пациентов немного меняется только химический состав питания. Например, в питание детей вводят больше овощей и кисло-сладких фруктов, а беременным положено больше низкожировой молочной продукции и зелени.
Диетическое меню

Режим питания должен состоять из 5-6 приемов пищи, желательно разделить их на 3 основных трапезы и пару перекусов. Количество углеводов рекомендуют принимать каждый раз в одинаковом количестве. В сутки положено 300 г медленных углеводов.
По возможности лучше составить первое меню на неделю совместно с диетологом или лечащим врачом. Если такой возможности нет, можно просто руководствоваться списком продуктов и правилами. Уровень сахара, холестерина и давление нужно постоянно измерять. Желательно вести пищевой дневник, хотя бы первое время, чтобы точно для себя определить, какие продукты нежелательны.
Диетическое меню в случае диабета 1 типа и 2 типа практически не отличается. Лечебная методика предусматривает полную сбалансированность рациона. Рассмотрим меню на неделю при диагнозе легкой или средней тяжести заболевания.
День №1
Завтрак: отвар из ромашки, порция перловой рассыпчатой каши.
Перекус: одна запеченная груша или свежее яблоко.
Обед: густой суп из кабачков, лука и цветной капусты, хлеб отрубной.
Перекус: салат из свежих овощей, стакан томатного сока.
Ужин: кусочек запеченной телятины, отварная брокколи с заправкой из лимонного сока.
День №2
Завтрак: диабетические галеты, слабый кофе с молоком.
Перекус: творог пониженной жирности, стакан натурального цитрусового сока.
Обед: отварное пшено, паровые котлеты из постного мяса, свежая зелень.
Перекус: зеленые яблоки, ромашковый чай.
Ужин: карп на пару, стручковая отварная фасоль.
День №3

Завтрак: омлет на пару из 2 белков, салат из сельдерея.
Для салата из сельдерея нужно смешать половинку очищенного яблока, сельдерейный стебель с зеленью и несколько свежих редисов. Дополнить все растительным маслом и льняными семечками, лимонным соком.
Перекус: печеное яблоко, чай с заменителем сахара.
Обед: суп из капусты белокочанной и говядины, ржаной хлеб.
Перекус: кабачковая икра.
Ужин: кукурузная каша, морская капуста, сок из зеленых яблок.
День №4
Завтрак: хлопья из микса злаков, кусочки кураги, кофе.
Перекус: стакан молока, овсяное печенье (на заменителе сахара).
Обед: легкий рыбный бульон с перловкой, тосты из отрубного хлеба.
Перекус: сливы или пара киви.
Ужин: гречневая каша, морская капуста с кусочками лимона, яблочный сок.
День №5
Завтрак: гранола с натуральным йогуртом.
Перекус: салат из фруктов и орехов.
Обед: куриный суп с овощами и булгуром.
Перекус: творог с зеленью, ромашковый отвар.
Ужин: тушеный баклажан с томатами, кусочек ржаного хлеба.
День №6
Завтрак: диетический омлет с твердым сыром, отвар шиповника.
Омлет можно приготовить и без проварки. Для этого взбитые белки и натертый сыр нужно поместить в обычный пакет, выпустить лишний воздух и поместить его в кипящую воду. Варить омлет нужно 15-20 минут.
Перекус: галеты с яблочным соком.
Обед: гречневая каша с морепродуктами, помидоры.
Перекус: стакан молока, груша.
Ужин: отварная рыба, свежий сельдерей с огурцом, отвар ромашки.
День №7

Завтрак: овсянка на воде, кусочки свежего или сушеного абрикоса.
Обед: печеная индейка или курица с салатом из свежих овощей.
Перекус: йогурт без добавок с низким содержанием жира.
Ужин: пшенная каша с морепродуктами или отдельно кусочек вареной рыбы, огурцы.
Если болезнь не сопровождается лишним весом, как правило, это 1 тип, можно увеличить калорийность за счет овощей, каш, молочной продукции. Второй тип диабета часто вызван неправильным питанием и сопровождается ожирением, меню в этом случае должно быть более низкокалорийным (до 1300 ккал в день).
Важно разделять трапезы, чтобы постепенно расходовать полученную энергию. Несмотря на ограниченность списка продуктов, в наше время легко можно найти интересные рецепты и рекомендации, чтобы разнообразить питание.
Диета №9 для беременных
При диабете у беременных (гестационный диабет) низкоуглеводная диета является основным методом лечения. Повышенная потребность в полезных компонентах требует особого внимания к еде. Меню при беременности нужно обязательно согласовывать с врачом.
Точный режим питания и список продуктов зависят от триместра, начального веса мамы, наличия осложнений. Если у женщины нет ожирения и осложнений, диета и перечень мало чем отличаются от обычного стола №9.
Утро нужно начинать с полноценного и плотного завтрака, в котором в достаточном количестве содержатся белки и «медленные» углеводы (растительная пища и цельнозерновые крупы). На перекусы рекомендуется употреблять молоко, орехи, кисломолочные продукты, свежие фрукты. Углеводистую пищу нужно делить на два приема в день, подходят те же каши (кроме манки), бобовые, постное мясо и рыба, творог.
Молоко и его производные следует выбирать с низкой жирностью. При выборе продукта важно обращать внимание на срок хранения. Если молоко «способно прожить» больше 2 недель – это не молоко. Среди молочных продуктов с низким содержанием жира большую часть занимают порошковые виды, которые не несут никакой пользы для малыша и мамы.
За один раз не рекомендуется выпивать больше одной чашки молока. Важно не переусердствовать с молочной продукцией, так как это может дополнительно вызвать аллергию на лактозу у ребенка. Индивидуальную норму молока лучше согласовать с врачом.
Жиры также важны для нормального формирования ребенка. Животный жир не повышает уровень сахара, но богат калориями. Врачи рекомендуют черпать необходимый запас полезных жиров из орехов, семян, растительных масел, авокадо.
Сладкое максимально исключается. Под запретом будут: мед, сухофрукты, выпечка, сладкие сырки, шоколад и др. Кроме этого, нужно ограничить даже кисло-сладкие фрукты, рекомендуется употреблять их не больше 3 раз в день маленькими порциями. Из напитков нужно дополнительно убрать натуральный кофе и зеленый чай.
Сбалансированность в питании очень важна для беременных. Каждый день в рацион должны входить: постное мясо (или рыба), свежие и приготовленные овощи (тушение – лучший способ приготовить овощи), немного крупы, молочная продукция и хлеб (кроме белого).
Дополнительно к диете можно пить специальные комплексы витаминов для беременных.
Итоги диеты
Стол номер 9 применяется для поддержания нормального уровня глюкозы крови пациентов с первым и вторым типом диабета. Отзывы о диете со стороны пациентов и врачей расходятся. Больные отмечают, что соблюдать диету достаточно неудобно: нужно часто следить за уровнем холестерина и сахара, приготовление диетических блюд занимает время, а многие продукты не подходят для такого питания. Однако, диета – это ключевой момент в лечении диабета, и избежать ее не удастся.
Полностью вылечить этот недуг девятый стол не сможет, но обеспечит пациентам нормальное самочувствие и убережет от прогрессирования болезни. Меню организовано так, чтобы больной получал максимум полезных компонентов и питательных веществ. Современные медики не полностью согласны с методикой Певзнера и вносят коррективы в рацион своих пациентов. Несмотря на изменения, внесенные новым поколением докторов, большинство современных диет при диабете практически не отличаются от девятого стола.
Специальность: диетолог, психотерапевт, эндокринолог .
Общий стаж: 10 лет .
Место работы: частная практика, онлайн консультирование .
Стол №9: меню диеты при сахарном диабете

Главное условие отсутствия осложнений при сахарном диабете — контроль уровня глюкозы в крови. Достичь желаемой цели можно несколькими способами: соблюдение диеты, прием лекарственных препаратов. Если выставлен диагноз сахарный диабет тип 2, то следование диете — основа контроля состояния. Каких правил необходимо придерживаться, как составить меню и какие принципы объединены в лечебной диете стол № 9?
Стол № 9: принципы диеты
Главная цель диеты — создание условий, способствующих нормализации углеводного обмена. Рекомендовано снижение энергетической ценности рациона за счет исключения и ограничения легкоусвояемых углеводов и животных жиров. Из рациона полностью исключают сахар и сладости, но допустимо использовать сахарозаменители.
Обязательное условие — достаточное присутствие витаминов и минералов, веществ, необходимых для полноценной работы организма и поддержания обменных процессов.
Лечебная диета, стол № 9 — это не только перечень разрешенных или запрещенных продуктов, но также условия обработки пищи: она может быть вареной, тушеной, допустимо запекание. Необходим 5-6-разовый прием пищи небольшими порциями.
Следование диете при сахарном диабете помогает контролировать уровень сахара в крови, что снижает вероятность развития многочисленных осложнений, в том числе со стороны сердца и сосудов.
Диета при диабете: разрешенные продукты

Основная часть калорий, питательных веществ и, соответственно, витаминов и минералов, должна поступать из натуральных источников питания. В рацион рекомендовано включать:
- : капуста, брокколи, помидоры, огурцы;
- белок: куриные яйца, рыба и морепродукты, орехи;
- источники омега-3 полиненасыщенных жирных кислот: оливковое масло, авокадо и др.;
- некоторые фрукты (в меру).
Специалисты отмечают, что пациентам, страдающим от сахарного диабета, нужно ограничивать потребление фруктов, так как некоторые из них содержат большое количество сахаров. Но это лучшая замена сладостям, кондитерской выпечке и, тем более, рафинированным продуктам.
Вопреки распространенному мнению, лечебная диета стол № 9 включает в себя широкий перечень продуктов:
- цельнозерновой хлеб, или же изготовленный по особым рецептам для пациентов с сахарным диабетом;
- качественные колбасные изделия, но с минимальной долей жира;
- нежирные сорта мяса и птицы;
- морепродукты: рыба, дары моря, но преимущественно в отварном, запеченном или заливном виде;
- несладкие фрукты и ягоды: яблоки, груши, грейпфруты, вишня, гранаты, клюква, рябина и др.;
- крупы и макаронные изделия, но только диетические;
- яйца;
- молочные продукты с низким процентом жирности;
- напитки: чай, в том числе и с молоком, томатный сок, компоты, отвары, но только без добавления сахара.
Разрешены и кондитерские изделия, но это особая диетическая линейка, где вместо сахара используют его заменители.
Стол 5 при сахарном диабете 2 типа

Сахарный диабет - проблема мирового масштаба, важность которой с каждым годом приобретает все более угрожающие размеры, несмотря на то, что этому вопросу уделяется все более пристальное внимание.
Число заболевших стремительно увеличивается. Так, с 1980 года общее число больных сахарным диабетом в мире увеличилось в 5 раз, по данным от 2018 года этим заболеванием страдает 422 миллиона человек, что составляет почти 10 процентов от всех жителей Земли.
Сегодня у каждого из нас есть родственник, или знакомый, страдающий сахарным диабетом.
Основная причина роста числа заболевших – изменение образа жизни населения (гиподинамия, нерациональное питание, курение и злоупотребление алкоголем), начавшееся с середины прошлого века, и продолжающееся по сей день. При сохранении текущего положения дел предполагается, что к 2030 году число заболевших удвоится и составит уже 20 % от всего населения земли.
Сахарный диабет- заболевание коварное, инвалидизирующее, опасное своими осложнениями, которые, возникая при отсутствии своевременной диагностики, должного лечения и изменений в образе жизни, вносят значительный вклад в статистику смертности населения. Осложнения сахарного диабета седьмая по распространенности причина смертности.
Важно, что сахарный диабет, прежде всего II типа, возможно предотвратить и практически исключить развитие осложнений при полном понимании причин формирования этого заболевания, и, вытекающих из них мер профилактики.
Что такое сахарный диабет?
Сахарный диабет - это хроническое эндокринное заболевание, сопровождающееся повышенным уровнем глюкозы в крови вследствие абсолютного или относительного дефицита гормона поджелудочной железы инсулина, и/или вследствие уменьшения чувствительности к нему клеток - мишеней организма.
Глюкоза- основной источник энергии в организме человека. Мы получаем глюкозу, употребляя пищу, содержащую углеводы, или из собственной печени, где глюкоза запасается в виде гликогена. Чтобы реализовать свою энергетическую функцию, глюкоза должна поступить из кровеносного русла в клетки мышечной, жировой, печёночной тканей.
Для этого необходим гормон инсулин, который вырабатывают b-клетки поджелудочной железы. После еды уровень глюкозы в крови повышается, поджелудочная железа выделяет в кровь инсулин, который, в свою очередь, действует наподобие «ключа»: он соединяется с рецепторами («замочными скважинами») на клетках мышечной, жировой или печёночной ткани и «открывает» эти клетки для поступления в них глюкозы. Глюкоза поступает в клетки, а её уровень в крови снижается. В промежутках между приёмами пищи и в ночное время, при необходимости, глюкоза поступает в кровь из депо-гликогена печени. В случае, если на каком-либо из этапов этого процесса происходит сбой, развивается сахарный диабет.
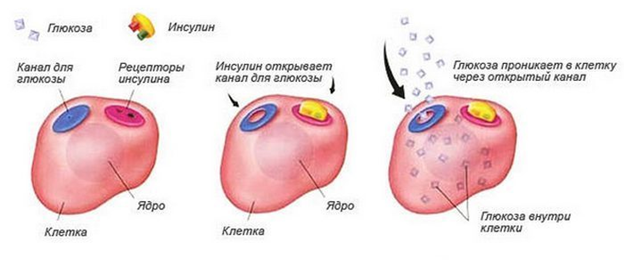
При сахарном диабете инсулин или отсутствует (диабет I типа, или инсулинозависимый диабет), или инсулин есть, но его меньше, чем необходимо, и клетки организма недостаточно чувствительны к нему (диабет II типа, или инсулиннезависимый диабет).
85-90% больных диабетом страдают сахарным диабетом II типа, Сахарный диабет I типа встречается значительно реже.
СД I типа чаще дебютирует в детстве или юности, реже- развивается в зрелом возрасте, как исход CД II типа. Бета-клетки поджелудочной железы теряют способность вырабатывать инсулин. В отсутствии инсулина клетки организма теряют способность усваивать глюкозу, развивается энергетическое голодание. Клетки поджелудочной железы атакует иммунная система (аутоиммунная агрессия), в результате чего происходит их гибель. Процесс этот протекает длительно и часто бессимптомно.
Массовая гибель эндокринных клеток поджелудочной железы может быть вызвана также вирусными инфекциями или онкологическими процессами, панкреатитом, токсическими поражениями и стрессовыми состояниями. Если погибает 80-95% бета-клеток, возникает абсолютный дефицит инсулина, развиваются тяжёлые метаболические нарушения, в данной ситуации становится жизненно необходимо получать инсулин извне (в виде инъекционных препаратов).
СД II типа чаще развивается людей старше 40 лет. Функция бета-клеток у них частично или полностью сохранена, инсулина выделяется достаточно, или даже избыточно, однако, клетки организма слабо реагируют на него, так как их чувствительность к инсулину снижена. Большинство больных этой формой диабета не нуждаются в инсулинотерапии. Отсюда и второе название этой формы диабета: «инсулиннезависимый сахарный диабет».
Факторы риска развития сахарного диабета
Возраст старше 45 лет
Ожирение (при наличии ожирения I степени риск развития сахарного диабета увеличивается в 2 раза, при II степени – в 5 раз, при III степени – более чем в 10 раз)
Высокий уровень холестерина
Наследственная предрасположенность (при наличии сахарного диабета у родителей или ближайших родственников риск развития заболевания возрастает в 2-6 раз).
Симптомы сахарного диабета:
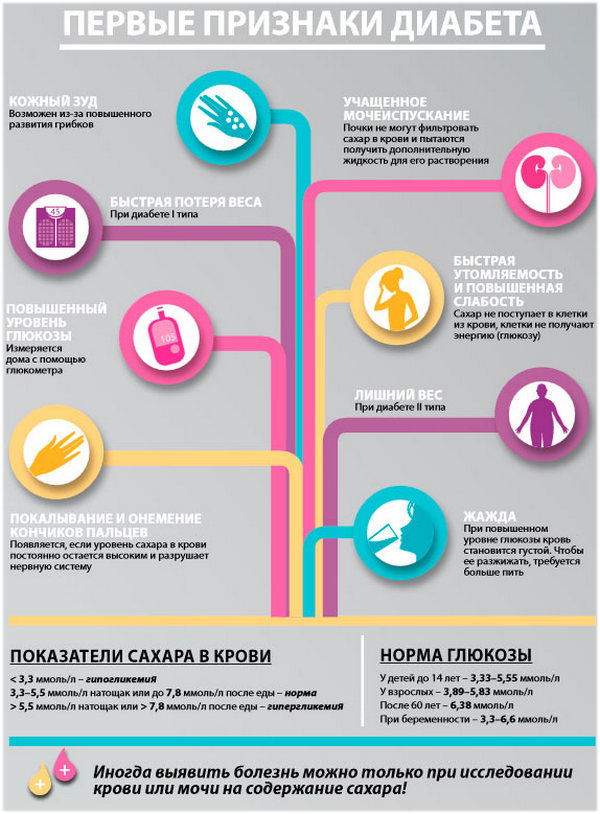
Полиурия (выделение более 2 литров мочи в сутки)
Полидипсия (чувство жажды, употребление более 3 литров воды в сутки)
Полифагия (повышенный аппетит)
Зуд кожи и слизистых оболочек
Сонливость, быстрая утомляемость
Долгое заживление ран
Рецидивирующие грибковые заболевания кожи
Быстрое снижение массы тела на фоне привычного питания (СД I типа)
Моча приобретает слабый запах ацетона (СД I типа)
Ожирение (СД II типа)
В чём опасность высокого уровня глюкозы крови? Дело в том, что глюкоза, не поступив в клетки мышечной, жировой и печёночной ткани, продолжая циркулировать в кровеносном русле проникает в избытке в органы и ткани, доступ в которые возможен без участия инсулина, а это сосуды глаз и почек, нервная ткань, стенки крупных сосудов, и, реализует здесь своё повреждающее действие.
В результате развиваются осложнения сахарного диабета: ретинопатии (поражения сетчатки глаза при нарушенной микроциркуляции), ведущие к снижению зрения и слепоте (при повреждении сосудов глаз), нефропатии (при повреждении почек), нейропатии (при повреждении нервной ткани), атеросклероз (при повреждении внутренней оболочки кровеносных сосудов).
Именно осложнения диабета ведут к инвалидизации, снижению качества и продолжительности жизни.
Осложнения сахарного диабета
Осложнения развиваются постепенно, очень часто - незаметно для больного, на протяжении 10-20 лет, при сохранении высокого уровня глюкозы в крови. В итоге развиваются следующие заболевания:
Сердечно-сосудистые заболевания (атеросклероз сосудов, ишемическая болезнь сердца, инфаркт миокарда)
Атеросклероз периферических артерий, в том числе артерий нижних конечностей
Микроангиопатия (поражение мельчайших сосудов)
Диабетическая ретинопатия (снижение зрения в результате поражения сетчатки глаза в виде микро аневризм, точечных и пятнистых кровоизлияний, отёков, образования новых сосудов)
Диабетическая нейропатия (нарушение нервной проводимости, ведущее к снижению чувствительности, сухость и шелушение кожных покровов, боли и судороги в конечностях)
Диабетическая нефропатия (выделение с мочой белка, нарушение функций почек)
«Диабетическая стопа» (язвы, гнойно-некротические процессы) на фоне поражения периферических нервов, сосудов, кожи, мягких тканей
Инфекционные осложнения (частые гнойничковые поражения кожи, грибки ногтей)
Комы (диабетическая, гиперосмолярная, гипогликемическая)
Диабетический кетоацидоз (тяжёлое состояние, приводящее к потере сознания и нарушению жизненно-важных функций организма, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров)
Сахарный диабет – не болезнь, а образ жизни.
На сегодняшний день вылечить сахарный диабет, устранив причину развития заболевания, практически невозможно. Но у нас есть все возможности для полноценного контроля над ним. Научиться контролировать свой диабет, держать уровень глюкозы крови на оптимальных значениях и есть основная цель лечения.
Конечно, это требует от человека с диабетом высокой осознанности и мотивации. Свою болезнь надо хорошо знать и чётко понимать необходимость изменения образа жизни для снижения рисков развития осложнений. Поддержание нормального уровня глюкозы в крови, т.е. такого, с каким живут люди без сахарного диабета, снижает риск развития и прогрессирования осложнений.
Профилактика развития сахарного диабета.
СД I типа на современном этапе развития медицины предотвратить невозможно.
Однако предотвратить развитие СД II типа реально. Причина диабета II типа — не генетика, а вредные привычки, ведущие к развитию инсулинорезистентности. Переход на здоровый образ жизни даёт 100% защиту от этого заболевания.
Методы профилактики
Здоровое питание (низкоуглеводная диета)
Ежемесячный контроль уровня глюкозы крови (более 6,1 ммоль/л натощак- повод обратиться к врачу)
Отказ от курения
Изменение образа жизни, формирование привычки к здоровому образу жизни- гарантированно предотвращает развитие сахарного диабета II типа.
Читайте также:
