Натерла локти об стол
В практике хирурга и ортопеда-травматолога одним из самых частых заболевания является бурсит локтевого сустава. Заболевания в большинстве случаев является следствием острой травмы или длительного микротравмирования, часто осложняется присоединением гнойной инфекции и может стать причиной утраты трудоспособности. В клинике «Парамита» (Москва) умеют лечить такую патологию с применением самых современных методик, а также традиционных методов восточной терапии.
Особенности бурсита локтя
Бурсит локтевого сустава – это воспаление околосуставной синовиальной сумки (бурсит или bursitis – от слова bursa – сумка). Синовиальная сумка или бурса – это небольшой мешочек, окруженный плотной капсулой. Внутри бурса наполнена синовиальной жидкостью, такой же, как в суставной сумке. Основная функция бурсы – амортизационная – она защищает окружающие ткани от травмирования и улучшает скольжение при движении сустава. В области локтя имеется 3 бурсы: подкожная сумка локтевого отростка, глубокая межсухожильная (находится внутри сухожилия трехглавой мышцы плеча) и лучеплечевая (между лучевой костью и сухожилием двуглавой мышцы).
Когда говорят о локтевом бурсите, то имеют в виду в основном воспаление подкожной бурсы локтевого сустава. Это наиболее часто встречающийся вид бурсита. Заболевание часто развивается у спортсменов, грузчиков, плотников при постоянной нагрузке на локтевой сустав. В бурсе начинает вырабатываться воспалительная жидкость, она увеличивается в размере, что становится видно на глаз. В зависимости от вызвавшей заболевание причины и состояния иммунитета оно может протекать остро или хронически, закончиться полным выздоровлением или осложниться присоединением инфекции. Код заболевания по 10 МКБ – М70.2.
Причины и механизм развития заболевания
Бурсит локтевого сустава развивается:
- после перенесенных острых травм – падения на область сустава или удар по нему (например, клюшкой у хоккеистов);
- при постоянном длительном микротравмировании у лиц, профессия которых связано с однообразными движениями в области локтя или опорой на локти (плотники, сантехники, шахтеры), а также у спортсменов, постоянно сгибающих руку в локте или метающих спортивные снаряды над головой (теннис, волейбол, баскетбол и др.);
- при обменных заболеваниях, например, при подагре в бурсе могут откладываться соли мочевой кислоты, вызывающие раздражение и воспаление;
- при хронических артритах – воспаление может переходить из полости сустава на околосуставные ткани, в том числе на бурсы.
Под действием разных причин в околосуставной сумке начинается асептический (неинфекционный) воспалительный процесс. Ее внутренняя синовиальная оболочка начинает активно секретировать воспалительную жидкость (экссудат), бурса увеличивается в размере, выпирает в области локтя. Если травма была единичная и не слишком сильная, острый бурсит может пройти самостоятельно за 10 – 14 дней.
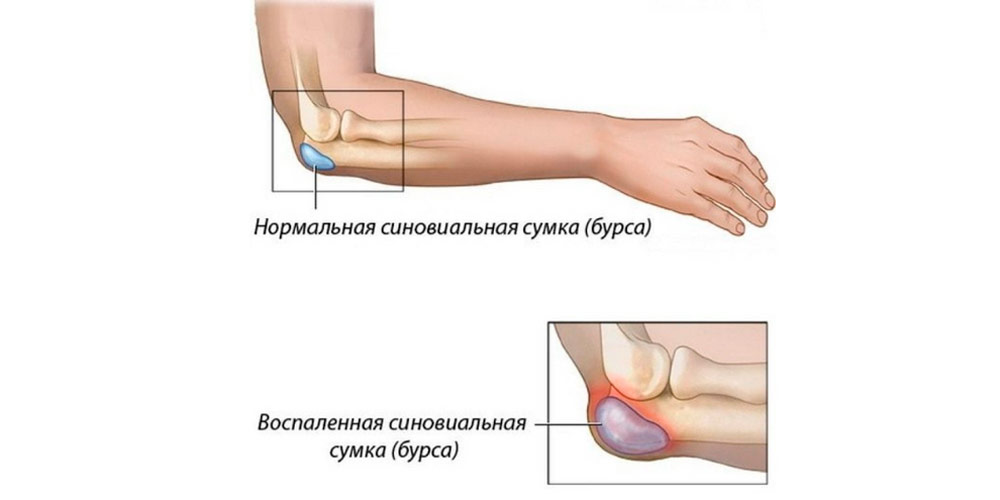
На рисунке нормальная и воспаленная сумка локтевого отростка
Но может и осложниться присоединением инфекции – она попадает через ранки на коже в области локтя или по кровеносным сосудам из отдаленных очагов инфекции, таких, как кариозные зубы, хронический тонзиллит и др. Основными возбудителями инфекции при воспалении в бурсе локтевого сустава чаще всего являются стрептококки и золотистый стафилококк. Большое значение имеет снижение иммунитета: гнойные процессы чаще развиваются при таких сопутствующих хронических болезнях, как сахарный диабет, СПИД и др., для которых характерно нарушение иммунных процессов. При постоянных микротравмах заболевание может изначально протекать хронически, незаметно.
Симптомы бурсита локтевого сустава
Признаки бурсита локтя зависят от характера течения заболевания. При остром течении в области локтевого сустава появляется заметное болезненное упругое на ощупь уплотнение. Кожа над ним может быть слегка покрасневшей и отечной. Иногда отмечается небольшое повышение температуры тела, недомогание. Боли в области локтвого сустава могут усиливаться при сгибании и разгибании руки, а особенно при ее поднятии. Если заболевание ничем не осложнится, выздоровление может наступить самопроизвольно через 10 – 14 дней.
Но надеяться на это не стоит: риск перехода острого воспаления в подострое и хроническое сохраняется, а лечить длительно протекающие патологические процессы намного сложнее, чем острые.
Переход острого воспаления в подострое характеризуется снижением интенсивности болевого синдрома, отечности и покраснения, но движения в руке остаются слегка болезненными. Если на данном этапе болезнь не пролечить как следует, процесс переходит в хроническую форму, боли становятся умеренными, но постоянными. Выпячивание в области сустава чаще теряет свою упругость, становится более мягким, иногда на смену мягкости приходит повышенная плотность. Для хронического воспалительного процесса характерно волнообразное течение с обострениями и ремиссиями. Во время обострения болезненность и отечность бурсы увеличивается, а когда наступает ремиссия – они стихают, бурса становится менее заметной и болезненной.
При длительном микротравмировании области сустава воспалительный процесс в бурсе изначально протекает хронически. Эластичное выпячивание к области локтя увеличивается постепенно, боли при этом не очень сильные, но они усиливаются при движении руки и со временем становятся постоянными. При осмотре врач отмечает мягкое на ощупь безболезненное образование, боли возникают только при движении. Медленное нарастание симптоматики и ее умеренная интенсивность способствуют тому, что пациенты не сразу обращаются за медицинской помощью. И только осложнение заставляет их прийти на прием к врачу.
Опасные симптомы
Инфицирование бурсы может произойти как с самого начала, так и впоследствии. Первичный острый гнойный бурсит локтя развивается при ранении локтя и попадании в мягкие ткани условно-патогенной микрофлоры, постоянно обитающей на поверхности нашего тела (золотистый стафилококк, стрептококки и др.). Инфицирование может произойти и другим способом – через кровь или лимфу из отдаленных очагов инфекции. В таком случае острый или хронический асептический процесс вначале протекает с умеренно выраженными симптомами, а затем локоть резко отекает, кожа над ним краснеет, упругое уплотнение становится резко болезненным, движения руки ограничиваются из-за болей. Температура тела повышается до значительных цифр, появляются признаки интоксикации, недомогание, головная боль. Такая симптоматика требует срочного обращения к хирургу.
При появлении покраснений, уполнения в области локтя срочно обратитесь к врачу!
Осложнения локтевого бурсита
Асептический бурсит редко дает осложнения. Чаще они связаны с гнойным воспалительным процессом. Это:
- переход гнойного воспаления на окружающие мягкие ткани с образованием абсцессов, флегмон и свищей – выхода гноя на поверхность кожных покровов;
- проникновение гнойной инфекции внутрь локтевого сустава с развитием гнойного артрита; в дальнейшем воспаление может перейти на суставообразующие кости с развитием остеомиелита;
- длительно протекающий хронический воспалительный процесс иногда осложняется развитием спаек внутри бурсы, разрастанием соединительной ткани с постоянными болями и ограничением движений.
Когда нужно срочно обращаться за медицинской помощью
Если появились следующие симптомы, нужно срочно бежать в клинику или вызывать врача на дом:
- покраснение, отек в области сустава, наличие резко болезненного упругого образования – признак начинающегося гнойного воспаления;
- длительно увеличенная безболезненная бурса внезапно отекает, краснеет, появляются сильные дергающие боли – инфицирование бурсы при хроническом бурсите;
- покраснение, отек, боль в локте сочетается с лихорадкой, ознобом, недомоганием – симптомы гнойного бурсита;
- сильные боли, отек, покраснение, лихорадка и невозможность движения в локтевом суставе – подозрение на гнойный артрит.
Как облегчить состояние самостоятельно
Чтобы облегчить боль и недомогание перед обращением в клинику, нужно:
- принять таблетку любого обезболивающего средства – Нурофен, Найз, Анальгин, Парацетамол; на место боли нанести обезболивающую мазь или гель (гель Пенталгин, мазь Диклофенак и др.);
- приложить к локтю холод;
- полежать 20-30 минут, придав больному суставу возвышенное положение;
обратиться в клинику; если поднялась высокая температура, вызвать скорую помощь.
Классификация бурсита локтевого сустава
Бурситы локтевого сустава классифицируют по следующим признакам:
- По характеру течения:
- острые – воспаление продолжается около двух недель;
- подострые – процесс затягивается еще на несколько недель;
- хронические – заболевание длится более трех месяцев.
- По характеру экссудата:
- геморрагические – с кровью, обычно после острой травмы;
- серозные – негнойное воспаление;
- гнойные – гнойный воспалительный процесс; в зависимости от вызвавших процесс микроорганизмов, инфекции делятся на неспецифические – вызванные стафилококками, стрептококками – и специфические – вызванные возбудителями какой-то определенной инфекции - туберкулеза, бруцеллеза и др.;
- фибринозные – превращение присутствующего в экссудате белка фибрина в плотную соединительную ткань.
- По локализации:
- подкожной локтевой сумки – самый частый вид заболевания;
- лучеплечевой – бурсит теннисиста;
- межсухожильной – самый редкий вид.
Виды бурсита локтевого сустава по характеру экссудата
По характеру воспалительной жидкости в бурсе выделяют геморрагический, серозной, знойный и фибринозный бурситы.
Геморрагический бурсит локтевой сумки
Геморрагический бурсит локтевой сумки развивается после острой травмы – падения на локоть или удара по нему. Это приводит к повреждению кровеносных сосудов и окрашиванию синовиальной жидкости в красный цвет из-за попадания в нее крови. Сопровождается значительной болью, затем появляется отечность тканей, цвет кожи в области локтя красный с синеватым оттенком. Если бурса быстро увеличивается в объеме, кровь удаляют при помощи пункции. Через некоторое время начинается асептическое воспаление и если не присоединится инфекция, процесс может закончиться выздоровлением. Особенностью геморрагических процессов является повышенный риск инфицирования.
Серозный бурсит локтя
Серозный – острый воспалительный неинфекционный процесс может развиваться после травм, на фоне микротравмирования, у лиц, страдающих подагрой и др. Протекает нетяжело, основной симптом – появление упругого болезненного выпячивания в области локтя. Небольшое ограничение движений в локте связано с болями. Постепенно боли стихают, бурса уменьшается в объеме и заболевание полностью проходит.
Но так бывает не всегда, поэтому даже легко протекающий острый бурсит локтевого сустава лучше показать специалисту, так как возможно присоединение инфекции или переход острого воспалительного процесса в хронический.
Гнойный бурсит локтевого сустава
Гнойный - всегда протекает остро, с покраснением и теком тканей, сильными пульсирующими болями и нарушением общего состояния (лихорадкой, ознобом, недомоганием). Пытаться лечить это заболевание самостоятельно, значит повышать риск тяжелых гнойных осложнений опасных для жизни. Поможет только хирург.
Фиброзный бурсит локтя
Фиброзный – при длительном протекании воспаления в бурсе скапливается белок фибрин, который со временем организуется в соединительную ткань. Бурса при этом увеличена, плотная, почти безболезненная. При обострении заболевания она может слегка увеличиваться в объеме и становиться более упругой, но во время ремиссии вновь принимает прежний вид. Опасность фиброзного бурсита в том, что снижаются амортизационные свойства бурсы, ткани травмируются, что сказывается на функции сустава.
Почему шелушится и трескается кожа на локтях?
Физиологические причины шелушения локтей
Чаще всего с такой проблемой сталкиваются люди, имеющие от природы сухую кожу. У них нарушен защитный кожный барьер, снижена работа сальных желез, а в дерме недостаточное количество межклеточного матрикса. Сухость беспокоит пациентов круглый год, усиливаясь в жаркое время, после интенсивного загара, в периоды сильных морозов и сухого воздуха в помещениях, когда включают отопление.
Другие популярные причины, почему трескаются локти:
- привычка сидеть, опираясь на локти, которая характерна для офисных сотрудников, студентов, учителей и представителей других видов сидячей работы;
- регулярный прием горячих ванн, которые иссушивают кожу и лишают ее естественного защитного слоя (гидролипидной мантии);
- чрезмерное увлечение жесткими мочалками, пилингами и скрабами с крупными абразивными частицами;
- использование некачественных гелей для душа с агрессивными поверхностно активными веществами;
- ношение синтетических вещей, колючих шерстяных изделий, форменной одежды из некачественных грубых материалов;
- недостаточное внимание к гигиене локтевой зоны во время принятия душа.
Выше перечислены «безопасные» причины, из-за чего кожа на локтях может трескаться и болеть. Они не связаны с внутренними нарушениями в организме. В большинстве случаев после устранения провоцирующего фактора и должного ухода за кожными покровами неприятные симптомы исчезают.
Болезни, которые вызывают шелушение локтей
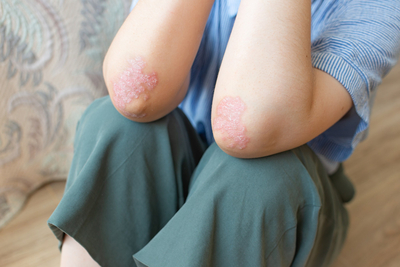
Если же не удалось обнаружить ни одного ситуативного объяснения появления неприятных симптомов, стоит задуматься о состоянии здоровья. Врачи предупреждают, что шелушение и чрезмерная сухость могут быть одними из первых симптомов соматического заболевания.
Сильное шелушение и трещины на локтях вызваны такими патологиями:
- Дерматологические болезни. В локтевой зоне возможны проявления контактного дерматита, атопического дерматита, экземы, псориаза и других хронических дерматозов. Зачастую у пациента присутствуют характерные очаги шелушения и гиперкератоза на других зонах тела. Еще одной типичной проблемой являются микозы – грибковые инфекции, вызывающие сухость, покраснение, зуд и шелушение.
- Эндокринные болезни. Сильная сухость и повреждения кожи — характерный признак для пациентов с сахарным диабетом. Также дерматологические симптомы типичны для гипотиреоза, недостаточности функции надпочечников. Женщины нередко сталкиваются с неэстетичными изменениями локтей в периоде менопаузы, при заболеваниях яичников.
- Заболевания ЖКТ. При расстройствах пищеварительной функции нарушается переваривание и всасывание питательных компонентов, витаминов и минералов, которые важны для красоты кожи. Если шелушение на локтях появляется одновременно с признаками нарушения работы кишечника, требуется помощь гастроэнтеролога.
- Авитаминозы. Недостаток витаминов — одна из самых распространенных причин кожных проблем, встречающаяся у людей разного возраста и пола. Неприятные симптомы связаны с дефицитом витаминов А, Д, Е, группы В. Большое значение для состояния дермы, волос и ногтей имеют микроэлементы цинк, медь, железо.
Как ухаживать за локтями, если кожа сухая и трескается
Основные правила ухода за локтевой зоной — регулярное питание и увлажнение. При имеющейся сухости и трещинах рекомендуют выбирать кремы с плотными масляными основами, которые хорошо смягчают и быстро убирают шелушения. Желательно, чтобы в составе уходовой косметики для тела были такие ингредиенты:
- оливковое масло — один из самых известных питательных и защитных компонентов косметики, который практически не вызывает аллергических реакций, подходит большинству пациентов;
- кокосовое масло – еще один интенсивный питательный ингредиент, который помогает при сильной сухости и обильных шелушениях;
- масло какао – мощный помощник для устранения сухости и трещин, который отлично ухаживает за кожей и смягчает ее;
- масло ши – популярный в последние годы компонент, который не только питает кожу, но и оказывает омолаживающий, регенераторный, антиоксидантный эффект.
Второй важный компонент домашнего ухода за локтями — щадящие пилинги. Мягкое отшелушивание ороговевших частиц делает кожу бархатистой и гладкой, предупреждает появление гиперкератоза и трещин. Для обработки локтей рекомендованы слабо концентрированные кислотные или ферментные составы. Такие химические пилинги предпочтительнее грубого механического отшелушивания, которое, наоборот, может спровоцировать обострение симптоматики.
Когда идти к врачу

В каких случаях стоит немедленно посетить доктора:
- трещины на локтях углубились и начали кровоточить;
- на коже появились участки изъязвления, нагноения, белого налета;
- от кожи исходит неприятный запах, несмотря на тщательное соблюдение гигиены;
- в области локтей возникли кожные наросты;
- шелушение и сухость распространяются на разные зоны тела и вызывают сильный дискомфорт.
Чтобы поставить правильный диагноз, врачу потребуются данные клинических анализов крови и мочи, исследований гормонального профиля, инструментальных методов визуализации. При выявлении патологии лечение неэстетичных изменений кожи локтей проводится комплексно: уходовые косметические средства назначаются одновременно с терапией основного заболевания.
По любым дерматологическим вопросам пациенты могут обратиться к врачам многопрофильного центра «МедПросвет». Наши специалисты подбирают доказательное лечение всех типов кожных проблем, а диагностика проводится быстро и без очередей. Для быстрой записи к врачу заполните онлайн-форму на этой странице.
Боль, жжение и покалывание в ногах: причины, диагностика, лечение

Дискомфортные ощущения в нижних конечностях снижают трудоспособность и качество жизни человека. Боль, жжение, чувство покалывания или «бегающих мурашек» могут присутствовать постоянно или появляться при определенных обстоятельствах (после физических нагрузок, пребывания в вынужденном положении и т.д.). Кратковременный дискомфорт, который самостоятельно проходит и не повторяется, расценивается как физиологическое состояние. Чего не скажешь о регулярном и длительном ощущении «мурашек» и жгучих болей в ногах, причину которого надо искать и устранять. Поэтому без помощи квалифицированного врача в такой ситуации не обойтись.
Почему боль сочетается с жжением и покалыванием
Причины болей в ногах могут быть самыми разнообразными, от варикозного расширения вен до банальных травм. Нередко боли сочетаются с жжением и покалыванием, которые называются парестезиями. Сопутствующими симптомами могут быть онемение, снижение тактильной чувствительности кожи в области поражения и отечность.
Причиной возникновения парестезий являются нарушения функционирования нервных окончаний. Раздраженные нервные рецепторы посылают в центральную нервную систему импульсы различной силы, которые мозг расценивает как смешанные ощущения. Отсюда субъективность характеристик дискомфорта пациентами. Некоторые больные описывают ощущения в ногах, как жгучие невыносимые боли. Другие расценивают их, как онемение, чередующееся с покалыванием. В любом случае такая симптоматика говорит о нарушениях функционирования нервных окончаний и волокон, точные причины которых нужно установить.
Функциональные причины организма
Покалывание и боли в ногах могут быть обусловлены следующими причинами:
- длительное пребывание в одном положении (например, сидячая работа, авиаперелет, сон);
- нарушения водно-электролитного баланса (в результате интоксикации, пребывания в жарких условиях или ограниченного употребления жидкости);
- неудобная обувь (тесные туфли и высокие каблуки провоцируют нарушения кровообращения в стопах);
- переохлаждение (ношение обуви, не соответствующей погодным условиям, провоцирует перемерзание стоп и возникновение неприятных ощущений);
- травма или патология опорно-двигательного аппарата (парестезии могут быть вызваны повреждением нервов на уровне мягких тканей, суставов или костей, а также нервных корешков в спинном мозге).
Если причина покалывания в ногах кроется в одном из перечисленных состояний, то неприятные ощущения возникают периодически, имеют четкую связь с воздействием провоцирующего фактора, а также исчезают при его исключении или по мере восстановления организма (например, после травмы, перелома, ушиба).
Патологические причины дискомфорта в ногах
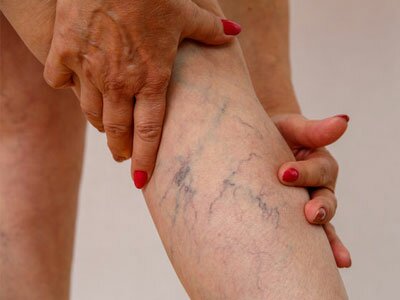
Симптомы – жжение в ногах, боли и покалывания – могут иметь более серьезные причины. Если эти проявления обусловлены развитием заболевания, пациенту срочно нужно начинать лечение. Некоторые патологические состояния, сопровождающиеся болью и жжением в ногах, способны привести к необратимым последствиям.
Болезненными ощущениями и парестезиями в конечностях проявляются следующие заболевания:
- Диабет. В результате колебаний уровня сахара в крови повреждаются мелкие сосуды и нервные окончания, что и провоцирует появление парестезий.
- Венозная недостаточность. Патология обусловлена снижением тонуса венозных стенок и несостоятельностью клапанного аппарата. Симптомы вызваны хроническими нарушениями кровообращения и ишемией тканей.
- Суставные патологии. В некоторых случаях воспалительные заболевания суставов затрагивают сосудистый аппарат, провоцируя дополнительные симптомы в виде жжения и покалывания.
- Дефицит микронутриентов. Функционирование нервной ткани обеспечивается достаточным количеством витаминно-минеральных комплексов, которые расходуются в ферментных и нейромедиаторных системах. Дефицит витаминов группы В, кальция и магния в организме ведет к нейропатиям.
- Патологии позвоночника. Ущемление нервных корешков при деформациях позвоночника, остеохондрозе и межпозвонковых грыжах провоцирует возникновение парестезий.
- Опухолевые заболевания. Новообразования способны оказывать механическое давление на сосуды и нервы, вызывая дискомфортные ощущения.
- Микозы. Поражение кожи грибками провоцирует ощущение жжения и покалывания. Однако помимо этого всегда имеется зуд и внешние проявления заболевания – шелушение, пятна, трещины, покраснение.
Как найти причину болей и покалывания в ногах
Наличие такого симптома требует обращения к врачу. Записаться к специалисту в ближайшее время нужно, если неприятные ощущения присутствуют постоянно, мешают работать и спать, сопровождаются отеками, выраженными изменениями кожи, нарушениями общего состояния пациента. Лечение болей в ногах следует начинать с визита к терапевту. Врач проводит опрос, собирает анамнез, осматривает больного, делает предположения относительно природы происхождения симптомов.
Диагностика болей в ногах с целью установления причины требует проведения инструментальных процедур (УЗИ вен и артерий). По результатам исследований выявляют органические изменения в тканях конечностей, которые могут обуславливать наличие патологической симптоматики. Диагностика жжения в ногах и болей также требует проведения лабораторного обследования (анализы крови, мочи, тесты на инфекции, свертываемость крови, маркеры аутоиммунных заболеваний).
Оценивая в совокупности данные анамнеза, физикального осмотра, результатов инструментального и лабораторного обследования, лечащий врач может достоверно установить причины ноющих болей в ногах, лечение которых проводит терапевт или узкий специалист (флеболог-сосудистый хирург, эндокринолог, невролог, вертебролог и др.).
Как избавиться от симптомов
Лечение покалывания в ногах определяется причиной возникновения симптома. Если парестезии и боль спровоцированы венозной недостаточностью, пациенту рекомендуют следующие мероприятия:
- коррекция образа жизни;
- отказ от вредных привычек;
- увеличение уровня физической активности;
- использование компрессионного трикотажа;
- медикаментозное лечение.
При выраженном варикозе вен может быть показано хирургическое лечение с применением безопасных и малотравматичных методик (эндовазальная облитерация вен). Системные эндокринные (диабет, патологии щитовидной железы) и аутоиммунные заболевания (ревматизм, васкулит) требуют комплексного лечения, на фоне которого и уменьшается выраженность парестезий.
Профилактика

Чтобы избежать появления жгучих болей, покалывания и тяжести ног, рекомендуется вести умеренно активный образ жизни, рационально питаться, отказаться от вредных привычек. При возникновении симптомов любого заболевания важно вовремя обращаться за медицинской помощью и не заниматься самолечением.
Если заметили появление боли, жжения или покалывания в ногах, которые самостоятельно не проходят, обращайтесь в «МедПросвет». Наши специалисты помогут найти первопричину дискомфортного состояния и составят план лечения для скорейшего восстановления здоровья и улучшения качества жизни!
Болит локоть при работе за компьютером
Сидячая работа существенно снижает качество и продолжительность жизни человека. Помимо повышенного риска артериальной гипертензии, диабета и ожирения, офисная занятость приносит вред и опорно-двигательной системе. Без постоянного движения страдают стопы, коленные суставы, позвоночник, кисти и плечи.

Локоть и сидячая работа
В этой статье остановимся на офисных проблемах локтя. Локтевой сустав образован тремя костями, десятком мышц, связок, нервов и сосудов. Любой сустав нуждается в регулярном движении, а постоянное бездействие для него равносильно смерти.
При работе за клавиатурой локоть находится в абсолютно неподвижном положении. Двигаются лишь пальцы и совсем немного – предплечье с кистью. В зафиксированной позиции локтевой сустав проводит от 3 до 12 часов в день.
Почему болит локоть при работе за компьютером?
Среди неблагоприятных факторов, действующих на локоть при работе за компьютером, можно выделить несколько. Основную роль играют длительная неподвижность, компрессия нервов и сосудов, работа мышц в порочном положении. Неблагоприятные условия работы часто вызывают боль и становятся причиной таких патологий:
- Эпикондилит. Одинаково часто встречаются и медиальный, и латеральный эпикондилиты. Боль при этом проявляется по бокам локтевого сустава – в местах прикрепления мышц предплечья. Несмотря на то, что дискомфорт имеется именно в локте, вся проблема – в положении кисти и тонусе мышц, сгибающих и разгибающих его. Болезненные ощущения резко усиливаются при движениях или нажатии на выступы локтя.
- Тендинит или фасциит локтя. Если предплечье долгое время согнуто, мышцы-сгибатели становятся короче, а разгибатели – длиннее. При разгибании предплечья укороченные мышцы натягивают сухожилия и могут надрывать их. Боль появляется при движениях и усиливается именно при разгибании.
- Артроз локтевого сустава. Несмотря на то, что износ хряща больше характерен спортсменам и людям тяжелого физического труда, вызывать артроз может и низкая подвижность. В хряще нет сосудов, и все питательные вещества он, словно губка, получает при движениях. Боли при артрозе глубокие, ноющие и постоянные.
- Бурсит локтя. Для того, чтобы мышцы и сухожилия не терлись друг от друга, они разделены бурсами. Бурса – округлый мешочек, заполненный слизью. В норме они незаметны, однако при воспалении могут увеличиваться размерах. Постоянное давление на одну бурсу приводит к воспалению и боли.
Для того, чтобы боль в локтевом суставе не появлялась, важно уделить внимание своему рабочему месту. Будет хорошо, если часть работы вы будете выполнять в непривычном положении (стоя, полулежа). Полезна регулярная гимнастика и самомассаж уставших зон тела.
Если боль уже появилась, спектр лечебных мероприятий будет зависеть от ее причины. Конечно, следует откорректировать свою рабочую среду, понять истинную причину развития патологии. Параллельно начинайте симптоматическую терапию:
- Если есть возможность, обеспечьте руке полный покой. Поможет временная фиксация предплечья на косыночной повязке. На ней мышцы расслабятся, а сам локоть будет в покое.
- Попробуйте прикладывать к болезненному месту теплые или холодные предметы. В зависимости от причины и чувствительности кожи, желаемый эффект дает или тот, или другой метод.
- Хорошо помогают специальные бандажи. Чаще всего они применяются при эпикондилите, однако хорошо помогают и при других патологиях: артрозе, бурсите, воспалении мышц и связок.
- «Отвлечь» мозг от болевых импульсов помогает массаж, кинезиотейпинг, применение игольчатых ковриков и валиков. При хронической боли актуальны крайне эффективные электронейростимуляторы.
- Изредка для окончательной победы над болью назначаются противовоспалительные препараты в виде таблеток или инъекций, блокады со стероидами, оперативные вмешательства. Конечно, иногда без радикальных мер не обойтись, но точно не стоит начинать свое лечение именно с них.
В магазинах «ORTO SMART - Медтехника, ортосалон» всегда в наличии десятки медицинских изделий для устранения болей в локте. В салоне Вы можете попробовать и пощупать бандаж или массажер, оценить, насколько он помогает именно Вам. Профессионально обученные консультанты готовы ответить на любые вопросы и подобрать наиболее подходящее и эффективное решение.
Артрит локтевого сустава
Локтевой сустав – один из самых сложных суставных сочленений в теле человека, являющийся ключом к функциональной активности верхней конечности. При воспалении этого сустава (артрите) человек не только испытывает сильную боль, но и теряет способность к самообслуживанию. Из этой статьи вы узнаете все о таком заболевании, как артрит локтевого сустава.
Общие сведения о заболевании
Артрит локтевого сустава или воспаление сустава – заболевание, протекающее по-разному в зависимости от происхождения и особенностей организма больного.
Плечевой сустав устроен сложно, он состоит из трех сочленений (плечелоктевого, плечелучевого и лучелоктевого), имеющих единую суставную капсулу и синовиальную оболочку.
Локтевой артрит встречается у лиц обоего пола в любом возрасте. Ревматоидный локтевой артрит развивается чаще у женщин, травмам подвержены, как мужчины, так и женщины. Код заболевания по МКБ-10 М00 – М99.
Причины заболевания
Чаще всего артрит локтевого сустава развивается на фоне травм. Локоть часто подвергается травмированию. При спортивных и бытовых травмах развивается асептический воспалительный процесс, обычно заканчивающийся выздоровлением. Но если в сустав попадает инфекция, воспаление приобретает гнойный характер.
При микротравмах (профессиональных - у теннисистов, массажистов, плотников) артрит развивается при длительном незначительном травмировании суставных тканей. Так формируется хронический локтевой артрит.
В развитии локтевого артрита большое значение придается наследственности. У многих больных можно обнаружить близких родственников с аналогичной патологией.
Причиной артрита локтевого сустава иногда бывает инфекция. Локоть часто вовлекается в патологический процесс при гонорее. Локоть может воспаляться при подагре, различных гормональных нарушениях, болезнях крови, желудка и других внутренних органов.
При наследственной предрасположенности начало заболевания связано с каким-либо провоцирующим фактором: простудой, перенесенной инфекцией, стрессом, острой интоксикацией (например, при злоупотреблении спиртным, наркотиками, неумеренном курении) и т.д.
Симптомы артрита локтевого сустава
Симптомы и характер течения локтевого артрита зависят от его клинической формы. Но первые проявления и явные симптомы имеют и общие характеристики.
Первые признаки
Когда начинается артрит локтевого сустава, симптомы могут иметь выраженный или стертый характер. Кожа над местом воспаления отекает, краснеет, рукой трудно двигать из-за сильной боли. Могут появляться лихорадка, озноб.
При подостром и хроническом течении заболевание может начинаться незаметно. Болевой синдром стертый, припухлость в области локтя незначительная. Ограничение подвижности также нарастает незаметно и проявляется в виде утренней скованности, которая быстро проходит после того, как человек начинает двигаться.
При появлении первых симптомов артрита локтевого сустава нужно сразу же обращаться за медицинской помощью!
Явные симптомы
При остром течении характерные признаки появляются сразу же, их невозможно не заметить. При отсутствии адекватного лечения воспалительный процесс со временем становится менее острым и течение приобретает хронический затяжной характер и гораздо хуже поддается лечению.
Явные признаки хронического артрита локтевого сустава: нарастающая болезненность и периодически возникающие отеки в локтевой области, ограничение движений в руке. Если вначале движения в локте были ограничены из-за боли, то через какое-то время ограничения движения станут постоянными и не будут зависеть от обострений артрита.
К врачу лучше обращаться как можно раньше, но, если вы не сразу заметили признаки артрита, не отчаивайтесь, помочь можно в любом случае.
Когда нужно срочно обращаться к врачу
Иногда артрит локтевого сустава протекает с осложнениями, о чем говорит наличие следующих симптомов:
- высокая температура более 5 дней после начала заболевания;
- резкий подъем температуры при уже имеющемся артрите;
- значительное усиление боли и отека.
При появлении этих симптомов следует вызвать врача на дом!
В чем опасность локтевого артрита
Локтевой сустав – это основное суставное сочленение, определяющее движение руки. При функциональной недостаточности этого сустава человек становится инвалидом. Это главная опасность локтевого артрита. Не менее опасны, различные гнойные осложнения.
Стадии
В течении локтевого артрита выделяют 4 стадии:
- Начальная – протекает с воспалением и болью, но без структурных изменений.
- Явная – процесс протекает подостро, волнообразно. На рентгене можно увидеть расширение суставной щели, на УЗИ – повышенное содержание экссудата. На этой стадии начинает формироваться паннус – разрастание грануляций.
- Мягкий анкилоз - нежные клетки паннуса преобразуются в соединительнотканные тяжи, закрывающую суставную щель. Это нарушает функцию руки, формируется мягкий анкилоз.
- Костный анкилоз – вместо соединительной ткани между суставообразующими поверхностями разрастается кость. Локоть полностью утрачивает подвижность.
Возможные осложнения
Если заболевание не лечить, то трудно избежать наиболее серьезных последствий:
- нагноений с вовлечением окружающих околосуставных тканей; нелеченые гнойные артриты, абсцессы и флегмоны могут стать причиной гибели больного;
- ограничений движения в руке;
- анкилоза локтевого сустава и инвалидизации.
Лучше не допускать таких осложнений и своевременно обращаться в специализированную клинику. Но если вы упустили время и у вас появились осложнения, не отчаивайтесь: помочь можно в любом состоянии.
Что делать при рецидиве
При обострении локтевого артрита не нужно заниматься самолечением, лучше сразу же пойти на прием к специалисту или вызвать врача на дом. Но иногда суставная боль бывает очень сильной. Как помочь себе самостоятельно, до прихода врача? Алгоритм действий:
- успокоиться – стресс усиливает болевые ощущения; можно принять любое седативное средство – валериану, пустырник, Ново-Пассит и др.;
- принять любое обезболивающее средство – таблетку Найза, Дексалгина, Анальгина; быстро уменьшить боль можно при помощи ректальных свечей Диклофенак;
- на область локтя нанести обезболивающую мазь, гель или раствор – эмульгель Вольтарен, гель Пенталгин, раствор для растираний Меновазин;
- вызвать врача на дом или обратиться в клинику.
Клинические формы локтевого артрита
Выделяют несколько клинических форм локтевого артрита, имеющих свои характерные симптомы и особенности течения.
Посттравматический
Острый посттравматический артрит начинается через несколько часов после падения, удара по руке твердым предметом, выворачивания сустава и протекает с выраженным болевым синдромом, отечностью, ограничением подвижности руки. Воспаление носит асептический характер, поэтому в большинстве случаев заканчивается полным выздоровлением. При попадании в сустав инфекции заболевание может протекать длительно, хронически с последующей инвалидизацией.
Хронический посттравматический локтевой артрит– профессиональное заболевание теннисистов, столяров, маляров, массажистов. При выполнении работ они постоянно травмируют локоть, вызывая небольшой, но постоянно поддерживаемый воспалительный процесс.
О посттравматическогом артрите читайте подробнее тут.
Острый гнойный
Эта форма заболевания вызывается неспецифической гнойной инфекцией, попадающей в сустав через открытые раны или с кровью из других очагов. Артрит может изначально носить гнойный характер. Основными симптомами гнойного процесса являются: значительная лихорадка, озноб, нарастающая отечность околосуставных тканей, покраснение кожи. Больному требуется хирургическая помощь.
Инфекционный
Причиной данного артрита является специфическая инфекция. Локоть чаще всего поражается при гонорее и бруцеллезе. Гонорейный локтевой артрит протекает с высокой температурой, сильными суставными болями, выраженной отечностью околосуставных тканей. Процесс может переходить в затяжной с последующим формированием анкилоз.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Ревматоидный
Локтевой артрит аутоиммунного происхождения развивается на фоне наследственной предрасположенности. Пусковым фактором (триггером) обычно являются перенесенные инфекции. Болеют чаще женщины. Локти могут поражаться первично.
Симптомы: локти слегка отекают, появляется болезненность и скованность по утрам. Заболевание протекаем медленно, хронически, симптоматика то нарастает, то уменьшается. Локти деформируются, со временем в них могут развиваться подвывихи и вывихи, страдает функция. Но при проведении правильного адекватного лечения можно добиться подавления прогрессирования воспалительного процесса.
Подробнее про ревматоидный артрит читайте в этой статье.
Псориатический
Поражение суставов при псориазе чаще всего происходит через 5 – 6 лет после появления кожных симптомов. Но иногда сначала развиваются артриты, а затем уже появляются псориатические высыпания. Характерно поражение мелких дистальных (конечных) суставчиков пальцев рук и ногтей.
Крупные суставы поражаются асимметрично, в процесс вовлекается не больше 2 – 3, в том числе, может поражаться один из локтей. Локтевой артрит начинается остро с отека и покраснения околосуставных тканей, сопровождающихся сильными болями. Заболевание протекает волнообразно, с обострениями и ремиссиями и при отсутствии правильного лечения приводит к стойкому нарушению функции руки.
Подагрический
Развитие локтевого артрита связано с нарушением пуринового обмена, что приводит к отложению в суставных и околосуставных тканях кристаллов мочевой кислоты. Кожа над патологическим очагом отекает, краснеет, может повышаться температура тела. Боли очень сильные. Приступ продолжается от нескольких часов до нескольких дней, после чего все симптомы исчезают самостоятельно. При частых рецидивах в одном и том же суставе в нем развиваются дегенеративно-дистрофические нарушения и утрачивается функция.
Деформирующий артрозо-артрит
Развивается в основном у лиц после 60 лет вследствие нарушения обменных процессов и постепенного разрушения суставного хряща. Постоянное раздражение суставных и околосуставных тканей вызывает развитие хронического воспалительного процесса, который сочетается с дегенеративно-дистрофическим и приводит к постепенной утрате суставной функции. Процесс протекает медленно с неяркими симптомами, но со временем приводит к инвалидности.
Диагностика
Диагноз локтевого артрита ставится на основании опроса и осмотра больного и подтверждается данными лабораторного и инструментального обследования. Без точного диагноза невозможно назначить адекватное лечение, поэтому при подозрении на локтевой артрит нужно срочно обращаться в клинику. Провести полноценное обследование в домашних условиях невозможно.
- Лабораторные анализы крови и мочи, а также исследование синовиальной жидкости, взятой при проведении артроскопии; выявляются признаки воспаления, аутоиммунного процесса, инфекций.
- Инструментальные исследования:
- рентгенография сустава – выявляет костные изменения;
- УЗИ – выявляет наличие повышенного объема синовиальной жидкости;
- компьютерная или магнитно-резонансная томография (КТ или МРТ) – дают четкое представление о патологическом процессе в локте;
- артроскопия – осмотр внутренней поверхности синовиальной оболочки с помощью эндоскопической аппаратуры и взятие синовиальной жидкости для лабораторного исследования.
Лечение артрита локтевого сустава
Основной задачей лечения является устранение боли и подавление прогрессирования заболевания. С этой целью назначают индивидуальный комплекс консервативной терапии, в состав которого входят медикаментозные и немедикаментозные методы.
При отсутствии положительного результата от консервативного лечения артрита локтевого сустава, назначаются различные виды хирургического вмешательства.
Читайте также:
