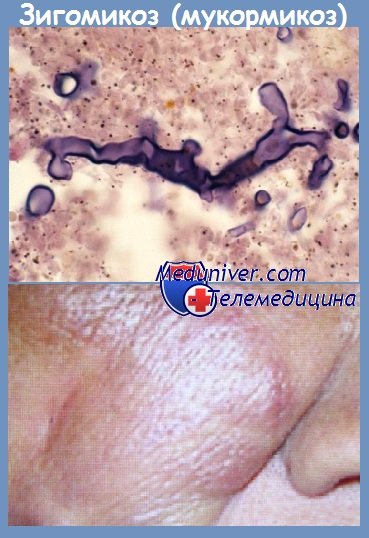
Mucor spp в результате посева на грибы
Зигомикоз занимает третье место по частоте выявления среди микозов у иммунокомпрометированных больных. Частота зигомикоза после трансплантации органов составляет 1—9 %, при трансплантации костного мозга — около 1 %. Наиболее часто инфекция обусловлена грибами Rhizopus arrhizus, реже — Absidia spp., Rhizomucor spp., Mucor spp. Эти грибы обнаруживают в почве, воздухе, продуктах питания, при гниении органического сырья.
Клиническая картина зигомикоза (мукормикоза). Грибы семейства Mucorales обладают тропностью к сосудам. Поражая их, вызывают инфаркты и кровоизлияния. У больных с нейтропенией зигомикоз проявляется в виде риноцеребральной или легочной инфекции. При риноцеребральном поражении происходит инвазия грибами носовых ходов, придаточных пазух носа, далее инфекционный процесс распространяется на кости лицевой части черепа, головной мозг.
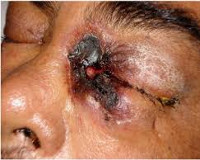
Ринорея, образование струпа черного цвета на мягком небе или слизистой оболочке носового хода, выраженный отек лица на стороне поражения, офтальмоплегия — характерные признаки риноцеребрального зигомикоза. ЦНС в патологический процесс вовлекается часто вследствие гематогенной диссеминации или локального распространения микотической инфекции: наблюдается очаговое поражение вещества головного мозга или менингит.
Диагностика зигомикоза (мукормикоза). Диагноз мукормикоза ставят на основании выявления грибов в исследуемых образцах. Исследуют мокроту, бронхоальвеолярную жидкость, содержимое придаточных пазух носа, биоптаты. Грибы семейства Mucorales могут контаминировать образцы культур, получаемые из верхних дыхательных путей, однако интерпретация результатов бактериологического исследования при обнаружении этих грибов всегда должна проводиться с осторожностью, а выявление их у больных с нейтропенией никогда нельзя игнорировать.
Нередко при наличии признаков зигомикоза культуральные исследования оказываются ложноотрицательными. Большим подспорьем в диагностике является гистологическое исследование биоптатов.
Лечение зигомикоза (мукормикоза). Во всех случаях терапию противогрибковыми препаратами сочетают с активным хирургическим лечением: удаляют некротизированные ткани. При легочном зигомикозе показана резекция очагов поражения. Необходимо устранить или снизить факторы риска: отменить цитостатические и глюкокортикоидные препараты. Излечение удается получить менее чем у 25 % больных.
Возбудители мукормикоза малочувствительны к амфотерицину В, резистентны к азолам (флуконазолу, итраконазолу, вориконазолу) и эхинокандинам. Лечение рекомендуется проводить высокими дозами амфотерицина В (1,0—1,5 мг/кг в сутки) до суммарной дозы 3 г. При развитии почечной недостаточности назначают липосомальную форму амфотерицина В. Стартовая терапия липосомальным амфотерицином В проводится в высоких дозах— 10—15 мг/кг в сутки.
Получены вполне оптимистичные результаты при терапии мукормикоза новым противогрибковым препаратом посаконазолом. Излечение достигуто у 80 % больных.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 25.10.2020
- Время чтения: 1 mins read
Мукормикоз (ранее называвшийся зигомикозом) — серьезная, но редкая грибковая инфекция, вызываемая группой плесневых грибов, называемых мукормицетами. Эти плесени обитают в окружающей среде.
Мукормикоз в основном поражает людей, имеющих проблемы со здоровьем или принимающих лекарства, снижающие способность организма бороться с микробами и болезнями. Чаще всего поражаются носовые пазухи или легкие после вдыхания спор грибка из воздуха, или кожа после того, как грибок проникает через порез, ожог или другой тип повреждения кожи.
Что такое мукормикоз? Как им заражаются?
Мукормикоз (иногда называемый зигомикозом) – тяжелая грибковая инфекция, вызываемая мукормицетами. Эти грибы обитают в почве и разлагающихся органических веществах: листьях, компостных кучах, гнилой древесине.
Люди заражаются мукормикозом при вдыхании, инокуляции или попадании спор из окружающей среды. Хотя большинство случаев носят спорадический характер, вспышки, связанные со здравоохранением, были связаны с больничным постельным бельем, утечками воды, плохой фильтрацией воздуха, нестерильными медицинскими устройствами и строительством зданий. Вспышки, возникшие в сообществе, были связаны с травмами, полученными во время стихийных бедствий.
Мукормикоз не заразен. Болезнь не может передаваться между людьми или между людьми и животными.
Типы грибов, которые чаще всего вызывают мукормикоз
Мукормицеты — это термотолерантные формы плесени, встречающиеся в окружающей среде. Исследования проб окружающей среды показывают, что мукормицеты обычно встречаются в почве, но редко обнаруживаются в пробах воздуха. Конкретные экологические ниши различаются для разных родов и видов.
Большинство людей ежедневно контактирует с микроскопическими спорами грибов, поэтому полностью избежать контакта с мукормицетами не получится.
Виды грибов, вызывающих мукормикоз: Rhizopus, Mucor , Rhizomucor, Syncephalastrum, Cunninghamella bertholletiae, Apophysomyces, Lichtheimia (ранее Absidia), Saksenaea.

Вид грибов Mucor
Виды и клинические особенности мукормикоза
Существует пять основных клинических форм мукормикоза. Из них наиболее распространены носовые и легочные инфекции.
- Риноцеребральный мукормикоз (носовых пазух и головного мозга). Это инфекция носовых пазух, которая может распространяться на мозг. Эта форма мукормикоза чаще всего встречается у пациентов с неконтролируемым диабетом, нейтропеническим раком и у реципиентов трансплантатов гемопоэтических стволовых клеток или трансплантатов твердых органов.
- Легочный мукормикоз . Наиболее распространенный тип мукормикоза у людей с онкологическими заболеваниями, особенно с гематологическими злокачественными новообразованиями, глубокой нейтропенией и у пациентов, перенесших трансплантацию органов или стволовых клеток.
- Мукормикоз желудочно-кишечного тракта . Мукормикоз желудочно-кишечного тракта встречается реже, чем другие клинические формы, и считается, что он возникает в результате проглатывания грибковых спор. Обычно встречается у истощенных пациентов или недоношенных детей. Чаще встречается у маленьких детей, чем у взрослых, особенно у недоношенных младенцев и младенцев с низкой массой тела в возрасте до 1 месяца, которые перенесли лечение антибиотиками, хирургическое вмешательство или принимали лекарства, снижающие способность организма бороться с микробами и болезнями. Чаще всего поражаются желудок, толстая кишка и подвздошная кишка.
- Кожный (кожный) мукормикоз . Кожный мукормикоз может быть первичным или вторичным. Первичная инфекция обычно вызывается прямым заражением грибком поврежденной кожи и чаще всего наблюдается у пациентов с ожогами или другими формами местных травм кожи, а также может возникать у пациентов без иммуносупрессии. Это наиболее распространенная форма мукормикоза среди людей, у которых не ослаблена иммунная система.
- Диссеминированный мукормикоз . Может следовать за любой из форм мукормикоза, описанных выше, но обычно наблюдается у пациентов с нейтропенией и легочной инфекцией. Наиболее частое местом распространения – мозг, но также могут поражаться селезенка, сердце, кожа и другие органы. Инфекция распространяется через кровоток и поражает другую часть тела.


Симптомы мукормикоза
Классический клинический признак мукормикоза — быстрое начало некроза тканей с повышением температуры тела или без него. Некроз – результат инвазии кровеносных сосудов и последующего тромбоза.
В общем симптомы мукормикоза зависят от того, где в организме растет грибок. Обратиться к врачу нужно, если у вас есть симптомы, связанные с мукормикозом.
Симптомы риноцеребрального (синусового и головного) мукормикоза:
- Односторонний отек лица;
- Головная боль ;
- Черные поражения на переносице или верхней части рта, которые быстро становятся более серьезными;
- Высокая температура ;
- Серозно-кровянистые выделения из носа.
По мере распространения инфекции могут возникать птоз, проптоз, потеря функции экстраокулярных мышц и нарушение зрения. Полезные диагностические признаки: некротические черные образования на твердом небе или носовых раковинах и выделение черного гноя из глаз.
Симптомы легочного мукормикоза неспецифичны:
- высокая температура;
- кашель;
- боль в груди;
- одышка.
Ангиоинвазия приводит к некрозу тканей, что в конечном итоге может привести к кавитации и / или кровохарканью.
Симптомы кожного мукормикоза:
- Первичная инфекция вызывает острую воспалительную реакцию с образованием гноя, абсцесса, отека тканей и некроза. Поражения могут казаться красными и затвердевшими и часто прогрессировать до черных струпов.
- Вторичная кожная инфекция обычно наблюдается при гематогенном распространении возбудителя; Поражения обычно начинаются с эритематозного, уплотненного и болезненного целлюлита, а затем прогрессируют до язвы, покрытой черным струпом.
Другие симптомы включают боль, жар в месте поражения, чрезмерное покраснение или припухлость вокруг раны.
Симптомы мукормикоза желудочно-кишечного тракта:
Это наиболее распространенная форма мукормикоза среди новорожденных, и ее сложно диагностировать отчасти из-за ее клинического сходства с некротическим энтероколитом, гораздо более распространенным заболеванием.
Диссеминированный мукормикоз обычно возникает у людей, которые уже болеют другими заболеваниями, поэтому бывает сложно определить, какие симптомы связаны с мукормикозом. У пациентов с диссеминированной инфекцией в головном мозге могут развиться изменения психического статуса или кома.
Кто заболевает мукормикозом?
Мукормикоз чаще встречается у людей, имеющих проблемы со здоровьем или принимающих лекарства, снижающие способность организма бороться с микробами и болезнями. Больше шансов получить мукоромикоз имеют пациенты, у которых диагностированы:
- диабет, особенно при диабетическом кетоацидозе;
- нейтропения (низкое количество лейкоцитов);
- рак;
- недоношенность и низкая масса тела при рождении (при неонатальном мукормикозе желудочно-кишечного тракта).
В группу риска входят больные:
- перенесшие трансплантацию органа, трансплантацию гемопоэтических стволовых клеток; трансплантация твердых органов;
- долго лечившиеся кортикостероидами, антибиотиками;
- с повреждениями кожи в результате операции, ожогов или ран;
- с избытком железа в организме (перегрузка железом или гемохроматоз).
Диагностика и обследование на мукормикоз
При диагностике мукормикоза врачи учитывают историю болезни, симптомы, результаты медицинских осмотров и лабораторных анализов.
- При подозрении на мукормикоз легких или носовых пазух, берется образец жидкости из органов дыхательной системы для отправки в лабораторию.
- Лечащий врач может выполнить биопсию ткани , при которой небольшой образец пораженной ткани анализируется в лаборатории на наличие мукормикоза под микроскопом или в грибковой культуре.
- Также могут потребоваться визуализирующие тесты: компьютерная томография легких, носовых пазух или других частей тела, в зависимости от местоположения подозреваемой инфекции.
Для окончательного диагноза мукормикоза требуются гистопатологические доказательства или положительный посев из образца с места инфекции. Образцы из стерильных участков тела более убедительно доказывают инвазивную инфекцию по сравнению с колонизацией. Посев нестерильных участков (например, мокроты) может быть полезен у пациентов с инфекцией, клинически совместимой с мукормикозом.
Мукормицеты трудно отличить от других мицелиальных грибов в тканях. В настоящее время стандартные серологические тесты на мукормикоз отсутствуют, а анализы крови, такие как бета-D-глюкан мукормицеты не обнаруживает. Методы обнаружения на основе ДНК являются многообещающими, но еще не полностью стандартизированы или коммерчески недоступны.
Лечение
Для улучшения результатов у пациентов с мукормикозом важны раннее распознавание, диагностика и быстрое назначение соответствующего противогрибкового лечения. Против большинства мукормицетов активны амфотерицин B, позаконазол и изавуконазол. Часто используются в качестве лечения первой линии липидные препараты амфотерицина B.

Препарат амфотерицин B
Важно учитывать, что лекарства, активные против Aspergillus, например, вориконазол, не активны против мукормицетов. И есть некоторые данные, позволяющие предположить, что предварительное воздействие вориконазола может быть связано с увеличением частоты мукормикоза.
Кроме того, часто требуется хирургическая обработка или резекция инфицированной ткани, особенно при риноцеребральных, кожных и желудочно-кишечных инфекциях. По возможности следует попытаться контролировать основное иммунодефицитное состояние.
Эффективность других методов лечения, таких как гипербарическая оксигенотерапия, сомнительна, но они были полезны в определенных ситуациях.
Последствия
Общий прогноз зависит от нескольких факторов, в том числе от быстроты диагностики и лечения, локализации инфекции, основных состояний пациента и степени иммуносупрессии. Общий уровень смертности составляет примерно 50%.
Обзор опубликованных случаев мукормикоза показал, что уровень смертности варьировался в зависимости от основного состояния пациента, типа грибка и пораженного участка тела (например, уровень смертности составлял 46% среди людей с инфекциями носовых пазух, 76% от легочных инфекций и 96% от диссеминированного мукормикоза).
Как снизить риск мукормикоза?
Избежать вдыхания спор грибов сложно, так как грибы, вызывающие мукормикоз, широко распространены в окружающей среде. Вакцины для предотвращения мукормикоза не существует.
Люди с ослабленной иммунной системой могут снизить вероятность развития мукормикоза следующими способами:
- Старайтесь избегать участков с большим количеством строительной пыли.
- Избегайте прямого контакта с поврежденными после стихийных бедствий водой зданиями.
- Избегайте действий, связанных с тесным контактом с почвой или пылью, например работы в саду. Если это невозможно, надевайте высокую обувь, длинные брюки и рубашку с длинными рукавами.
- Надевайте перчатки при работе с такими материалами, как почва, мох или навоз.
- Чтобы снизить вероятность развития кожной инфекции, тщательно промывайте поврежденные участки кожи водой с мылом, особенно если они попали в контакт с почвой или пылью.
Если вы подвержены высокому риску развития мукормикоза, например, после трансплантации органов или стволовых клеток, врач назначит лекарства для предотвращения мукормикоза и других инфекций.

То, что перенесенный COVID-19 во многих случаях дает осложнения – факт, подтвержденный многочисленными примерами. Чаще всего переболевших еще несколько месяцев после выздоровления мучают боли в мышцах, быстрая утомляемость, проблемы с дыхательной системой. У некоторых после COVID-19 появляется депрессия, тревога. Но то, что происходит сейчас в Индии, не ожидал никто. Там у переболевших COVID-19 возникает осложнение в виде мукормикоза – грибкового заболевания, ведущего к слепоте или даже смерти. В начале лета количество заболевших в стране превышало 11 000 человек. Цифра продолжает стремительно расти. И это при том, что до второй волны эпидемии COVID-19 в Индии регистрировали в год единичные случаи мукормикоза. В более развитых странах и того меньше.
Что такое мукормикоз
Грибы возникли на Земле около 400 млн лет назад и их польза для планеты неоспорима. Они помогают растениям получать минералы из почвы, разлагают органические остатки, перерабатывают, содержащиеся в древесине и листьях, питательные вещества. Но некоторые виды грибов в ходе эволюции приобрели черты патогенов. Для человека опасными являются только некоторые из них. Причина в том, что в ходе эволюции люди получили сложную иммунную систему, которая защищает своего хозяина от патогенов. Но если иммунитет ослаблен, грибки, которые до этого были безвредными для человека, проникают в ткани организма, вызывая опасные для жизни заболевания.
В обычных обстоятельствах грибы Mucoralean родов Mucor и Rhizopus, которые являются всем знакомой плесенью, обитают в почве, компосте, навозе, в растительных отходах и гниющей древесине. Они же образуют на испорченных фруктах и хлебе черные плесневые пятна. Размножаются эти грибы спорами. Влажные тропический климат, как в Индии, является идеальным для размножения плесневых грибов.
Мукормикоз возникает, когда человек с ослабленным иммунитетом вдыхает споры грибов Mucor [1] . Это не заразная болезнь и ей подвержены только лица с нарушениями в работе иммунной системы. До недавнего времени основной группой риска определяли людей, перенесших операцию по трансплантации органов, так как эти пациенты принимают иммунодепрессанты, которые предотвращают отторжение пересаженного органа, но в то же время ослабляют иммунный ответ организма. Также более подвержены мукормикозу люди, страдающие ВИЧ/СПИД, онкологическими заболеваниями, врожденными болезнями костного мозга. Теперь в эту группу специалисты добавили и пациентов с COVID-19.
![Поражение органов мукормикозом]()
Симптомы заболевания
Самые распространенные симптомы мукормикоза:
- заложенность и/или кровотечение из носа;
- боль в глазах; ;
- головная боль; ;
- ухудшение, а затем и полная потеря зрения.
Если грибок поражает легкие, появляется кашель, одышка, жар [1] . Прогрессирование болезни может привести к некрозу участков головного мозга [2] .
По свидетельству индийских врачей, пациенты обычно обращаются за помощью, когда болезнь сильно запущена. Поэтому чаще всего для предотвращения проникновения инфекции в мозг больному приходится удалять один или оба пораженных глаза, в некоторых случаях челюсть. Но также в стране наблюдается высокий процент смертности от недуга [3] .
Избежать столь серьезных последствий можно, если своевременно обратиться за медицинской помощью и пройти адекватную терапию.
Для лечения мукормикоза применяют противогрибковые препараты, которые необходимо вводить внутривенно ежедневно в течение 2 месяцев.
Какова взаимосвязь между COVID-19 и мукормикозом
В начале 2021 года мукормикоз как осложнение после COVID-19 был обнаружен только у 8 человек: у трех в США, двух в Индии, по одному в Италии, Бразилии и Великобритании [4] . Сегодня количество заболевших превышает 10 тысяч.
По мнению врачей, причиной, почему люди, переболевшие COVID-19, становятся мишенью для грибов семейства Мукоровые, является прием стероидов. Препараты этой группы активно применяют для лечения пациентов с тяжелым протеканием коронавирусной болезни. Стероиды эффективно устраняют тяжелое воспаление легких, но в то же время они ведут к снижению иммунитета. Кроме того, на фоне стероидной терапии может повышаться сахар в крови. А диабет, по мнению исследователей, является еще одним фактором риска развития мукормикоза [1] . Диабет опасный не только тем, что ослабляет иммунную систему, но и создает в организме условия, благоприятные для развития грибковых инфекций [5] .
Кстати, по мнению специалистов, именно высокий уровень заболеваемости диабетом и стремительное распространение коронавируса послужили главным фактором столь высокого показателя осложнений в виде мукормикоза [6] .
По наблюдениям индийских врачей, мукормикоз обычно возникает примерно через 2 недели после выздоровления от COVID-19 [3] . Согласно данным исследования [7] основными триггерами развития мукормикоза после перенесенного COVID-19 являются:
-
сахарный диабет и диабетический кетоацидоз;
- неконтролируемая гипергликемия на фоне приема кортикостероидов;
- низкий уровень pH (ацидоз);
- снижение фагоцитарной активности лейкоцитов на фоне приема стероидов;
- эндотелиалиит (повреждение эндотелия), тромбоз, лимфопения, которые часто возникают на фоне COVID-19 и делают человека уязвимым к присоединению вторичной или условно-патогенной грибковой инфекции;
- повышение в организме количества свободного железа.
Стремительный рост случаев мукормикоза в Индии как осложнения COVID-19 – это результат сочетания трех факторов:
- широкого распространения в стране диабета;
- неконтролированного применения кортикостероидов;
- несоблюдение карантинных мер, что привело к массовому инфицированию коронавирусом.
Мукормикоз – редкое заболевание, а грибы семейства Мукоровых, как правило, безопасны для лиц с крепким иммунитетом. А это значит, что защититься от недуга реально, если поддерживать здоровье иммунной системы, следить за состоянием сахара в крови и строго соблюдать профилактические меры против COVID-19.
-
↑↑ Электронный ресерс Healthline. – How COVID-19 Surge Is Related to a Black Fungus Outbreak. Справочник MSD. – Мукоромикоз.↑ BBC News. – Мукормикоз: черный грибок, из-за которого переболевшие Covid-19 в Индии лишаются глаз. Википедия. – Мукормикоз. Medical News Today. – “Black fungus” and COVID-19: Myths and facts. National Geographic. – A rare black fungus is infecting many of India’s COVID-19 patients—why? National Center for Biotechnology Information. – Mucormycosis in COVID-19: A systematic review of cases reported worldwide and in India.
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Общий стаж: 35 лет .
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Мукормикоз – это глубокий микоз, вызываемый зигомицетами, развивающийся преимущественно у иммунокомпрометированных лиц. В зависимости от формы заболевания клинические проявления характеризуются развитием синуситов, энтероколитов, поражением легких, кожного покрова, ЦНС. Диагностика основана на определении возбудителя в биологическом материале (отделяемое ран, мокрота, биопсийный материал), инструментальных исследованиях (КТ, МРТ, Rg). Лечение ведется антимикотическими препаратами. Во всех случаях необходима хирургическая санация очагов инфекции. По показаниям назначается симптоматическая терапия (обезболивающие препараты, инфузионная терапия, переливание эритроцитарной массы).
МКБ-10
Общие сведения
Мукормикоз (зигомикоз) распространен повсеместно. Патогенные грибы обитают в почве, гниющих органических отходах, хлебе. Сезонность не выражена. Восприимчивость всеобщая, но чаще страдают люди со сниженной иммунной защитой, поэтому данная патология относится к оппортунистическим микозам. Первый случай мукормикоза был описан в 1885 г. Встречается реже, чем аспергиллез и кандидоз. Заболевание прогрессирует очень быстро, поэтому чаще всего причину патологического состояния обнаруживают на аутопсии: около 3 случаев на 10000 вскрытий. Среди иммунокомпрометированных лиц распространенность составляет 2-3%. Использование современных методов хирургического лечения в сочетании с медикаментозной терапией позволило снизить некогда поголовную летальность среди заболевших.

Причины мукормикоза
Возбудителями зигомикоза являются низшие грибы из класса Zygomycetes. Наиболее распространенными патогенами служат R.oryzae, М.indicus, R.Microsporus. К факторам риска заболеваемости относится наличие сахарного диабета, длительный прием кортикостероидов, трансплантация органов и тканей в анамнезе, гемобластозы, проведение химиотерапии при онкологических заболеваниях, нейтропения, СПИД, COVID-19. У здоровых лиц к развитию зигомикоза могут привести обширные повреждения кожных покровов, глубокие ожоги, использование загрязненного медицинского инструментария. Обсуждается роль приема дефероксамина.
Основной путь заражения мукормикозом – ингаляционный. Кроме того, реализация инфекции происходит чрескожным способом при загрязнении почвой обширных ран, нанесении татуировок в антисанитарных условиях, использовании контаминированного спорами медицинского инструментария (при инъекциях у наркоманов, применении медицинских зондов), через желудочно-кишечный тракт при потреблении инфицированных продуктов, лекарств.
Патогенез
Для патогена характерен быстрый инвазивный рост. Повреждение эндотелия кровеносных сосудов является основным звеном патогенеза заболевания. Происходит ангиоинвазия возбудителя, что способствует формированию сосудистого тромбоза с образованием некрозов тканей, а также гематогенной и лимфогенной диссеминации инфекционного агента. Предотвращению развития патологического состояния содействует деятельность мононуклеарных и полиморфноядерных фагоцитов, а также поддержание рH организма человека на определенном уровне. Таким образом, нейтропения, ацидоз при сахарном диабете, постоянный прием кортикостероидов с последующим снижением активности бронхоальвеолярных макрофагов благоприятствует распространению зигомицет.
При оседании грибов в легких формируется мукорома с неспецифическими рентгенологическими признаками в виде очагов и фокусов. Образуется зона воспаления, некроза, возможно формирование абсцессов. При тромбозе и ишемии легочной ткани не исключено присоединение вторичной инфекции.
Классификация
Мукормикоз является агрессивной инфекцией. В патологический процесс могут вовлекаться различные органы и ткани. Данному явлению способствует возможность лимфогенной и гематогенной диссеминации возбудителя. В связи с поражением определенных органов-мишеней выделяют следующие формы мукормикоза:
- Риноцеребральный. Составляет около 50% от всех форм заболевания. Реализуется ингаляционным путем. Чаще всего возникает у пациентов с сахарным диабетом, реже у инфицированных с нейтропенией и реципиентов донорских органов, тканей. Характерно поражение пазух носа, твердого неба, тканей орбиты, вовлечение ЦНС. Летальность составляет 40%.
- Легочный.Зигомикоз легких встречается в 15-20% случаев. Преимущественно страдают пациенты с гемобластозами, а также онкобольные, проходящие курсы химиотерапии. Развивается поражение легких с формированием неспецифических симптомов. Реализуется при вдыхании возбудителя либо при диссеминации из первичного очага инфекции. Уровень летальности достигает 75%.
- Кожный. Определяется у 10-15% зараженных. Развивается у пациентов при нарушении целостности кожного покрова в результате обширного загрязнения ран почвой, контаминированной возбудителем. Еще одним вариантом инфицирования является проникновение зигомицет в местах инъекций, через дренажи и загрязненный медицинский инструментарий у лиц с иммунодефицитами. Летальность составляет около 30%.
- Гастроинтестинальный. Редкая форма мукормикоза, встречается в 5-7% случаев. Наиболее характерна для детей 1-го года жизни. Встречается также среди больных СПИДом, пациентов с пересаженными органами и тканями. Чаще всего протекает в виде некротического энтероколита либо с симптоматикой поражения печени. Второй вариант формируется при использовании лекарственных средств, чаще трав, обсемененных патогенными грибами. Летальность высокая, достигает 85%.
- Диссеминированный. По различным источникам, распространенность составляет от 5 до 20%. Характерно вовлечение различных органов при гематогенном распространении инфекции, чаще всего головного мозга, легких, сердца, почек, печени. Клиническая картина диссеминированного мукормикоза неспецифична, определяется степенью нарушения функции пораженного органа. Летальность 95%.
Симптомы мукормикоза
Клиническая картина зависит от вида поражения. Для риноцеребральной формы на начальных стадиях характерна симптоматика бактериального синусита. Пациентов беспокоят односторонние боли в области пораженной пазухи, иногда появляется отделяемое темного цвета из носа. При дальнейшем прогрессировании инфекции боль распространяется на область глазного яблока, формируется конъюнктивит, отек мягких тканей, развивается некроз твердого и мягкого неба, снижается острота зрения. Температурная реакция развивается лишь у части больных. При вовлечении в процесс тройничного и лицевого нервов нарушается чувствительность кожи лица, возникает птоз век. За счет агрессивного инвазивного роста возможно распространение инфекции в ЦНС. Важным симптомом в данном случае является носовое кровотечение. К клинике основного заболевания присоединяются головные боли, обмороки, различные степени выраженности нарушения сознания.
При легочном варианте мукормикоза пациенты жалуются на одышку, боль в грудной клетке, кашель, кровохарканье, лихорадку. При прогрессировании патологии значительная часть легочной паренхимы некротизируется. Опасность данной формы состоит в возможности вовлечения в процесс крупного сосуда с развитием массивного кровотечения. Кожный мукормикоз развивается при контаминации кожного покрова. Характерно формирование отека, гиперемии, некротических изменений с черным струпом в месте внедрения возбудителя. Поражается подкожно-жировая клетчатка, фасции, мышцы, кости. Мукормикоз ЖКТ проявляется тошнотой, рвотой, болями в брюшной полости, вздутием живота, наличием крови в стуле.
Диссеминированная форма заболевания развивается в результате распространения инфекции из первичного места внедрения возбудителя. Характерно поражение различных органов как изолированно, так и совместно. Случаи изолированного повреждения встречаются, главным образом, у наркоманов. Клиническая картина зависит от степени нарушения функции вовлеченных структур. При вторичном поражении ЦНС характерно нарастание центральной неврологической симптоматики с развитием комы.
Осложнения
В случае поражения ЦНС при риноцеребральном мукормикозе частым осложнением является тромбоз кавернозного синуса, внутренней сонной артерии с развитием инфаркта мозга. Возможно развитие слепоты при инфаркте сетчатки и поражении зрительного нерва. Легочная форма опасна формированием массивного кровотечения, острой дыхательной недостаточности. Ишемизированная и некротизированная легочная ткань служит хорошей питательной средой для патогенной микрофлоры. Такие условия способствуют возникновению вторичных пневмоний. При мукормикозе ЖКТ возможна перфорация кишечника с развитием перитонита, массивной кровопотери. Основной опасностью всех форм является возможность дальнейшего распространения инфекции путем гематогенной диссеминации.
Диагностика
Отсутствие специфических жалоб и клинических симптомов, а также относительная редкость заболевания не позволяет на стадии первичного осмотра выявить мукормикоз. На данном этапе важную роль играет сбор анамнеза с выяснением факторов риска. В диагностике зигомикоза используются следующие методы:
Дифференциальная диагностика проводится с бактериальными синуситами, пневмониями различной этиологии, инфекционными энтероколитами с явлениями гемоколита, лихорадкой неясного генеза. Кроме того, необходимо исключить другие плесневые микозы, такие как аспергиллез и пециломикоз.
Лечение мукормикоза
При выявлении заболевания необходима консультация инфекциониста, невролога, пульмонолога, гастроэнтеролога, хирурга. Лечение проводится в стационаре, при необходимости – в отделении реанимации и интенсивной терапии. Основой терапии данной нозологии является хирургическая санация очага инфекции (иссечение некротизированных тканей, резекция легких и т. д.) совместно с приемом антимикотических препаратов. Для медикаментозного лечения используется амфотерицин В, дискутируется роль интраконазола, позаконазола, равуконазола. Необходима компенсация факторов риска (кетоацидоза при лечении сахарного диабета, отмена иммуносупрессоров, глюкокортикостероидов). По показаниям проводится симптоматическая терапия (остановка кровотечения, инфузионная терапия).
Прогноз и профилактика
Прогноз при своевременном выявлении и правильно подобранной терапии относительно благоприятный. Современные методы лечения мукормикоза позволили снизить некогда 100% летальность. Выживаемость при риноцеребральной форме выше, чем при легочной и диссеминированной. Специфическая профилактика не разработана. Неспецифическая защита направлена на устранение факторов риска: соблюдение рекомендаций врача при коррекции нарушений, вызванных сахарным диабетом, рациональное использование иммуносупрессоров под контролем общего анализа крови, назначение глюкокортикоидов в минимальных дозах, использование медицинского инструментария, прошедшего специальную обработку, или одноразовых материалов, употребление свежих продуктов питания.
1. Инвазивный зигомикоз: эпидемиология и клинические особенности (обзор литературы)/ Багирова Н.С.// Клиническая онкогематология. - 2016 - №9(1).
2. Случай риноцеребрального зигомикоза у иммунокомпетентной пациентки/ Синцова Т. С., Щербакова Н. В., Кохан М. М.// // Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии. - 2010 - № 6.
3. Медицинская микология: руководство для врачей/ Андреев В.А., Зачиняева А.В., Москалев А.В., Сбойчакова В.Б. – 2008.

| Мукормикоз – редкая, но зачастую жизнеугрожающая грибковая инфекция, поражающая различные органы. Возбудитель заболевания – грибы порядка Мукоровые (Mucorales) – может попадать в организм после вдыхания, проглатывания или контакта с порезами, ожогами и раневой поверхностью. По данным ВОЗ и CDC, не передается от человека к человеку или от животного человеку. |
Возбудители мукормикоза обнаруживаются в почве и при разложении органики: в опавших листьях, компосте, помете животных, чаще в летний и осенний период. Некоторые люди могут находиться в контакте со спорами возбудителей мукормикоза практически постоянно, но опасны они далеко не для всех.
Кто подвержен заболеванию
Основной фактор, провоцирующий развитие мукормикоза, – ослабленный иммунитет. Также влияет прием некоторых лекарств, поэтому ВОЗ выступает против самостоятельного использования стероидных препаратов при лечении коронавирусной инфекции. Известны вспышки мукормикоза вследствие медицинского вмешательства, травм, полученных при стихийных бедствиях.
К группе риска развития мукормикоза относят людей со следующими факторами:
- неконтролируемый диабет;
- злокачественные опухоли;
- трансплантация гемопоэтических стволовых клеток или солидных органов;
- нейтропения;
- длительная терапия глюкокортикостероидами (ГКС);
- травмы кожи, ожоги, хирургические раны;
- перегрузка железом;
- внутривенное введение наркотиков;
- недостаточное питание/недоедание;
- новорожденные с недоношенностью или низким весом при рождении.
По оценкам ученых , встречаемость мукормикоза в Индии составляет 140 случаев на миллион населения, что во много раз выше, чем в других странах (в России показатель оценивается в 1,6 случая на миллион человек). Основной фактор риска в стране – диабет, который зачастую остается неконтролируемым. Индия занимает второе место после Китая по количеству диабетиков и, согласно прогнозу Международной федерации диабета (IDF) , к 2030 году там будут проживать 100 млн человек с диабетом.
Проявления болезни
Симптомы зависят от локализации инфекции. Характерно быстрое начало некроза тканей с развитием лихорадки или без. Наиболее частые формы заболевания – риноцеребральная, поражающая носовые пазухи и в дальнейшем головной мозг, и легочная. ВОЗ и CDC выделяют пять основных форм болезни. (табл. 1)
Таблица 1. Различия форм мукормикоза.
Наиболее подверженные категории
· Односторонняя отечность лица
· Заложенность или боль носа и пазух
· Кровянистые выделения из носа
· При распространении инфекции – почернения в области неба или переносицы, птоз, проптоз, нарушение зрения
Неконтролируемый диабет; трансплантация почки
· Затрудненное дыхание и одышка
Злокачественные болезни крови; выраженная нейтропения
· Тошнота и рвота
Недостаточное питание; недоношенность
· Очаги поражения красные и уплотненные, переходят в язвы
Травмы кожи, в том числе после хирургии
Распространение инфекции с кровью и поражение различных органов
Легочный мукормикоз при выраженной нейтропении
Международные рекомендации по диагностике и лечению мукормикоза от Европейской конфедерации медицинской микологии (ECMM) 2019 года обращают внимание на другие разновидности инфекции: мягких тканей, костей и суставов, с изолированным поражением почек. Летальность варьирует, составляя приблизительно 50%, а в тяжелых случаях диссеминированной формы – более 80%.
Для диагностики и оценки распространения поражений используются методы визуализации – КТ и МРТ определенных частей тела. Для подтверждения диагноза рекомендовано проводить посев или использовать молекулярные методы идентификации.
Лечение
Рекомендации ECMM 2019 предусматривают два основных момента в терапии: раннее хирургическое вмешательство (удаление пораженных тканей) и системные противогрибковые препараты. В качестве препарата первой линии рекомендован липосомальный амфотерицин B.
Таблица 2. Рекомендации ECMM 2019 по терапии мукормикоза.
Операции в дополнение к лечению противогрибковыми средствами
Первая линия терапии
амфотерицин B липосомальный
позаконазол, таблетки с пролонгированным высвобождением, инфузии
позаконазол, суспензия для перорального приема
Salvage treatment: пациент не отвечает на лечение или имеет непереносимость амфотерицина B
позаконазол, таблетки с пролонгированным высвобождением, инфузии
позаконазол, суспензия для перорального приема
После неудачной первичной терапии изавуконазолом или позаконазолом
амфотерицин B, жирорастворимые формы
Контроль гипергликемии и кетоацидоза
Постепенное уменьшение дозы ГКС до полной отмены или снижение дозы до минимальной
* Указана сила рекомендаций: A – сильная рекомендация; B – умеренная условная рекомендация; C – слабая рекомендация.
Для метаболизма возбудителей мукормикоза необходимо железо, отмечено в документе. Авторы выступили против применения препаратов железа, а также отметили риск высвобождения свободного железа при современном подходе к переливанию крови, а именно ее компонентов.
Как связаны мукормикоз и COVID-19
Среди причин развития мукормикоза – использование стероидных препаратов. Эти средства стали одними из первых для борьбы с тяжелой коронавирусной инфекцией.
Известно, что ГКС могут вызывать снижение иммунной защиты организма и изменение метаболизма глюкозы, которая создает подходящую среду для роста патогена. Кроме того, фактором может выступать заболевание COVID-19 – у некоторых пациентов наблюдают гипергликемию или начало диабета .
Индийский совет медицинских исследований (ICMR) дал рекомендации по диагностике и лечению мукормикоза в период распространения COVID-19 . В руководстве указывается, что пациентам необходим контроль гликемии, в том числе диабетикам и после перенесенного COVID-19. Стероиды рекомендации ICMR предписывают применять с осторожностью.
Рекомендации ICMR по лечению мукормикоза в период распространения COVID-19:
- Контроль диабета и диабетического кетоацидоза.
- Снижение доз стероидных препаратов с дальнейшей целью прекращения их использования.
- Отмена иммуномодулирующих препаратов.
- Профилактика противогрибковыми средствами не требуется.
- Хирургическая обработка, чтобы полностью удалить некротические поражения.
- Установка периферически вводимого центрального катетера (PICC line).
- Поддержание необходимой гидратации организма.
- Введение физиологического раствора внутривенно перед амфотерицином B.
- Противогрибковая терапия на протяжении как минимум 4-6 недель.
- Мониторинг ответа на лечение и прогрессирования заболевания по клиническим проявлениям и визуализации.
С позиции ICMR, помимо ГКС, диабета и сопутствующих заболеваний предрасположенность к развитию мукормикоза обуславливают длительная госпитализация в отделениях интенсивной терапии и лечение вориконазолом.
Читайте также:



