Как сделать роговицу толще

Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
К ним принадлежат:
- кератиты;
- дистрофии;
- злокачественные образования (встречаются редко);
- нарушения формы и размеров.
В большинстве случаев диагностируются кератиты – воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа – болезни, изменяющие размер роговой оболочки.
Кератоконус – наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус – генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон – помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа – патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
- генетических особенностей;
- инфекционных заболеваний;
- бытовых и производственных травм;
- термических и химических ожогов;
- офтальмологических операций;
- экологических условий;
- дефицита витаминов в рационе;
- недостатка слезной жидкости;
- образования злокачественных опухолей;
- болезни матери во время беременности;
- возрастных изменений;
- несоблюдения правил применения контактных линз (постоянное ношение приводит к гипоксии – дефициту кислорода, что становится причиной помутнения и разрушения роговой оболочки).
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
- светобоязнью;
- слезотечением;
- выделением гноя;
- нарушением прозрачности роговицы;
- покраснением глаза;
- неконтролируемым сокращением глазных мышц;
- болью и жжением;
- ощущением соринки в глазу;
- ослаблением зрения.
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
- Облачко – слабое сероватое помутнение, не имеющее резких границ. Простым глазом его заметить почти невозможно. Чтобы обнаружить облачко, используют боковое освещение или щелевую лампу.
- Пятно роговицы – помутнение беловатого или сероватого цвета. Его легко можно увидеть невооруженным глазом.
- Бельмо – хорошо заметный белый рубец, внутрь которого прорастают сосуды.
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
- офтальмометрию;
- кератографию;
- кератометрию;
- электроретинографию;
- рефрактометрию; ; ;
- лазерную доплерометрию; .
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
- антибактериальных препаратов – при инфекционных заболеваниях;
- местных глюкокортикостероидов (мазей, глазных капель, искусственных слез) –подавляют воспалительные процессы;
- иммунодепрессивных средств – необходимы при системных поражениях соединительной ткани, приводящих к истончению и изъязвлению роговицы;
- лекарств, улучшающих трофику роговицы;
- медикаментов, способствующих регенерации эпителия.
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.
Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
- сквозная – заменяют все слои роговицы;
- передняя послойная – трансплантат устанавливают только в передние слои;
- задняя послойная – пересадка производится только в задних слоях.
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.

Современная медицина позволяет проводить обследование органов без внедрения в их структуру и без нарушения их функции. Точно так же ОКТ глаза дает возможность бесконтактно оценивать состояние слоев сетчатки, роговицы глаза и волокон зрительного нерва.

Близорукостью, или миопией, называют болезнь глаз, при которой изображения окружающих предметов формируются не на сетчатке, как в норме, а перед ней.
Такая ситуация приводит к тому, что человек видит объекты, расположенные вдали, нечеткими и размытыми. А предметы, находящиеся рядом, он различает хорошо, из-за чего болезнь получила название близорукости.

Типы трансплантации роговицы, процедуры и восстановление
Пересадка роговицы, также называемая кератопластикой или трансплантатом роговицы, - это хирургическая процедура по замене всей или части поврежденной роговицы здоровой тканью роговицы от донора.
Пересадка роговицы предназначена для восстановления зрения человека с поврежденной роговицей, уменьшения боли и улучшения внешнего вида поврежденной или больной роговицы.
Что такое роговица?
Роговица - это прозрачный передний слой глаза, который покрывает радужную оболочку (цветную часть) и зрачок (черная точка в центре радужной оболочки).
Если роговица повреждена, свет, достигающий сетчатки, будет заблокирован, и в результате изображение, передаваемое в мозг, может быть нечетким и искаженным. Роговица также защищает глаза от микробов и грязи, а также от ультрафиолетового излучения.
Почему делается трансплантация роговицы?
Трансплантация роговицы чаще всего выполняется для восстановления зрения человеку, роговица которого не функционирует должным образом.
Фукс дистрофия : Состояние , при котором внутренний слой (эндотелиальные клетки) роговицах фильеры, и роговица становятся толстыми и опухшим. Это состояние делает зрение нечетким
Буллезная кератопатия : отек роговицы в виде волдыря, вызывающий боль и дискомфорт в глазу и приводящий к нечеткости зрения.
Каковы симптомы поврежденной роговицы?
Ваш офтальмолог определит причину и другие возможные методы лечения, которые могут лечить и устранять эти симптомы. Если ваша роговица не может быть восстановлена с помощью других процедур, ваш хирург может порекомендовать пересадку роговицы.
Сделайте тщательный осмотр глаз. Ваш хирург будет искать любые возможные состояния, которые впоследствии могут вызвать какие-либо послеоперационные проблемы.
Изучите свою историю болезни и проверьте, какие лекарства и добавки вы принимаете. Ваш врач может посоветовать вам избегать приема определенных лекарств или добавок до или после операции по трансплантации.
Лечение других глазных осложнений. Если у вас есть другие проблемы с глазами, такие как инфекция или воспаление, ваш хирург сначала решит их, убедившись, что эти условия не снижают шансы на успешную трансплантацию.
Во время первоначального посещения врача ваш хирург-офтальмолог объяснит, как работает операция, каковы риски и побочные эффекты, а также результаты, которых вы можете ожидать после трансплантации.
Поиск донора роговицы
Обычно роговицы, которые используются в качестве доноров при операциях по трансплантации, представляют собой роговицы, полученные от больных пациентов. Многие в остальном здоровые люди решают предоставить свои роговицы в качестве доноров для трансплантации после того, как их уже нет в живых, и поэтому имеется больше роговиц для трансплантации.
При трансплантации других органов, таких как печень и почки, пациентам, возможно, придется ждать в длинных списках ожидания, чтобы получить нужный им орган, но с трансплантацией роговицы людям обычно не приходится так долго ждать донорские органы.
Роговицу нельзя использовать от доноров, умерших по неизвестным причинам и имевших другие состояния, такие как:
Типы трансплантации роговицы
Тип пересадки роговицы, который рекомендует ваш врач, будет зависеть от частей роговицы, которые повреждены и нуждаются в замене.
Обычно хирурги трансплантируют роговицу на всю толщину (на всю толщину), однако с помощью новых методов и технических достижений в некоторых случаях возможно трансплантировать только часть роговицы (частичную).
Это основные виды трансплантации роговицы:
Во время процедуры
Перед операцией ваша хирургическая бригада введет вам успокоительное, чтобы вы расслабились и почувствовали себя комфортно, а также назначит вам местные обезболивающие. Это означает, что вы будете бодрствовать во время операции, но не почувствуете боли в процессе операции.
Полнослойная трансплантация / проникающая кератопластика (ПК)
Полнослойная трансплантация (проникающая кератопластика) считается наиболее распространенным типом трансплантации роговицы.
Во время операции ваш врач прорежет всю толщину пораженной или аномальной роговицы, чтобы удалить небольшой диск роговичной ткани размером с пуговицу . Это делается с помощью инструмента, называемого трепаном, который действует как формочка для печенья и делает точный круговой надрез.
Донорская роговица, которая была сформирована и вырезана в соответствии с размерами глаза реципиента, будет помещена в отверстие глаза.
Затем ваш хирург вставит новую роговицу на место. Швы будут сняты на контрольном приеме после операции, когда вы обратитесь к окулисту.
В некоторых случаях искусственные роговицы (кератопротезы) используются в качестве новой замены роговицы, когда пациенты не имеют права получать донорскую роговицу.
Если операция проводится под местной анестезией, вы не будете видеть сквозь этот глаз во время процесса трансплантации, поскольку анестетик временно отключит глаз.
Пересадка частичной толщины
Некоторые состояния роговицы не требуют трансплантации роговицы на всю толщину, и вместо этого предлагаются другие виды операций, которые удаляют только определенные слои ткани роговицы.
В зависимости от того, какой именно слой пораженной ткани необходимо заменить, ваш хирург может использовать различные методы для выполнения операции.
Трансплантация частичной толщины обычно включает замену либо передней части роговицы, либо задней части.
Пересадка передней части роговицы
Передняя ламеллярная кератопластика ( ALK ) - включает только удаление и замену наружных (передних) слоев роговицы.
Глубокая Передняя Клееная кератопластика ( DALK ) - только включает удаление и замену наружных и средних слоев роговицы. Эта техника сохраняет внутренние (задние) слои нетронутыми.
Как и при трансплантации на всю толщину, во время обеих этих процедур ваш хирург накладывает швы на роговицу донора.
Десцеметовая эндотелиальная кератопластика ( DSEK ) - включает удаление и замену внутренней оболочки роговицы вместе с примерно 20% поддерживающей ткани роговицы (стромой роговицы)
Эндотелиальная кератопластика десцеметовой мембраны ( DMEK ) - удаление и замена внутреннего слоя клеток роговицы
В отличие от трансплантата роговицы на всю толщину и переднюю часть, ваш врач не будет накладывать швы на место роговицы. Вместо этого ткань роговицы будет удерживаться на месте временным пузырем воздуха.
После операции ваша команда может попросить вас как можно больше лежать на спине в течение первых нескольких дней после операции для восстановления.
После процедуры
Обычно после трансплантации роговицы на всю толщину (проникающая кератопластика) вас просят переночевать в больнице.
Однако после трансплантации частичной роговицы ваш врач может разрешить вам вернуться домой в тот же день после операции.
Некоторые общие побочные эффекты операции по пересадке роговицы включают отек и дискомфорт, но вы не должны испытывать сильной боли.
Просят принять несколько лекарств. Ваш врач может назначить стероидные или антибиотические глазные капли и другие пероральные препараты, чтобы уменьшить послеоперационный отек, боль или инфекцию.
Наденьте повязку на глаза. В первые несколько недель после операции вам придется носить повязку, чтобы защитить глаза.
Назначьте дополнительные контрольные встречи. Во время этих обследований ваш врач оценит общие результаты и проверит наличие каких-либо осложнений после первого года операции.
Просят защитить глаз от травм. Ваша бригада по трансплантации даст вам инструкции, как ухаживать за вашим глазом для восстановления. Помните, чтобы не переутомлять глаза, и спросите своего врача, когда можно будет вернуться к обычной повседневной деятельности.
Как и при любой другой операции по трансплантации, вам придется принять дополнительные меры предосторожности, чтобы не повредить глаз.
Восстановление и последующий уход в домашних условиях
Правильный и хороший уход за глазом может иметь жизненно важное значение для успешной трансплантации роговицы, снижения послеоперационных осложнений и риска отторжения.
Если у вас есть работа, которая не связана с физическими нагрузками, вы можете вернуться к работе через 2–3 недели после операции.
Избегайте контактных видов спорта и плавания до тех пор, пока врач не разрешит вам это делать и не убедится, что это безопасно, и наденьте защитные очки при возобновлении контактных видов спорта.
Принимайте ванну и душ как обычно, но будьте осторожны, чтобы вода не попала в глаза в течение как минимум месяца.
Риски
Трансплантация роговицы является относительно безопасной процедурой, однако, как и другие медицинские процедуры, она имеет небольшую вероятность послеоперационных осложнений, таких как:
Признаки и симптомы отторжения роговицы
Отторжение происходит, когда в некоторых случаях иммунная система вашего организма по ошибке атакует донорскую роговицу. Около 10% реципиентов роговицы испытывают отторжение после операции. В этих случаях может потребоваться дополнительная операция по пересадке роговицы и медицинское лечение.
Если у вас начнут развиваться какие-либо из этих симптомов, обязательно запишитесь на прием к окулисту.
Проблемы со зрением
Восстановление вашего зрения после операции во многом зависит от конкретной процедуры, которую использовал ваш хирург, и может потребоваться от нескольких недель до года или более, чтобы восстановить желаемые зрительные способности.
Скорее всего, вам понадобятся очки или контактные линзы, чтобы улучшить зрение даже после его возвращения.
Показатели успешности трансплантации роговицы
Поскольку показатели очень сильно различаются, вам следует спросить своего врача о степени успеха в вашей конкретной ситуации и состоянии. Обратите внимание, что в большинстве случаев зрение обычно нечеткое после операции, но со временем оно улучшится.
Если у Вас есть вопросы, наши специалисты
ответят Вам бесплатно на все интересующие
вопросы. Нажмите на кнопку ниже,
и задайте Ваш вопрос.
Все права защищены.
Подать заявку
Подать заявку
Подать заявку
Подать заявку
Заказ телефонного звонка
ЛУЧШАЯ ЦЕНА
Компания TopMedClinic сотрудничает с медицинскими учреждениями более 30 стран. Число партнерских клиник и стран постоянно увеличивается. Медицина каждой страны по-своему уникальна и имеет свои сильные стороны. В каждой стране существует своя специфика ценообразования на медицинские услуги. Для понимания стоимости медицинских услуг мы ввели на сайте обозначения:
Р - недорого
РР – средняя стоимость услуг
РРР – дорого. Высокая стоимость обусловлена уровнем клиники, и рассчитана на сегмент VIP клиентов.
Мы знаем
ГДЕ лучшие цены на лечение?
КАК выбрать клинику?
КУДА поехать лечиться?
УНИКАЛЬНЫЙ РЕСУРС
TopMedClinic – одна из первых компаний на российском рынке с подобными услугами.Украинские компании или фирмы предлагающие аналогичные услуги для фармацевтических компаний для нас партнеры, а не конкуренты. Многие называют себя информационными ресурсами, но работают на комиссию за отправленных пациентов. Мы предоставляем всю информацию в открытом доступе, чтобы предупредить Ваши вопросы и показать прозрачность нашей деятельности.
- С 2012 года компания TopMedClinic предоставляет маркетинговые решения для клиник по выходу на рынок РФ и СНГ.
- Компания TopMedClinic является официальным информационным партнером ведущих выставок по медицинскому туризму в России и странах СНГ. Для наших партнерских клиник предусмотреныльготные условия участия в этих мероприятиях.
- Наша команда - это специалисты в области маркетинга, IT, PR, страноведения.
- Компания TopMedClinic была отмечена Ростуризмом - за вклад в развитие медицинского туризма в России.
ОПЫТ РАБОТЫ 5 ЛЕТ
За годы работы с клиниками всего мира мы наработали опыт и знаем, как выйти на рынок медицинских услуг. С нашей помощью Вы можете:
Выйти на рынок медицинского туризма в России и СНГ.
Продвигать медицинские услуги Вашей компаний.
Расширить базу контактов – поставщиков пациентов.
Установить контакты на уровне руководителей ведущих компаний.
Увеличить количество запросов на лечение.
Мы предлагаем начать плодотворное сотрудничество с Б2Б аудиторией (медицинских агентств, страховых компаний, врачей и больниц, консьерж –компаний) и Б2С - аудиторией (потенциальных пациентов).
АККРЕДИТОВАННЫЕ КЛИНИКИ
Прежде чем разместить информацию о клинике, мы запрашиваем соответствующие документы, сертификаты и лицензии, подтверждающие медицинскую деятельность учреждения. Мы отправляемся в клинику, познакомиться и посмотреть на все своими глазами. Нашими надежными партнерами являются офисы по туризму и кластеры клиник.
Задать вопрос онлайн
Заказать обратный звонок
О том, какой путь лазерная коррекция зрения прошла за последние годы и каких успехов достигла сегодня, мы поговорим с офтальмохирургом, который 32 года работает в этой области. Наш собеседник – Олег Унгурьянов, кандидат медицинских наук, офтальмолог-хирург высшей категории.

Олег Владимирович, как и когда в медицине возникла идея корректировать зрение манипуляциями на глазу, а не внешними приборами?
Этот вопрос изучали давно — с тех пор, как стал понятен принцип работы глаза. Роговица — это линза . Причем очень сильная. Ее оптическая сила 40-45 диоптрий. Вторая линза в глазу — это хрусталик. У него оптическая сила в два раза меньше. Соответственно, изображение после прохождения этих основных линз должно точно фокусироваться на сетчатке. При несовпадении каких-либо параметров получается размытое изображение, человек видит нечетко.
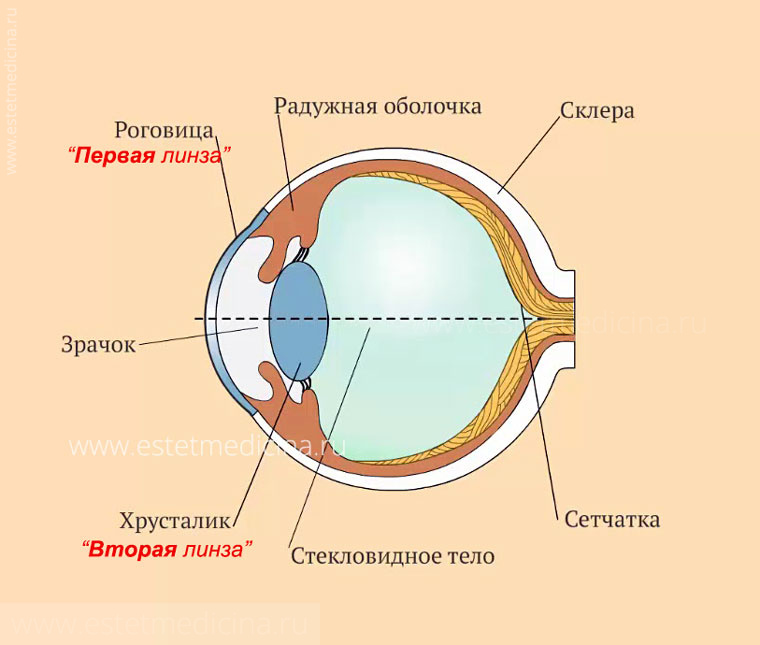
То, что в таких случаях для коррекции надо менять геометрию глаза, было понятно давно. В начале двадцатого века пытались уменьшить длину глаз (фокусное расстояние) делая совершенно варварские (по нынешним меркам) операции, когда швами стягивали глаз. От таких экспериментов очень быстро отказались из-за сопутствующих проблем. Более разумный и продуктивным, оказался путь по изменению оптических параметров. Например, если заменить хрусталик (вторая линза) и на его место поставить искусственный с другой оптической силой, то можно изменить оптическую систему глаза до нужных параметров и получить четное изображение на сетчатке.
Еще проще оказалось корректировать оптическую силу первой линзы — роговицы. Например, если отклонение зрения от нормы -3, а оптическая сила имеющейся роговицы 45, то подкорректировать надо лишь немного: от 45 до 42. Самый простой способ - сделать очки допустим со стеклами -3.0, более высокотехнологично, контактные линзы и наконец сделать операцию которая раз и навсегда уменьшит оптическую силу роговицы. Как бы “встроить” туда контактную линзу, но при этом физически в роговицу ничего инородного не прибавляется.
1970-е года: Передняя Радиальная Кератотомия
С изобретением лазеров это удалось осуществить?
Эксперименты с роговицей велись давно. Советский союз — родина широкого применения Передней Радиальной Кератотомии . Это операция, когда на периферии роговицы делают насечки алмазным ножом, центр роговицы при этом уплощается как раз так как будто туда “встраивается” отрицательная контактная линза. Этот метод помог множеству людей жить полноценной жизнью без очков и контактных линз. Но метод так же имел и много нареканий: основные из них это: долгое восстановление, недостаточная предсказуемость, сложное заживление рубцов, вторичный астигматизм и др.
1980-е года: ФРК
Сейчас ФРК используют?
Редко. Но все же существуют ситуации, когда именно ФРК имеет преимущества, а именно в случаях так называемой “тонкой роговицы”. Нужно только понимать, что восстановление зрения займет время.
Есть вопросы? Задавайте:
1990-е года: LASIK
Как дальше шла эволюция методов?
Как и везде, в сторону увеличения точности и уменьшения инвазивности. Следующим методом стал LASIK (Laser-Assisted in Situ Keratomileusis) . Предложен в США в конце 90-х годов двадцатого века. Суть метода в том, что поверхностные самые чувствительные слои роговицы почти исключаются из воздействия. Специальным механическим кератомом делается неполный срез поверхностных слоев роговицы. Затем этот верхний слой приподнимается и эксимерный лазер всю свою процедуру (обтачивание за счет выпаривания) проводит на нижних слоях. Затем лоскут поверхностных слоев роговицы укладывают на место, где он достаточно быстро прирастает на свое место. Восстановление после такой операции значительно быстрее (день, два) и неприятных ощущений по сравнению с ФРК на порядок меньше.
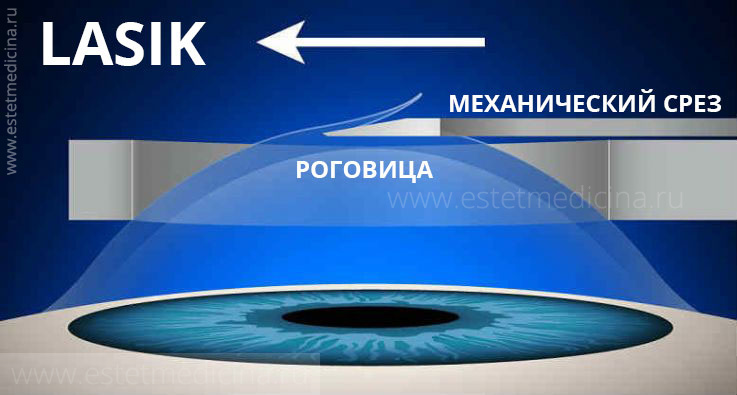
Какие нарекания к ЛАСИК - методу?
ТОЛЩИНА СРЕЗА ВСЕ ВРЕМЯ РАЗНАЯ!
Механическое срезание кератомом оказалось не очень точной процедурой. Допустим, средняя толщина роговицы около 500 микрон. Нам для безопасности глаза необходимо оставить 300 микрон ткани роговицы интактными. Еще около 100 микрон оставляют на крышку (верхний слой роговицы). Остается самые важные 100 микрон рабочей толщины в которой и вытачивается невидимая контактная линза. По расчетам, минимум 15 микрон нужно для коррекции на каждую диоптрию. Так вот когда счет идет на микроны механика дает большие погрешности. Какие бы ни делали прекрасные ножи кератомы - толщина среза все время разная. Допустим выставляем 100 микрон толщину среза, а на деле он может получиться от 80 до 120 микрон. Во многих ситуациях сегодня это уже неприемлемо. Профиль среза микрокератомом тоже не идеален, кроме того, есть и другие отрицательные факторы.
2005-2010 года: ФемтоLASIK
В методах следующего поколения удалось эту трудность преодолеть?
Следующим этапом эволюции стал ФемтоLASIK . Принцип действия такого лазера - это микро-взрыв. Наверняка, все видели сувениры из оргстекла, где внутри куба или шара сделана объемная картинка — это сделано фемтолазером. Фемтолазер проходит через прозрачную среду и на заданном расстоянии взрывает микро пузырек. Каждый пузырек меньше микрона, но общая сеть микровзрывов образует срез.

Начало внедрении технологии относится к 2005-2010 годам. Как и многое в офтальмо-хирургии, эти технологии пришли из Германии. Условия использования импортных фемтолазеров построены так, что за каждую процедуру мы должны платить производителю оборудования. То есть каждую процедуру есть одна специальная насадка (стоимость которой сама по себе ничтожна), но на нее надо купить лицензию.
Получается, что фемтоLASIK выходит дороже из-за особых условий лицензии?
Да, сегодня это касается только фемтолазеров, эксимер-лазеры можно использовать без такой лицензии.
ФемтоLASIK дал значительное увеличение точности?
Да. Погрешность стала 2-3 микрона. То есть теперь, если мы хотим сделать разрез 100 микрон — мы именно его и получим. Кроме того, форма среза фемтолазером тоже поменялась и теперь ее стало значительно легче поставить на место и труднее сместить куда-либо.
2020 год: ReLEx Smile
Какая технология по лазерной коррекции зрения на сегодняшний день, в 2020 году, считается самой прогрессивной?
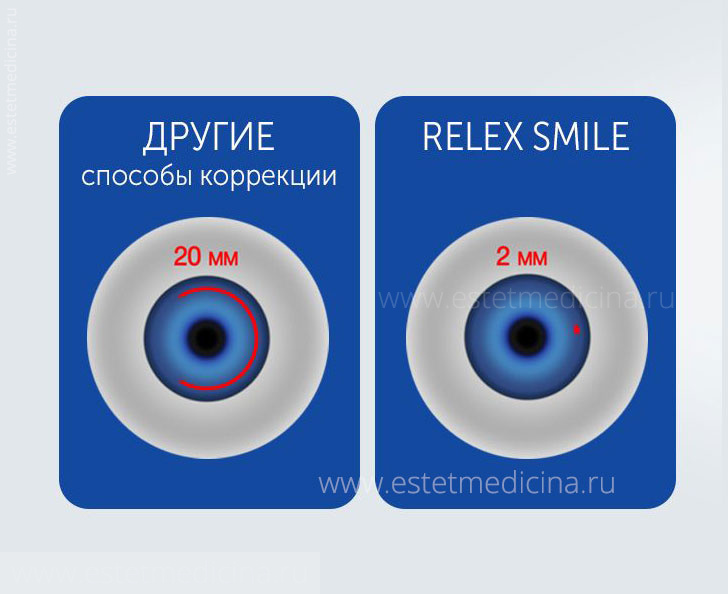
Новейшая и безопасная – Relex Smile. Это технология только фемтосекундного лазера, но срезы проводятся по-другому. При Relex Smile в слоях роговицы сразу формируется отрицательная корригирующая линза. Она в какой-то мере похожа на настоящую контактную линзу, сделанную из ткани роговицы, но значительно тоньше ее. После того линза сформирована, лазер делает микроразрез (около 2 мм) через который мы и достаем этот лишнюю ткань роговицы в виде линзы. То есть получается один фемтолазер делает все то же самое что и при ФемтоLASIK, но это происходит под крышечной которую теперь не надо поднимать. За счет того, что микроразрез теперь 2мм., а не 20мм как при ФемтоLASIK процесс восстановления еще более ускоряется.
Метод Relex Smile позволяет корригировать близорукость до -11.0 диоптрий и астигматизм до – 6.0.
Записаться на консультацию:
Расскажите про реабилитацию после коррекции близорукости по методу Smile.
Восстановление после процедуры занимает всего пару часов. Даже периода слезотечения, по сути, нет. Обычно после эксимер-лазерных операций некоторое время (иногда до месяца) восстанавливается нормальный уровень увлажнения глаза, нужно капать специальные капли по типу искусственной слезы. При Relex Smile эта необходимость как правило значительно меньше. К тому же здесь отсутствует возможность смещения лоскута в период первичного восстановления., то есть ограничения полностью отсутствуют, можно хоть боксом сразу заниматься. Ну и самое главное, острота зрения восстанавливается тоже очень быстро. Обычно больные нам рассказывают, что уже через 1-2 часа зрение становится резким.
У подавляющего числа наших пациентов, на следующий день - зрение единица.
Говорят, что нормальная острота зрения — это единица. А можно ли сделать зрение выше единицы?
Что касается операций, то при создании идеальной глазной оптики (исправления лазером всех природных неровностей роговицы) острота может стать 1.2, и даже иногда 1.5.
Такая вероятность существует. Ведь мы никоим образом не меняем ничего в глазу, мы лишь встраиваем внутрь глаза как бы контактную линзу. При этом прогрессирование близорукости (увеличение длины глаза) в принципе возможно. глаз живет своей жизнью. Он может, например, увеличиваться. Собственно, поэтому мы делаем операции операцию по коррекции зрения после 18 лет, когда прогрессирование уже закончилось. Лазерная коррекция предпочтительна на стабилизированной близорукости, но в некоторых случаях, через годы, если произошло прогрессирование мы можем провести докоррекцию и снова получить прекрасное зрение.
Тем, кто сделал операцию Smile, нужно потом в течение жизни регулярно проверяться у офтальмолога?
Раз в год желательно осматривать глазное дно у специалиста. Это рекомендация актуальна для любого человека, имеющего близорукость, делал он лазерную коррекцию зрения или нет – не имеет значения. Так как миопический глаз растянут, на периферии сетчатки могут появляться участки истончения, и дистрофии. Обработка этих участков лазером по необходимости, значительно снижает риски каких-либо неприятностей с сетчаткой.
Есть вопросы? Задавайте:
Можно ли делать коррекцию зрения во время беременности или периода лактации?
Необходимо определятся по срокам беременности. Но сегодня подход такой что почти во время всего периода беременности и лактации можно делать Smile.
А все-таки, осложнения на Smile возможны?
Теоретически, да, как и после любой манипуляции. Поэтому важно выбирать опытных специалистов. В нашей клинике уже сделано сотни операций Smile, без каких либо осложнений. Бывают редчайшие случаи, когда есть противопоказания к Smile. Это выясняется на этапе диагностики, который обязательно проводится перед лазерной коррекцией зрения. Если есть противопоказания к Smile, тогда используем ФемтоLasik или даже ФРК.
Еще раз, какой диапазон коррекции у метода Смайл?
Если говорить о близорукости, то от -1 до -11. Астигматизм до -6.0. Для более сильных отклонений есть другие технологии: например, факичные линзы . Но это предмет отдельного разговора. Главное, что следует знать пациенту, сегодня существуют методики, позволяющие решить большой спектр проблем со зрением.
Дальнозоркость
Мы все время говорим о близорукости. А как быть с дальнозоркостью? Лазерная коррекция зрения применима только для миопического глаза?
Дальнозоркость — более сложно технологически решаемая проблема. Smile здесь, к сожалению, пока не работает. Можем использовать Femto Lasik или ФРК. Он позволяет корректировать до 6 диоптрий.
Что такое дальнозоркость? Это значит, глаз по длине меньше, чем необходимо для четкого фокуса на сетчатку. С дальнозоркостью еще такой физиологический момент: хрусталик настолько гибкое тело, что в молодости он может компенсировать до 3-4 диоптрий дальнозоркости. А после 40 лет, когда теряется гибкость связок хрусталика, появляется дальнозоркость. Иногда в таких случаях мы меняем хрусталик на искусственный и получаем прекрасные результаты.
Много ли сейчас в Москве клиник, предлагающих технику Smile?
Около 6 клиник, включая государственные. Но уверен, что эта технология скоро будет везде. Тем более, что на подходе лазеры-конкуренты.
Кстати, о конкурентах. Сколько фирм сейчас выпускают такие лазеры?
Сегодня лазеры для проведения Smile делает только одна фирма – Carl Zeiss. Эта немецкая фирма пока является монополистом и из-за этого ставит свои финансовые условия.
Но сейчас на подходе уже лазеры других фирм, тоже из Германии: Zimmer и Schwind. Когда они выйдут на рынок, им придется выбирать другие названия для своих методов, так как Smile – уже запатентованная технология. Но принцип работы у них будет аналогичный.
Что будет дальше? Есть ли недостатки у Smile? В какую сторону будет развиваться лазерная коррекция зрения?
За эти годы много раз улучшалось компьютерное обеспечение, но сама процедура остается неизменна. Smile показала себя, как лучшая технология, к которой нет особых нареканий. Когда изобрели первый лазер Smile, производители сделали исследование на референтной группе: набрали добровольцев (60 человек по всей Германии) протестировали и сделали им коррекцию Smile. Это было 10 лет назад. В этом году опубликовали их нынешнее состояние — у всех рефракция роговицы никак не изменилась со времени проведения операции.
Эволюция конечно будет, еще точнее, еще удобнее, еще более предсказуемо, но Smile это здорово и это надолго.
Спасибо, Олег Владимирович, за то, что посвятили нас в тонкости самой высокоточной области медицины. Надеемся, что коррекция зрения с каждым годом будет становиться доступнее, все больше клиник по стране будут осваивать эти прогрессивные методы.
Послойная кератопластика показана при необходимости замены части роговой оболочки из-за её поверхностного помутнения в случаях, когда строма остаётся сохранной и не затронуты задние слои роговицы. Наиболее распространёнными причинами данного вида патологии являются поверхностные ожоги, кератиты и дистрофия роговицы определённого типа.
Операция послойной кератопластики заключается в иссечении замутнённого участка роговицы и замене его на прозрачный донорский материал. Специальная биосовместимая ткань позволяет восстановить светопроницаемость и существенно улучшить остроту зрения при помутнении роговой оболочки.
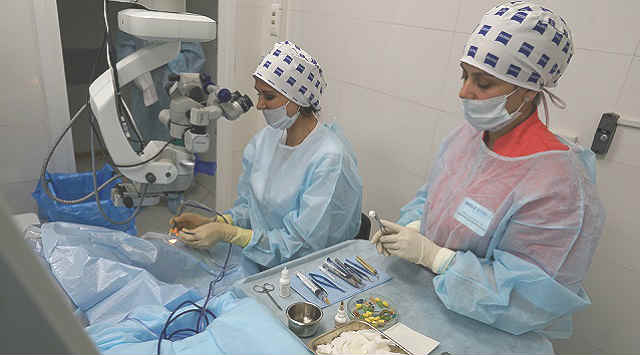
Послойная кератопластика в большинстве случаев даёт положительный результат. Как правило, требуются лишь частичная замена роговицы в том слое, который охвачен помутнением. Возможность сохранения здоровых тканей существует, если послойная кератопластика проводится при кератоконусе 2-3 степени, буллезной кератопатии и других помутнениях поверхностного характера.
По показаниям может быть выполнена передняя глубокая послойная кератопластика или задняя послойная кератопластика (реже). Эта методика всё чаще применяется как эффективная альтернатива сквозной пересадки роговицы, поскольку имеет ряд существенных преимуществ:
- исключён риск отторжения имплантата;
- значительно меньше индуцированный астигматизм;
- выше степень восстановления зрительных функций;
- сохранность геометрии и общей механической прочности роговицы;
- короткий период реабилитации.
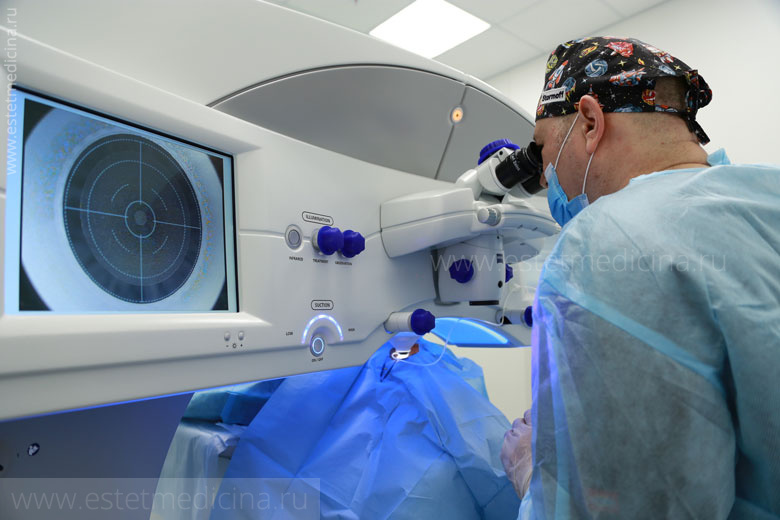
Выполнение послойной кератопластики является сложным оперативным вмешательством и требует высокой квалификации офтальмохирурга. В ходе лечения, помимо механического инструментального удаления, может применяться фемтосекундный лазер.
Этапы проведения послойной кератопластики
Ход операции послойной пересадки роговицы определяется предварительным планом, основанным на результатах диагностического обследования. В ходе диагностики выявляются зоны помутнения роговицы – их площадь, локализация, глубина. Для этого в нашем офтальмологическом центре используется процедура оптической когерентной томографии (ОКТ).
В оптической послойной кератопластике используются имплантаты круглой формы, помещаемые в центральную часть роговицы. На периферии форма и размеры искусственного материала определяются параметрами зоны помутнения.
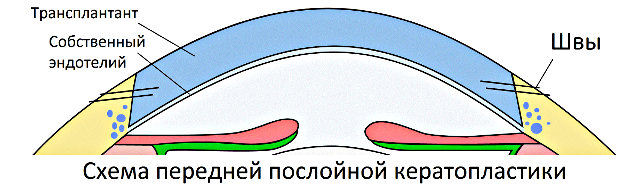
Передняя послойная кератопластика
Передняя послойная кератопластика – наиболее распространённая разновидность роговичной трансплантации. Она затрагивает только поверхностные участки роговицы. При этом в передней части удаляется слой толщиной до 300–400 мк. Преимущества данной технологии очевидны: возможность сохранить структуру всего переднего сегмента глаза, нулевой риск эндотелиального отторжения, короткий реабилитационный период с минимальными ограничениями, меньшая тенденция к постоперационному астигматизму, быстрое существенное восстановление зрительных функций.
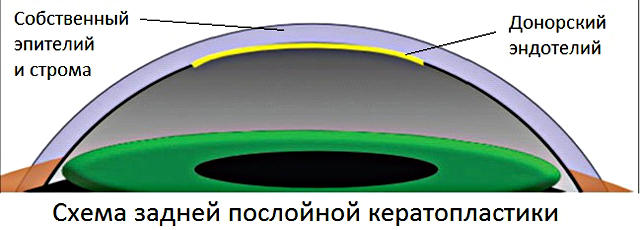
Задняя послойная кератопластика (эндотелиальная)
Задняя послойная кератопластика показана при наличии изменений, полностью локализованных в заднем эндотелиальном слое роговицы. В ходе операции удаляется пласт толщиной 110-140 мкм, который затем замещается соответствующим искусственным трансплантатом.
Фемтосекундный лазер в послойной кератопластике
Использование фемтосекундного лазера (ФЛ) в качестве альтернативы кератому даёт возможность избежать многих рисков и произвести оперативное лечение с максимальной точностью. В отличие от механического инструмента, лазерная методология позволяет чётко задать и реализовать нужную глубину среза роговичных слоёв. В данном случае влияние человеческого фактора сведено к минимуму, т.е. применение лазера обеспечивает прогнозируемость результатов лечения при максимальной его эффективности и безопасности.
Изначально применение лазерных технологий в офтальмологии ограничивалось только коррекцией зрения. Но, поскольку ни один, даже самый тонкий механический инструмент не позволяет сделать идеально точный срез с абсолютно гладкой поверхностью, медицина постоянно ищет новые области применения новейших фемтосекундных оптических квантовых генераторов (т.е. лазеров с ультракоротким импульсным действием). На сегодняшний день ФЛ позволяет снять поверхностный лоскут с роговицы за тридцать секунд, получив в результате срез высочайшего качества, несравнимого с таковым после использования стального микрокератома.
В нашем офтальмологическом центре проводятся процедуры послойной и сквозной кератопластики в т.ч. с применением фемтосекундного лазера. Наличие необходимого оборудования, опытные специалисты и собственный банк роговичных трансплантатов обеспечивают высочайший результата лечения в короткие сроки.
При послойном удалении поражённых зон роговицы наиболее важным параметром является толщина удаляемого лоскута. И именно в этой части возникали определённые трудности. На сегодняшний день фемтосекундный лазер позволил решить эту проблему, и теперь в ходе операции исключены любые погрешности и неточности, которые раньше обусловливали определенный риск осложнений.
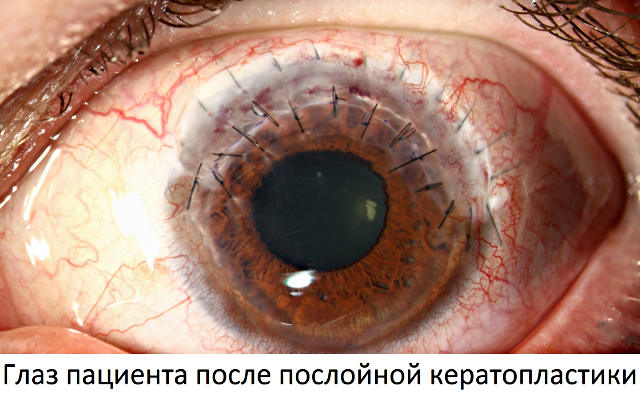
Цены на послойную кератопластику
Конечный метод кератопластики и стоимость операции определяется после очной консультации с оперирующим хирургом, специализирующимся на патологии роговицы.
Стоимость послойной кератопластики с фемтосекундным сопровождением в нашем офтальмологическом центре составляет 107 000 рублей (трансплантат оплачивается отдельно).
Уточнить цены на различные варианты операций и роговичный трансплантат Вы можете узнать у администраторов нашей клиники, по телефону в Москве, указанному на сайте.
Читайте также:


