Как прием антибиотиков влияет на плод
опасно применение таких лекарств, а также какие виды препаратов можно принимать.
Почему при беременности запрещен прием антибиотиков
Антибактериальная терапия считается эффективной при множестве заболеваний, но такое лечение не безобидно. Без повода такие таблетки не назначают
В некоторых случаях исключить их прием невозможно.
Стоит разобраться, почему антибиотики могут быть опасны для здоровья плода. Основной угрозой при использовании антибактериальной терапии, является
поражение почек и печени у младенца в утробе. Также лекарства могут негативно сказаться на почках и печени матери, что также приведет к проблемам с
беременностью. Иммунитет женщины ослабевает, развивается дисбактериоз кишечника и половых органов. В первом триместре особенно опасен прием лекарства,
на этом этапе плод начинает формироваться и применение таблеток приводит к патологиям его развития. Второй и третий триместр снижает риск поражения ребенка,
но не исключает его.
В первом триместре у ребенка еще нет защиты в виде плаценты, она формируется только после 12 недель развития. Поэтому все питательные вещества и лекарства
будут легко проникать в организм будущего малыша. Воздействие будет сильным, препараты вызывают развитие массы патологий. Системы и органы младенца
развиваются, а антибиотики приведут к патологиям. В первом триместре прием антибактериальных препаратов практически всегда запрещен. Есть только небольшой
список лекарств, который разрешен беременным. При этом назначается он только при крайней необходимости.
Когда наступает второй триместр, список лекарств расширяется, но из него исключают таблетки, которые могут вызвать изменения в половой системе будущего ребенка
и развитии его головного мозга. Наступление третьего триместра позволяет использовать почти любые препараты для лечения инфекций. В этот период младенец надежно
защищен и риск развития патологий сведен к минимуму. Плацента на этом этапе не пропускает большее количество вредных веществ.
Какие препараты разрешены к приему в период вынашивания младенца
Существует ряд антибиотиков, которые разрешены к использованию к период беременности, но назначают их только в крайних случаях:
1. Фурадонин. Использовать препарат разрешается только во втором триместре. Лечение таблетками строго запрещено, если у женщины идет первый триместр вынашивания или последние недели беременности.
2. Гентамицин. Назначение возможно только при симптомах, угрожающих жизни матери, дозировка строго высчитывается доктором. Если назначить препарат в повышенной дозе, у ребенка могут развиться осложнения в виде глухоты.
3. Сумамед. Используется для лечения хламидиоза у беременной женщины. В таком случае лечение принесет меньше вреда плоду, чем само заболевание.
4. Трихопол и Флагил. Прием антибиотика запрещен в первые 12 недель вынашивания плода, так как он вызывает дефекты мозга у ребенка. Если более безопасного варианта лечения нет, то врач рекомендует использовать средство, когда первый двенадцать недель истекут и сформируется плацентарный барьер.
Антибиотик, который не наносит вреда организму матери и младенца — пенициллин. Его можно использовать при инфекционных заболеваниях без опасения за
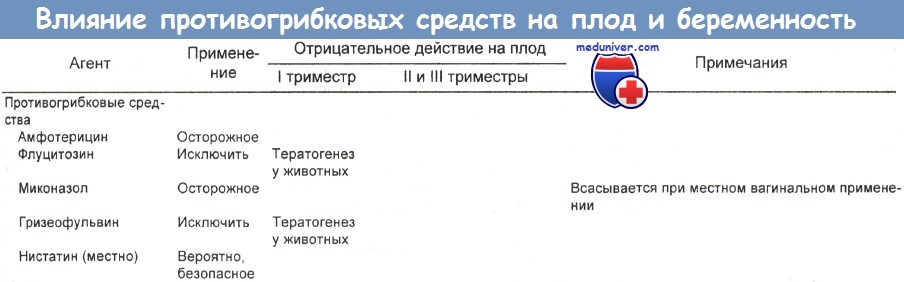
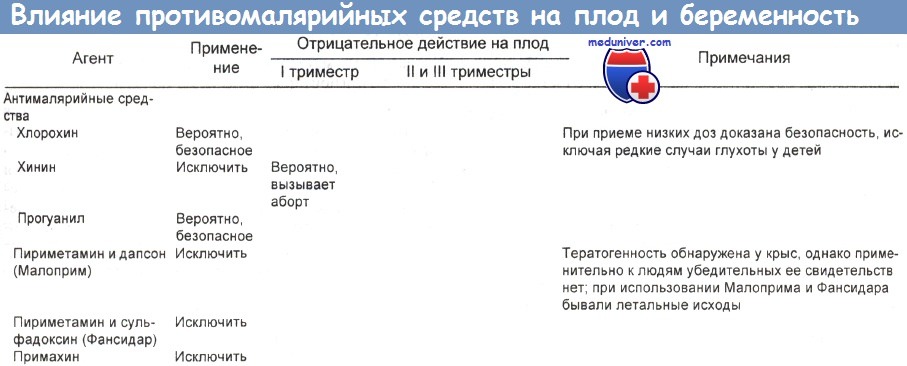
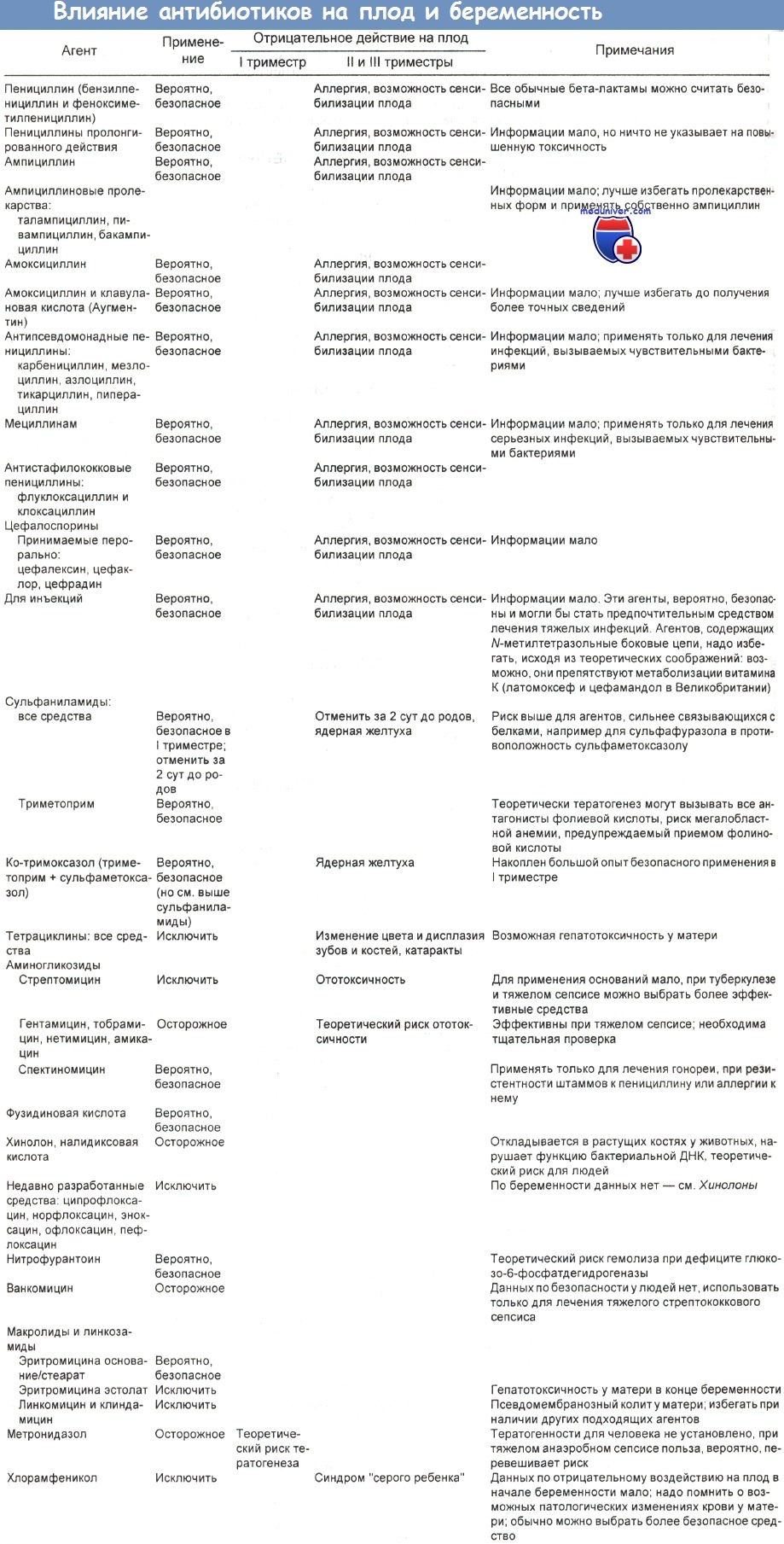
Данные по связи антимикробных агентов с беременностью обобщил в своей работе Wise, представленный в таблицах ниже. Результаты других обзоров примерно такие же.
Офлоксацин при беременности. В одном из исследований офлоксацин получала женщина в возрасте 36 лет в течение 6 дней на 19-й неделе беременности. Физикальное обследование новорожденного и рентгенограмма его грудной клетки и длинных костей аномалий не выявили.
Пенициллин при беременности. Метициллин и ампициллин эффективно переносятся через плаценту, а диклоксациллин — нет. Анафилактическая реакция на ампициллин у одной женщины в конце беременности привела к необходимости кесарева сечения и рождению младенца с метаболическим ацидозом, состояние которого характеризовалось по шкале Апгар баллами 3, 6 и 7 через 1, 5 и 10 мин соответственно.
У ребенка развивались мультиформные клонические припадки. В возрасте 6 мес были очевидны выраженные неврологические аномалии. Женщинам на последних сроках беременности следует осторожно назначать лекарства, на которые не исключена анафилактическая реакция. При развитии анафилактической реакции необходим интенсивный мониторинг состояния плода, чтобы по возможности обеспечить быстрое родоразрешение.
Экскреция пенициллина с грудным молоком обычно очень ограничена. После приема терапевтических доз концентрации в молоке, по данным одного исследования, составили для амоксициллина 0,4—0,6 мкг/мл, для сульбактама около 0,5 мкг/мл, для тикарциллина 2— 25 мкг/мл и для азтреонама 0,14—0,4 мкг/мл.



Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Известно, что в мире 1% врожденных аномалий и выкидышей были спровоцированы воздействием лекарственных препаратов [3]. Бесконтрольный прием лекарств, неправильное их комбинирование, незнание побочных действий того или иного препарата приводят к возникновению пороков развития у детей. По статистике более 80% женщин в России во время беременности принимали лекарственные препараты [7]. Из них очень большое количество занимались самолечением, вычитав статьи на сайтах в Интернете, на форумах или по рекомендациям своих знакомых. Данная проблема диктует тщательное обоснование и резюмирование негативного влияния и возможности комбинирования лекарственных препаратов на зародыш, а затем плод. Требует более глубокого изучения определенных групп лекарств, оказывающих пагубное воздействие на плод, вызывая его гибель не только на ранних стадиях беременности, но и на третьем триместре тоже. В данной статье будут приведены примеры пагубного воздействия, примеры лекарств, оказывающие пагубные воздействия. Цель: изучить проблемы негативного влияния лекарственных препаратов на организм беременной женщины, на развитие зародыша в период беременности, поскольку в данный период неправильный прием лекарств ведет к необратимым органическим и функциональным изменениям плода беременной.

2. Ушкалова, Е. А. Проблемы безопасности применения лекарственных средств во время беременности и кормления грудью / Е. А. Ушкалова, О. Н. Ткачева, Н. А. Чухарева // Акушерство и гинекология. — 2011. — № 2. — С. 4–7.
4. Koren G., Pastuszak A., Ito S. Drugs in pregnancy. In the book: Maternal-fetal toxicоlоgy. — New York-Basel, 2001. — P. 37–56.
5. Briggs G. G., Freeman R. K., Yaffe S. J. Drugs in pregnancy and lactation. — Lippincott Williams & Wilkins, Philadelphia, USA, 2005. — 1858 p.
6. Briggs G. G., Freeman R. K., Yaffe S. J. Drugs in pregnancy and lactation. Ninth ed. — Lippincott Williams & Wilkins, Philadelphia,USA, 2011. — 1703 p.
7. Белозерцев Ю.А., Кривошеева Е.М., Белозерцева Н.П. Токсическое действие лекарственных препаратов на плод и эмбрион: учеб. пособие. Чита: ИИЦ ЧГМА, 2006. 53 с
Врожденные аномалии у детей имеют широкий этиологический спектр. В настоящее время актуальность проблемы высока как на всем земном шаре, так и в России. Статистически частота врожденных пороков развития в России составляет 5-6 случаев на 1000 детей, тогда как в странах Европы 3-4 случая на 1000 родов. В настоящее время медицина не до конца выяснила причины врожденных аномалий у детей. Известно, что 10% врожденных пороков вызваны хромосомными и генетическими изменениями, 1% пороков вызваны действием лекарственных препаратов, в остальных 89% случаев изменения повлекли иные факторы. Путем рандомизированного исследования в странах мира лекарственные препараты во время беременности принимали более 80% опрошенных по данным Всемирной организации здравоохранения[2, 5]. Лекарства, которые выписывают доктора беременным, необходимы для нормального протекания беременности и развития здорового ребенка. Однако, есть определенный процент женщин, которые прибегают к самолечению, не выполняя указания врача. Во время беременности выделяют 3 триместра, в каждом из которых бесконтрольный и неправильный прием лекарственных средств может привести к врожденным порокам развития. Анализируя периоды беременности можно отметить, что отклонения от нормы будущего ребенка связаны с приемом лекарственных препаратов. Так, в первый триместр беременности, с 1-ой по 12-13-ю гинекологическую неделю, зародыш претерпевает ряд изменений, среди которых образование наружных половых органов, появляется точечно окостенение в хрящевом скелете, а также начинают функционировать мышцы, происходит окончание формирования плаценты[3]. (Рис.1) Во время 1-2 недели беременности, которые являются критическим периодом, эмбрион чувствителен к действию лекарств и при неправильном их приеме может произойти внутриутробная смерть зародыша. Второй триместр беременности длительностью с 14-ой по 26-ю гинекологическую неделю отличается относительным спокойствием, для этого периода характерно совершенствование органов и систем органов, которые начали закладываться в первом триместре. Третий триместр продолжается с 27-ой недели до родов. На данном этапе происходит формирование плода в плаценте. Происходит совершенствование нервной системы, почек, печени, органов чувств. Развиваются дыхательный, глотательный рефлексы. Плод набирает массу и активно растет в длину [3]. (Рис.1)
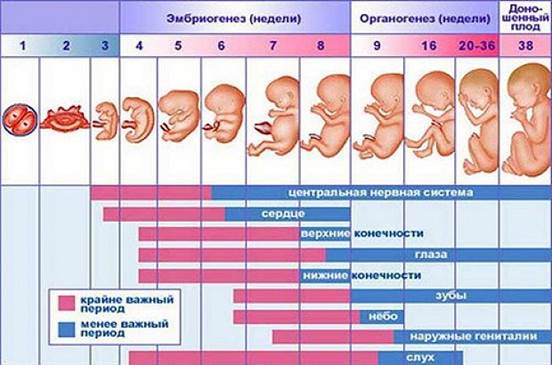
Рис.1 Внутриутробное развитие
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
С открытием антибиотиков мир стал другим. Когда почти против каждой опасной бактерии есть своя магическая таблетка, многие серьезные болезни больше не страшны. Мы привыкли к антибиотикам и не представляем жизнь без них. Но с началом 1-го триместра беременности все меняется. В инструкциях большинства знакомых препаратов прописаны ограничения на прием, а некоторые даже прямо запрещены во время вынашивания и кормления малыша. Так можно ли пить антибиотики при беременности? Есть ли среди них безопасные, которые не нанесут вреда ребенку? Обсудим эту важную тему.
Когда рекомендуется лечение антибиотиками при беременности?
Простой ответ звучит так: когда они прописаны вашим врачом. Предназначение антибиотиков — лечение воспалительных процессов в организме, вызванных вредными бактериями. Если заболевание представляет существенную угрозу для здоровья и жизни женщины или может серьезно ослабить ее организм, значит, оно грозит осложнениями и будущему малышу тоже. В таких случаях принимается решение о терапии антибиотиками. Другими словами, лечить сильными препаратами легкое кишечное расстройство не станет ни один врач, а вот при пневмонии организму не обойтись без медикаментозной поддержки.
Вот краткий список заболеваний, при которых рекомендовано применение антибиотиков во время беременности:
Острые заболевания дыхательных путей: пневмония, тяжелые формы бронхита и ангины.
Острые кишечные инфекции.
Тяжелые повреждения кожи: обширные ожоги, травмы, гнойные раны.
Системные воспалительные реакции, сепсис.
Пиелонефрит, холецистит и некоторые другие опасные заболевания мочевыводящей и пищеварительной систем.
Тяжелые инфекции, передающиеся человеку от животных: болезнь Лайма (клещевой боррелиоз), бруцеллез.
Серьезную опасность для будущей мамы представляют не только острые бактериальные заболевания, значительно нарушающие нормальную работу органов или имеющие тяжелые последствия. Опасны и вялотекущие генитальные инфекции — они поражают половые пути (которые вскоре станут родовыми) и способны привести к преждевременным родам 1 , преждевременному разрыву околоплодных оболочек и другим неприятным исходам. Если у женщины диагностировано такое заболевание на ранних сроках беременности, его обычно не лечат в 1-м триместре, а переносят терапию антибиотиками на 2-й или 3-й триместр, когда потенциальный риск воздействия препарата на плод снижается 2 .
Какие антибиотики можно принимать при беременности?
Для начала вам надо запомнить одно простое правило: антибиотики и беременность — нежелательное сочетание. Даже те из них, которые считаются безопасными для плода, рекомендовано принимать с осторожностью. Другими словами, будущая мама может пить только те лекарства, которые назначил ей врач с учетом всей доступной ему информации о препарате, здоровье женщины и течении беременности.
В таблице ниже мы собрали данные о самых распространенных группах антибиотиков и их возможном влиянии на плод.
Как видите, некоторые группы антибиотиков в период беременности полностью запрещены из-за тератогенного действия: доказано, что последствиями их приема могут стать различные пороки развития плода. Другие группы являются недостаточно изученными: по ним проводились тестирования на лабораторных животных, но нет достоверных данных для людей. Разрешенные антибиотики при беременности можно пересчитать по пальцам. Поэтому повторим еще раз: никакой самодеятельности, только по назначению врача!
Что делать, если я принимала антибиотики во время зачатия?
Во время подготовки к беременности желательно прекратить прием любых лекарственных препаратов, кроме тех, которые необходимы вам для терапии хронических заболеваний. Будет неплохо, если то же самое сделает будущий папа. Опасность представляют не только антибиотики, но и другие лекарства, причем иногда они демонстрируют самые неожиданные последствия. Например, широко известный бисептол 14 успешно борется не только с бактериями, но и с фолиевой кислотой — витамином, критически важным на ранних этапах развития плода.
Если новость о том, что вы станете мамой, застала вас врасплох, необходимо немедленно прекратить прием антибиотиков и обратиться к врачу. На ранних сроках беременности, когда яйцеклетка еще путешествует к матке или только прикрепилась к ее стенке, антибиотики обычно не оказывают воздействия на плод. В таких случаях рекомендуется сохранить беременность и вести наблюдение с помощью стандартных методов — анализов и УЗИ. Скорее всего, на плановых скринингах не будет никаких отклонений, и вы родите здорового малыша.
Когда антибиотики при беременности особенно опасны?
Принимать любые лекарственные препараты наиболее рискованно в 1-м триместре 2 , когда плацента еще не сформировалась. Пока у плода нет защитного барьера, он открыт для всех вредных веществ, циркулирующих в организме мамы. Поэтому вам надо постараться ничем не заболеть в 1-м триместре.
Во 2-м и 3-м триместрах антибиотики для плода уже не так опасны. По крайней мере, те из них, которые не проникают через плацентарный барьер или преодолевают его в незначительных количествах. Именно поэтому, если врач обнаружил на ранних сроках беременности инфекцию, не представляющую угрозу здесь и сейчас, он постарается перенести терапию на более позднее время, чтобы свести к минимуму возможные последствия.
Как принимать антибиотики при беременности?
Следуйте рекомендациям врача и не забывайте о следующих важных правилах:
Соблюдайте дозировку и не пропускайте прием антибиотиков.
У некоторых женщин возникает соблазн уменьшить дозировку препарата, ничего не сказав врачу. Им кажется, что так они снижают вред для плода в 1-м и следующих триместрах беременности. Что ж, это примерно то же самое, как лить поменьше воды в огонь, чтобы не испортить вещи: когда пожар разгорится, воды понадобится еще больше. Если концентрация антибиотика в организме недостаточна, он просто не сможет победить инфекцию.
Доведите курс до конца.
Еще одно неверное решение при терапии антибиотиками — прекратить их прием, если наступило улучшение. Эта попытка уменьшить вред от препарата грозит тяжелыми последствиями. Битва с инфекцией не выиграна, пока она не побеждена до конца: отведете свои войска, и враг опять наберет силу.
Ищите отрицательные эффекты.
Прием некоторых антибиотиков во время беременности может привести к аллергическим реакциям. Обычно они возникают очень быстро — прямо в первые сутки. Если такое случилось, немедленно сообщите врачу.
Следите за динамикой.
Лечение антибиотиками должно дать результаты в течение первых 72 часов. Это не означает, что через три дня вы полностью выздоровеете, но положительная динамика должна присутствовать. Если этого не произошло, возможно, препарат подобран неверно, и его надо заменить другим. Расскажите об этом своему врачу.
Нужно пить больше воды, употреблять меньше жирной и острой пищи. Впрочем, мы надеемся, что с началом 1-го триместра вы и так пересмотрели свои гастрономические пристрастия в сторону здорового питания.
Воздействие антибиотиков на плод в середине и на поздних сроках беременности может быть связано с повышенным риском бронхиальной астмы у ребенка. Такие результаты получены в исследовании, опубликованном в журнале Archives of Disease in Childhood.
Использование антибиотиков во время беременности становится все более распространенным, и ранее опубликованные исследования показывают, что данные препараты могут косвенно влиять на развивающийся плод. Это предположительно связано с изменением состава кишечного микробиома беременной, что в последствии определяет и состав микрофлоры новорожденного.
Для более подробного изучения указанной проблемы исследователи использовали данные из Датской национальной когорты новорожденных (DNBC), которая была создана в 1996 году для изучения влияния внутриутробного периода жизни на здоровье ребенка в будущем.
Сбор данных для DNBC осуществлялся в период с 1996 по 2002 год. Из 96 832 детей, рожденных в это время, 32 651 были включены в исследование. Информация о здоровье и образе жизни матерей, пренатальных контактах и здоровье детей была получена по телефону и через Интернет-анкеты. Телефонные интервью проводились на 16 и 30 неделе беременности и один раз после родов. Затем женщины заполнили онлайн-анкеты о здоровье своих детей по достижении ими возраста 11 лет.
Всего 5522 ребенка (17%) родились от матерей, принимавших антибиотики во время беременности. За период наблюдения астма была диагностирована у 4238 (13%) детей. У тех, чьи матери принимали антибиотики во время беременности, вероятность развития астмы оказалась выше на 14%.
Интересно, что в отношении антибиотиков, принимаемых в течение первых трех месяцев беременности (первый триместр), подобной связи обнаружено не было.
Общая связь между воздействием антибиотиков на плод и детской астмой наблюдалась только у детей, рожденных естественным путем, а не после кесарева сечения (14%), с абсолютной разницей чуть более 2%.
Еще одним ограничением исследования является его дизайн – оно было наблюдательным, что не позволяет установить причину, по которой прием антибиотиков матерью во время беременности увеличивает риск развития бронхиальной астмы у ребенка.
Исследователи считают, что объяснение данного факта лежит в изменении кишечного микробиома беременных и последующей передачи микрофлоры ребенку при естественных родах. Они пришли к выводу, что необоснованное использование антибиотиков во время беременности может иметь неблагоприятные долгосрочные последствия для здоровья потомства.
Читайте также:


