Тетки в гинекологическом кресле
Кольпоскопия - это процедура визуального исследования слизистой оболочки влагалищной части шейки матки в гинекологии с помощью специального оптического прибора кольпоскопа (микроскопа). Анализ имеет такие типы: простая, расширенная и видеокольпоскопия.
Осмотр шейки матки под кольпоскопом в клинике гинеколог применяет для исследования эпителиального покрова влагалища и наружных половых органов. Она может дополняться цервикоскопией - осмотром слизистой оболочки канала шейки матки, а также видеокольпоскопией - выводом на экран монитора изображения, полученного при осмотре. Это позволяет врачу в динамике лучше и объективнее оценивать ее результаты до и после лечения.
Общая информация
Типы кольпоскопии:
- Простая - обзорный способ, без использования медикаментозных средств;
- Расширенная кольпоскопия - хорошая методика осмотра слизистой шейки матки с применением различных специальных тестов;
- Видеокольпоскопия - максимальная наглядность, с компьютерной обработкой и выводом изображения на монитор.
Задачи диагностики:
- оценить состояние слизистой шейки матки и влагалища,
- лучше выявить очаг поражения,
- отличить доброкачественные изменения от подозрительных в отношении злокачественности,
- осуществить прицельное взятие мазков и биопсии.
Делать кольпоскопию шейки матки следует на двух увеличениях:
• 5-8 - для обзора,
• 16 - для детального осмотра, особенно сосудов и характера поверхности, а также для осмотра эндоцервикса.
Показания к проведению
Кольпоскопию шейки матки с применением оптического увеличения проводят с целью уточнения характера патологических изменений, обнаруженных при осмотре ее с помощью влагалищных зеркал. Данная диагностика позволяет гинекологу лучше выбрать место для прицельной биопсии и поэтому кольпоскопия является объективным тестом эффективности проводимой терапии.
Проведение кольпоскопии для анализа шейки матки показано и очень полезно и при прохождении ежегодной диспансеризации "по гинекологии", т.к. дает возможность своевременно выявить различные заболевания, в т.ч. предрак и ранние стадии онкологии. Противопоказания к исследованию отсутствуют, осложнений не наблюдается. Оптимальный подход к проблеме первичной диагностики цервикальной патологии включает 2 услуги: кольпоскопия и цитология. Выявление отклонений в данных тестах является показанием ко второму этапу скрининга и включает также 2 услуги: расширенная кольпоскопия и биопсия шейки матки.

Как делают кольпоскопию
Кольпоскопия в гинекологии - это несколько последовательных этапов осмотра шейки матки. Процедуру выполняется обычно во время первичного осмотра у гинеколога. Специальной подготовки пациентки не требуется, выполняется она в любой день менструального цикла (за исключением месячных). Перед этим в течение двух-трёх дней нежелательно иметь интимные отношения, спринцеваться и использовать различные вагинальные средства. Осмотр шейки матки под микроскопом проводится на гинекологическом кресле. Ввиду бесконтактности и безболезненности кольпоскопии обезболивание женщине в ходе ее выполнения не предусмотрено.
Простая кольпоскопия
Исследуемая снимает одежду ниже пояса и располагается на гинекологическом кресле. Перед осмотром шейки обследуют вульву и влагалище. Введение смотрового зеркала приводит к раздвиганию наружных губ и стенок влагалища, обеспечивая визуальный осмотр шейки матки. Обнажив шейку влагалищными зеркалами, тампоном удаляют отделяемое с ее поверхности, затем осматривают влагалищную часть цервикального канала с помощью прибора кольпоскопа, установленного около гинекологического кресла. Это позволяет осмотреть не только эктоцервикс, но и часть эндоцервикса. Зеленый фильтр позволяет лучше изучить ангиоархитектонику.
Так делается т.н. "простая кольпоскопия". Процедура и ее результат могут быть представлены в виде схематического рисунка по типу циферблата часов, в виде словесного описания или путем кольпофотографии.
Расширенная кольпоскопия
Простая кольпоскопия является предварительной манипуляцией перед проведением т. н. "расширенной кольпоскопии", включающей осмотр влагалища и шейки матки после обработки их 3% раствором уксусной кислоты и после нанесения на слизистую оболочку водного раствора Люголя (проба Шиллера). При этом можно получить достоверные данные анализа кольпоскопии, точно охарактеризовать вид эпителия (многослойный плоский, цилиндрический), оценить состояние сосудов (типичные, атипичные). В ходе выполнения расширенной кольпоскопии гинеколог выполняет диагностических 2 теста.

message Проба с 3% уксусной кислотой
Под действием уксуса происходит кратковременный отек эпителия, набухание клеток, сокращение подэпителиальных сосудов, анемизация тканей, что проявляется кольпоскопически в виде изменения цвета. Также для этих целей может быть использован адреналин, молочная, салициловая кислота и другие растворы. Уксусную кислоту для пробы не втирают, а промокают ватным шариком. Следует помнить, что процесс побеления эпителия занимает около 1-2 минут, а через 2 минуты картина нормализуется. Эта проба является самым важным, решающим этапом расширенной кольпоскопии, поскольку с ее помощью можно получить максимальное количество информации.
Проба с уксусной кислотой позволяет четко отдифференцировать многослойный плоский эпителий (МПЭ) и цилиндрический эпителий (ЦЭ). Последний контурируется и выглядит как виноградные грозди. Самые незначительные изменения плоского эпителия проявляются в виде побеления различной интенсивности и длительности. Белым может стать, например, атрофический или метапластический эпителий, при этом их контуры будут расплывчатыми, а эффект побеления - слабым и кратковременным. Нормальные сосуды при пробе уксусом, как правило, кратковременно исчезают, атипичные при обработке - не изменяются.
message Проба Шиллера
В гинекологии для проведения пробы Шиллера применяется обработка 3% (йод 1 г, калия йодид 2 г, дистиллированная вода 100 г) раствором Люголя (на Западе считают, что необходим 6% раствор). Зрелые клетки поверхностного эпителия, богатые гликогеном, окрашиваются в темно-коричневый цвет. Измененная ткань окрашивается по-разному, в зависимости от вида повреждения, зрелости и степени ороговения тканей. Слабо окрашиваются: цилиндрический, метапластический, атрофический эпителий, участки локального воспаления; контуры при этом обычно нечеткие. Нередко только с помощью положительной пробы Шиллера можно выявить патологически измененный эпителий в виде немых йоднегативных участков. Четко очерченные зоны йоднегативного эпителия являются подозрительными на атипию и требуют дальнейшего обследования (биопсия шейки), проведения скрининга шейки матки или наблюдения.
message Осмотр шейки под видеомикроскопом
У нас в клинике помимо обычной, проводится и "видеокольпоскопия шейки матки". Это дополнительная, инновационная и высокотехнологичная опция к традиционной расширенной кольпоскопии, когда на экран монитора выводится изображение, наблюдаемое гинекологом в окуляре прибора в реальном времени. Она позволяет наглядно продемонстрировать пациентке найденную патологию: кондиломы, эктопию шейки матки, полипы и т.д. Это не больно и информативно! В Москве кольпоскопия с трансляцией на монитор процесса диагностики доступна только в некоторых медицинских центрах. Если хотите принять участие в процессе осмотра шейки матки и влагалища и видеть все происходящее внутри него, запишитесь на нашу клинику на кольпоскопию! Цена в таком исполнении будет выше, но информативность анализа и эмоциональная удовлетворенность от увиденного этого стОит!
Что видит гинеколог при кольпоскопии
При нормальной кольпоскопии хорошие результаты анализа покажут многослойный плоский эпителий (МПЭ), который имеет бледно-розовый цвет, гладкую блестящую поверхность. При обработке раствором уксуса эпителий бледнеет незначительно, равномерно. При окраске раствором Люголя - анализ кольпоскопии покажет равномерное и густое окрашивание в темно-коричневый цвет. Цилиндрический эпителий имеет сосочковую структуру или гроздевидную поверхность, четко контурируется после обработки уксусом и слабо реагирует на раствор Люголя при пробе Шиллера.

Стык этих двух видов эпителия в норме находится в области наружного зева у женщин репродуктивного возраста, на экзоцервиксе у молодых, внутри цервикального канала - у более пожилых женщин. По ссылкам внизу страницы можно узнать подробнее, какие бывают результаты по фотографиям и что покажет расширенная кольпоскопия в анализе при наличии патологических процессов на шейке.
Анализ кольпоскопии
Грамотно и хорошо сделанная кольпоскопия при последующем анализе полученной картины при постановке проб с уксусной кислотой и реакции Шиллера может показать такие виды покровного эпителия:
Нормальный (сквамозный) МПЭ.
Тонкий, практически бесцветный, без сосудов, состоит из четырех рядов клеток, выстилает влагалище и влагалищную часть шейки матки. Цилиндрический. В норме выстилает поверхность эндоцервикса, состоит из одного ряда высоких цилиндрических клеток, секретирующих слизь. При кольпоскопии выглядит в виде красноватой сосочковой поверхности, раствором Люголя не окрашивается.
Метапластический.
Подразумевается плоскоклеточная метаплазия или сквамозная метаплазия - физиологический процесс перекрытия цилиндрического эпителия плоским. Этот процесс зависит от ряда факторов (гормональная стимуляция, рН влагалищной среды, инфекция и др.). Метапластический эпителий гистологически представляет собой не полностью дифференцированный плоский эпителий, лежащий на цилиндрическом, клетки которого постепенно дегенерируют. Кольпоскопическая картина - тонкий эпителий в пределах зоны трансформации, иногда с открытыми и закрытыми железами, с нечеткими контурами, слабо окрашивающийся раствором Люголя (в зависимости от степени зрелости).
Акантотический.
При анализе кольпоскопии он выглядит в виде йоднегативных участков с ровной поверхностью, тонкий, с высокой оптической плотностью, от розового до серо-белого цвета. Морфологически - утолщенный слой шиповидных клеток без гликогена, напоминает эпидермис; базальный слой нечетко отграничен, поверхность — с разной степенью ороговения (от паракератоза до кератоза), иногда присутствует зернистый слой; стромальные папиллы длинные, тонкие, содержат сосуды, границы с нормальным эпителием четкие. Акантотический эпителий нередко возникает в результате метаплазии и является доброкачественным в 99% случаев. В некоторых странах, в том числе и в России, этот термин пока не является общепринятым, но о нем необходимо знать. Многие в этом случае используют термин "лейкоплакия".
Атипический.
Как правило, не содержит гликогена, характеризуется присутствием клеток с высоким ядерным содержанием, гиперхроматичностью и наличием митозов; нарушенной архитектоникой и утраченной полярностью. Поверхность может быть неровной, от темно-серого до красного цвета с наличием ороговевших желез, белого эпителия, мозаики и пунктации, йоднегативных участков. При такой кольпоскопии анализ после проведения пробы Шиллера будет иметь такое заключение - "дисплазия шейки матки 1-3 степени".
Атрофический.
Тонкий эпителий с низким содержанием гликогена и видимыми тонкими ветвящимися стромальными сосудами, цвет бледно-розовый. При обработке раствором Люголя окрашивается неравномерно, в виде крупной пятнистости. Из-за его истонченности и ломкости имеются мелкие подэпителиальные кровоизлияния. Такая находка при пробе Шиллера более характерна для анализа кольпоскопии у женщин климактерического и менопаузального возраста.
Кольпоскопия в Москве
Тетки в гинекологическом кресле
Оценка органов при гинекологическом осмотре. Кульдоскопия, лапароскопия, геникография в гинекологии
При специальном гинекологическом исследовании в дополнение к обычно применяющимся методам оценки состояния половых органов особенно подробно изучают особенности строения наружных гениталий. При этом можно выявить гипертрофию клитора, пигментацию половых губ, характерные для некоторых форм вирильного синдрома, или, наоборот, признаки недоразвития.
При внутреннем гинекологическом исследовании и при осмотре с помощью зеркал (девочек — при помощи уретро- или вагиноскопа) нужно обратить внимание на особенности развития мочеполовой системы (наличие sinus urogenitalis, uterus foetalis, infantilis), а также на состояние придатков матки (наличие опухоли, кисты яичника, склерокистозных яичников). В дополнение к гинекологическому исследованию, особенно при нарушениях менструальной функции, применяют (динамически) такие методы функциональной диагностики, как цитологическое исследование влагалищных мазков, определение пикнотического индекса, феномена «зрачка», базальной температуры тела, гистологическое исследование соскоба слизистой оболочки матки.
В сомнительных или в трудных для распознавания случаях производят кульдо- или лапароскопию.
Кульдоскопия — диагностический метод осмотра органов малого таза через маточно-прямокишечное пространство. Для этого применяется осветительный прибор (кульдоскоп), который вводят путем прокола заднего свода влагалища. Показанием к кульдоскопии служит подозрение на склерокистозные яичники, гормонопродуцирующие опухоли яичников. Противопоказания: заболевания сердца с нарушением компенсации, острые и подострые воспалительные процессы половых органов, тазовой брюшины, спайки и наличие опухоли в маточно-прямокишечном углублении,фиксированная ретрофлексия матки.

Для людей с медицинским образованием рекомендуем к просмотру видео по гинекологии
Лапароскопия, или пневмоперитонеоскопия, является одним из методов эндоскопического исследования в гинекологии и состоит в осмотре органов малого таза оптическим инструментом, введенным в брюшную полость через переднюю брюшную стенку после произведенного разреза ее (длина 1,5—2 см) до апоневроза. Предварительно в брюшную полость для создания пневмоперитонеума вводят кислород или, лучше, углекислый газ (от 800 до 1500 см3). Лапароскопию целесообразно применять у женщин с обширными спайками в малом тазе или фиксированной ретрофлексией матки, когда кульдоскопия противопоказана.
Противопоказаниями к пневмоперитонеуму служат пороки сердца с явлениями нарушения кровообращения, острый и подострый воспалительный процесс, резкий метеоризм. В последние годы наглядно показана диагностическая ценность данного метода для дифференциальной диагностики опухолей малого таза, склерокистозных яичников, воспалительных образований придатков матки, а также для выявления генетически обусловленных дефектов развития половой системы женщины (например, дисгенезии гонад и др.).
При обследовании больных применяют также газовую рентгенопельвиграфию малого таза на фоне искусственно созданного газового контраста — пневмоперитонеума. Этот метод исследования (называемый также геникографией) состоит из двух этапов: создания пневмоперитонеума и рентгенографии органов малого таза, которую производят сразу же после создания пневмоперитонеума. В некоторых случаях при получении нечетких данных применяют биконтрастную геникографию, т. е. газовую рентгенографию в сочетании с гистеросальпингографией; с этой целью в матку вводят 3—5 мл йодолипола.
Показания к применению гинекографии: необходимость распознавания склерокистозных яичников, дифференциация между опухолью половой системы и экстрагенитальной опухолью матки и яичника, диагностика пороков развития.
Рентгенологическое исследование производится также для дифференцированной оценки развития и функционального состояния различных отделов матки и маточных труб. При этом удается выявить пороки развития матки, состояние ее перешейка (несостоятельность его), иногда уточнить этиологию поражения маточных труб.
С помощью комплекса перечисленных и рассмотренных методов исследования врач может составить представление о сущности патологического процесса в половой системе женщины. При установлении диагноза, кроме данных использования тестов функциональной диагностики и определения содержания гормонов в крови и моче, применяют также разнообразные функциональные пробы с гормонами, которые позволяют провести более тонкую дифференциальную диагностику в отношении патогенеза выявляемых нарушений.
Ректовагинальный осмотр
Ежегодный гинекологический осмотр рекомендуется для всех женщин и может состоять из нескольких или всех следующих процедур: осмотр наружных половых органов, осмотр зеркала, бимануальный осмотр и ректовагинальный осмотр.
Гинекологи иногда проводят ректовагинальное обследование в дополнение к обычному гинекологическому осмотру на кресле. Для этого ваш врач вставит во влагалище в перчатке 2 пальца левой руки, и еще один из той же руки (или другой) - через задний проход в прямую кишку. Также они иногда пальпируют (ощупывают) живот свободной рукой. Это похоже на бимануальный осмотр, когда врач вводит один или два пальца во влагалище и мягко нажимает на нижнюю часть живота другой рукой.
Цель ректовагинального исследования
Обследование ректовагинальным доступом позволяет врачам исследовать и выявлять аномалии в области малого таза, особенно в области матки и яичников. Это дает им возможность чувствовать глубоко внутри таза, чтобы определить, где и насколько велики тазовые органы.
Ректовагинальный осмотр не является особенно точным скрининговым тестом и обычно предназначено для людей, страдающих ректальной или тазовой болью или испытывающих симптомы, связанные с мочеполовым трактом (такие как боль, позывы к мочеиспусканию, аномальные кровотечения, боли при вагинальной и анальном сексе).
Другие показания к исследованию:
- Выявление рубцов или образований которые могут указывать на заболевание;
- Получение образца фекальной крови (кровь в кале);
- Диагностика загиба матки, особенно при гиперретрофлексии;
- Выявление аномалий развития в области яичников.
Хотя обследование органов малого таза считается жизненно важным для выявления и лечения рака, ИППП и других патологий мочеполового тракта, ректовагинальное обследование дает неопределенные преимущества и является исключительно дополнительным методом. Согласно медицинскому обзору, опубликованному в 2016 году, ректовагинальное обследование имеет низкую чувствительность при обнаружении маточно-крестцовых спаек, компрессии прямой кишки, вовлечении шейки матки в онкологию эндометрия и колоректальный рак.
Как проходит осмотр
В отличие от методики ректального исследования в хирургии, проводимого в колено-локтевой позе, у акушерско-гинекологических пациенток оно проводится в положении лежа на гинекологическом кресле. Ректовагинальное исследование выполняется введением второго пальца руки во влагалище, третьего пальца - в прямую кишку. При проведении исследований оценивается состояние сфинктера, стенок и ампулы прямой кишки, шейки матки, ректовагинальной перегородки, паравагинальной и параректальной клетчатки.
Ректальное и ректовагинальное исследования позволяют обследовать заднюю поверхность матки, выявить опухоли и инфильтраты, расположенные в области придатков, позадиматочном пространстве. Методика ректального исследования широко применяется в детской гинекологии при проведении обследования девочек и девственниц-подростков.
Этот осмотр может быть немного неудобным по ощущениям, но не должен вызывать никакой реальной боли. Если вы почувствуете какую-либо боль, сообщите об этом своему врачу. Глубокое дыхание также может помочь. Как и при пальпация матки и яичников на кресле, расслабление мышц даст более лучший эффект и уменьшит неприятные ощущения. При выполнении процедуры врач может оценить ткани между маткой и влагалищем, тонус и положение органов малого таза (включая яичники и маточные трубы), а также связки, которые удерживают матку на месте.

Осмотр обычно длится менее минуты, но может длиться и дольше, если врач обнаружит что-то подозрительное. Помимо дискомфорта, нет никаких рисков, связанных с процедурой. Подготовка как при обычном осмотре на кресле. Вы не должны вступать в половой акт (включая анальный секс) в течение 24 часов до вашего визита в клинику на прием. Приходить следует с заранее опорожненным кишечником, а перед заходом кв кабинет освободить мочевой пузырь.
Гинекологическое обследование — какие бывают виды и как работает каждый из них?
Каждой женщине детородного возраста необходимо один раз в год проходить профилактический гинекологический осмотр. Помимо стандартной процедуры, также может быть проведено цитологическое исследование и гинекологическое УЗИ. Любые обнаруженные отклонения станут основанием для дальнейших обследований, таких как кольпоскопия, лапароскопия или гистероскопия.
Виды гинекологических осмотров
Гинекологическая диагностика включает ряд анализов. Основа — стандартное многоступенчатое гинекологическое обследование для оценки отдельных элементов половых путей и груди. Обычно врач осматривает пациентку вагинально, но в особых случаях проводится ректальное исследование.
К другим видам гинекологических осмотров относятся:
- УЗИ половых путей — проводится вагинально, через прямую кишку или брюшную стенку;
- цитология — микроскопическая оценка мазка клеточного материала, взятого с диска и шейки матки;
- кольпоскопия — для проверки аномальных результатов цитологии, обследование с использованием оптического аппарата, называемого кольпоскопом;
- гистеросальпингография — исследование проходимости маточных труб , заключающееся в проведении рентгенологического исследования после введения контрастного вещества;
- лапароскопия — выполняется под общим наркозом, используется для оценки состояния внутренних органов, а также позволяет провести терапевтическую процедуру (например, очистить маточные трубы);
- гистероскопия — также проводится под наркозом для исследования внутренних стенок матки; — ультразвуковое исследование, используемое для профилактики и диагностики рака груди, особенно у молодых женщин;
- маммография — обследование груди с помощью рентгена, особенно эффективно у зрелых женщин;
- игольная биопсия — тип биопсии, которая включает взятие образца опухоли для оценки ее злокачественности.
Как выглядит гинекологический осмотр?
Стандартный гинекологический осмотр следует проводить не реже одного раза в 12 месяцев — эта рекомендация распространяется на всех девочек и женщин детородного возраста, т.е. после начала менструации. Гинекологическое обследование используется для оценки внешних и внутренних репродуктивных органов женщины, в том числе вульвы (включая малые и большие половые губы, клитор), влагалища, матки, маточных труб и яичников.
Обследование проводится в несколько этапов. После прохождения медицинского собеседования пациентка, раздетая ниже пояса, садится на гинекологическое кресло. Врач сначала оценивает состояние внешних органов. Затем с помощью расширителя слегка изгибает стенки влагалища, позволяя увидеть отверстие шейки матки.
Позже в ходе визита выполняется так называемый двуручный гинекологический осмотр. Врач кладет одну руку на живот пациентки, а затем вводит два пальца другой руки (в перчатке, смоченной гелем) во влагалище, чтобы исследовать матку, яичники и маточные трубы. Последняя часть визита включает в себя плановое обследование груди путем пальпации и визуального осмотра.
Гинекологический осмотр девственницы
Первое посещение гинеколога часто связано с особым случаем гинекологического осмотра девственницы. Хотя девственная плева не является непроницаемой мембраной, и в ее структуре может быть отверстие большего или меньшего размера, она также гибкая, но врач не должен рисковать ее повреждением.
Пациентка, никогда не имевшая полового акта и имеющая сохранившуюся плеву, должна вначале сообщить об этом врачу. Гинеколог должен выбрать другую процедуру обследования. В таком случае используется смотровое зеркало меньшего размера или осмотр обходится без этого элемента диагностики. То же самое и с двуручным тестом. Гинеколог выполняет его одним пальцем или вообще не выполняет, если есть риск порвать девственную плеву.
Гинекологический осмотр через задний проход
У молодых девушек, а также девушек и женщин, еще не вступивших в половую жизнь, гинекологическое обследование обычно проводится через задний проход, используя прилегающее и параллельное положение многих внутренних органов.
Лишь тонкий слой перитонеальной оболочки отделяет прямую кишку от репродуктивных органов в полости малого таза — это так называемый синус Дугласа, также известный как прямокишечно-маточное пространство. Таким образом врач может оценить матку, яичники и маточные трубы, а также осмотреть прямую кишку (отличная профилактика колоректального рака).
Присутствие жидкости может указывать на многие серьезные заболевания, включая воспаление яичников или маточных труб, энтерит, внематочную беременность, разрыв кисты яичника и рак кишечника. Чтобы подтвердить или исключить подозрения, при обнаружении жидкости в области пространства Дугласа берут ее образец для анализа.
Гинекологическое обследование при беременности
Беременность — особый период в жизни каждой женщины. За это время значительно увеличивается количество посещений и осмотров, которые необходимо пройти в обязательном или добровольном порядке. Также сюда входят гинекологические осмотры стандартные и углубленные (цитология, УЗИ).
Календарь осмотров при беременности в большинстве европейских стран включает:
Пап-тест — что это?
Во время гинекологического осмотра часто проводят так называемое цитологическое исследование. Мазок по Папаниколау — это первое и основное средство профилактики рака шейки матки, одного из самых опасных злокачественных новообразований у женщин. Цитолог может обнаружить предраковые состояния, что в сочетании с дальнейшей диагностикой и лечением дает почти 100% шанс на полное выздоровление.
Технически говоря, цитологическое исследование заключается во взятии клеток эпителия шейки матки (после раскрытия влагалища зеркалом), а затем в лабораторных мазках, фиксации и окрашивании полученного материала на специальном стекле. Таким образом, специалист может оценить состояние клеток шейки матки. Если результаты мазка Папаниколау не соответствуют норме, пациентку направят на дальнейшую диагностику, включая кольпоскопию.
Гинекологический осмотр
Пройти гинеколога платно, а именно - осмотр на гинекологическом кресле, сдать мазки или сделать УЗИ "по женски" довольно просто. Для этого надо просто записаться на прием в нашу клинику по телефону или через интернет на сайте. Обычно большинство девушек, впервые планирующих провериться у специалиста, волнует другой вопрос - как проходят гинеколога, в т.ч. девственницы, что делает врач в кабинете и зачем. Постараемся предугадать большинство вопросов и дать на них ответы.
Обратите внимание!
Информация дана применительно к нашей платной клинике в Москве, где пройти гинеколога можно анонимно, срочно, в том числе по выходным дням (в субботу и воскресенье). Узнав в подробностях, как все это бывает на самом деле, можно быть уверенными, что Вы перестанете опасаться визитов к этому специалисту, тем более, что наши хорошие и деликатные доктора всегда к вашим услугам! Итак, полный гинекологический осмотр может состоять из нескольких этапов и последовательных шагов.
Собеседование
Сначала женский доктор, как и любой врач, спросит про ваши жалобы, если они есть, конечно же, заполнит медицинскую карту. Некоторые вопросы могут быть весьма интимного свойства (например, о том, ведете ли вы половую жизнь, с какого возраста, каким образом предохраняетесь, перенесенные заболевания и т.д.) и вызвать у вас смущение, но отвечать на них надо, причем абсолютно честно - опять же на благо вашего здоровья.
Подобные вопросы помогают определить направление исследования, выбрать методы диагностики.

Общее обследование
Оно иногда включает в себя самые рутинные процедуры - такие как измерение артериального давления, определение роста и веса, пальпация щитовидной железы и т. п. и проводится не всегда, а по показаниям; также возможно назначение анализа мочи. Кстати, мочевой пузырь и кишечник непосредственно перед приемом в любом случае следует опорожнить - это необходимо, чтобы это не мешало врачу должным образом прощупать матку. Особенно это важно, если пришли на осмотр будучи девственницей.

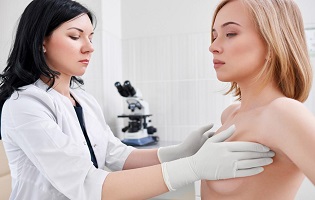
Осмотр молочных желез
Обычно этот этап оставляется напоследок, но в любом случае путем внешнего осмотра молочной железы и тщательного прощупывания врач проверяет, нет ли каких-либо патологических изменений (например, воспаленных участков, отвердений) в тканях молочных желез, насколько выражен пушок вокруг грудной ореолы. Точно таким же образом Вы впоследствии можете регулярно проверять свою грудь самостоятельно. Однако прохождение этого этапа полного гинекологического осмотра лучше предоставить врачу-маммологу (при его наличии).
Осмотр на кресле
В течение этого и последующих этапов предстоит находиться в специальном гинекологическом кресле. Девушка в нем располагается полулежа или лежа, тазом ближе к переднему краю и с широко раздвинутыми, поднятыми вверх и согнутыми в коленях ногами, лодыжки которых покоятся на специальных подставках или упирается в них ступнями. Так обеспечивается наиболее удобный и полный доступ врача к гениталиям - как внешним, так и внутренним. Приняв требуемую позу, постарайтесь максимально расслабиться. Гинеколог осматривает наружные половые органы (клитор, большие и малые половые губы, преддверие влагалища), а также область ануса и уретры. Они проверяются на предмет выявления возможных раздражений, болезненных выделений, генитальных бородавок (кондилом) и прочих патологических проявлений, которых у здоровой девушки в норме быть не должно.

Осмотр в зеркалах
Стенки влагалища и шейку матки при гинекологическом осмотре позволяют разглядеть особые инструменты, называемые зеркалами. Доктор разводит малые половые губы и вводит во влагалище стерильное зеркало (обычно этот инструмент узкой продолговатой формы изготовлен из металла, в современной гинекологии применяется одноразовое пластмассовое изделие). Ощущение при этом немного неприятные, но абсолютно терпимые, только важно, чтобы доктор использовал смотровое зеркало подходящего размера (они бывают №1, №2 и №3 соответственно). Чем меньше номер, тем для более узкого влагалища оно предназначено. С его помощью осматриваются вагинальные стенки и шейку матки, чтобы убедиться в их нормальном состоянии или выявить возможные нарушения и заболевания. При этом могут проводиться некоторые диагностические манипуляции и взятие анализов.
Влагалищное исследование
Следующий этап осмотра у гинеколога - исследование влагалища, вернее двуручная пальпация внутренних половых органов через его стенки. Врач вынимает гинекологическое зеркало и приступает к прощупыванию пальцами. Вагинальное исследование определяет состояние матки, яичников и окружающих их связок, мышц и т.д. Так диагностируются миома матки, воспаление придатков, кисты на яичниках, беременность, спаечные процессы в малом тазу. Для осмотра влагалища доктор вводит пальцы в его полость, а другой рукой нажимает на низ живота, определяя размер, форму, положение и подвижность женских половых органов чтобы убедиться в их нормальном развитии, либо выявить какие-либо отклонения или же, скажем, беременность.
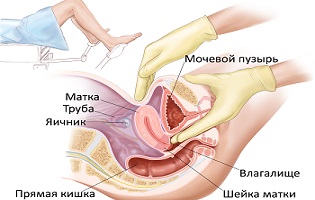
Используя обе руки, одну внутри влагалища, а другую - снаружи на животе или введя палец в прямую кишку, врач ощупывает не только матку, но и придатки, боковые и задний своды, стенки малого таза. При этом важно максимально расслабить соответствующие мышцы влагалища и передней брюшной стенки и иметь пустой мочевой пузырь и кишечник.
Ректальное исследование
Осмотр гинекологом через прямую кишку проводится у девочек подростков, девственниц вместо вагинального, либо в качестве дополнительного этапа при прохождении стандартного гинекологического осмотра, когда данных одного влагалищного исследования недостаточно. Вводя палец через анальное отверстие в задний проход, врач определяет состояние мышечной перегородки, разделяющей влагалище и анус, проверяет, нет ли признаков каких-либо новообразований на задней стенке влагалища и в анальном канале. Через заднепроходное отверстие также можно прощупать состояние матки и придатков, позадиматочного пространства (другая рука доктора лежит сверху на животе и движется навстречу той, что внутри). В случае с женщиной другая рука может находиться во влагалище, обеспечивая встречное сжатие.
✔ Так проходят гинеколога женщины, имевшие опыт вагинальных половых контактов. Что касается пациенток, не имевших вагинальных половых актов, то их осмотр имеет определенные особенности, о чем подробно написано на странице про "Гинекологический осмотр девственниц".
Что смотрит гинеколог
Ну а в целом пройти полный осмотр у гинеколога со взятием анализов в целом обычно занимает не более 10-15 минут. Поэтому, разобравшись в некоторых манипуляциях, вы перестанете бояться идти к врачу на обследование и будете посещать его не только, когда появятся проблемы, но проверяться для профилактики один-два раза в год. Далее в таблице представлены два основных вида гинекологического осмотра - простой и полный, которые отличаются набором включенных в них услуг.
priority_high Обратите внимание
Выше в таблице указаны цены на гинекологический осмотр без учета стоимости приема врача. При первичном обращении прохождение платного осмотра на кресле возможно только на приеме у специалиста. Ниже представлена информация, сколько стоит полная услуга осмотра у гинеколога с первичным приемом.
Стоимость пройти гинеколога с осмотром на кресле:
- Прием с простым осмотром - 3 500 ₽
- Прием с полным осмотром - 4 200 ₽
- Услуга детского гинеколога от 2 500 ₽
Где пройти осмотр гинеколога
121165 , Москва , Кутузовский проспект, 33


Копирование и воспроизведение материалов данного сайта запрещено. Информация, представленная на любой странице данного сайта в том или ином виде, носит исключительно информационный, рекомендательный характер и не может заменить очной консультации у врача относительно показаний и вероятных противопоказаний. Условия и порядок оказания любых сервисных и медицинских услуг (включая, но не ограничиваясь - цены, перечень, акции, скидки) не являются публичной офертой (ст. 437 ГК РФ). По всем вопросам просьба контактировать с рецепшн. ООО «Центр Женского Здоровья» © 1999—2022гг.
Читайте также:
