Металлический привкус во рту и боль в правом подреберье
С патологией желчевыводящих путей современной медицине приходится сталкиваться довольно часто. И число таких заболеваний продолжает расти. Сегодня мы поговорим о холецистите: что это за заболевание, каковы его симптомы, причины появления, как его выявляют и лечат.
На наши вопросы отвечает врач-гастроэнтеролог «Клиника Эксперт» Пермь Николай Борисович Патрушев.
— Николай Борисович, есть данные, что сегодня холециститом страдает 10-20 % взрослого населения, и отмечается тенденция к дальнейшему росту этой патологии. Расскажите, пожалуйста, что она собой представляет?
— Если одной фразой, то холецистит – это воспаление желчного пузыря. Патология желчевыводящих путей остается актуальной проблемой для сегодняшней медицины. Да, тенденция к росту заболеваемости есть. Более того: по прогнозам учёных число заболеваний пищеварительной системы (куда относится и патология желчевыводящих путей) в ближайшие 15-20 лет вырастет в мире на 30-50 %.
— Какие виды холецистита известны современной медицине?
— Их два: острый и хронический холецистит. Первый развивается быстро, на фоне полного благополучия. Появляется болевой синдром в животе, боль локализуется в правом подреберье. Может появиться тошнота, рвота, может повыситься температура. Как правило, острый холецистит наиболее часто является проявлением желчнокаменной болезни. Такие больные госпитализируются по линии скорой помощи в хирургический стационар.
Хронический холецистит изначально развивается как самостоятельный процесс, исподволь, незаметно. Зачастую диагноз «холецистит» пациенту ставят при обследовании по поводу совершенно других заболеваний.
Надо учитывать и то, что болезням желчного пузыря и желчевыводящих путей свойственно разнообразие клинических проявлений, длительность течения, затяжные обострения – это обуславливает частую обращаемость за медицинской помощью, делает эти недуги социальной проблемой.
— Каковы причины холецистита? Из-за чего он возникает?
— В развитии этой патологии участвуют различные факторы. На первое место я бы поставил нарушение сократительной функции желчного пузыря. Это приводит к застою желчи, замедлению её эвакуации из желчного пузыря. Чаще всего на сократительную функцию желчного пузыря влияют психоэмоциональные перегрузки, невротические реакции и длительные стрессовые ситуации, гиподинамия.
Имеет значение и инфекционный фактор. Инфекционные агенты проникают в желчный пузырь из хронических очагов воспаления в организме – например, при болезнях ЛОР-органов, желудка, двенадцатиперстной кишки, из других отделов кишечной трубки.
Вносят свою лепту в развитие холецистита и глистные инвазии – скажем, описторхоз. К воспалению желчного пузыря может приводить и перенесённый гепатит А (болезнь Боткина).
Также это заболевание могут спровоцировать забросы сока поджелудочной железы в полость желчного пузыря – возникает так называемый химический ожог слизистой желчного пузыря, что может привести к его воспалению.
Читайте материалы по теме:
— Расскажите, пожалуйста, о признаках холецистита. Как он проявляется?
— Холецистит может протекать с разной степенью тяжести. От этого, а также от стадии заболевания, будут зависеть симптомы. В первую очередь, патология проявляется болевым синдромом. Возникают эти боли за счёт спазма желчного пузыря или за счёт его растяжения.
Боль появляется в правом подреберье, как правило, через 40 минут – 1,5 часа после погрешности в диете (например, при употреблении острой, жирной пищи, жареных блюд, переедании). Боль ощущается примерно полчаса и при лёгкой форме проходит самостоятельно. При тяжёлых формах боли носят более интенсивный и длительный характер.
Ещё боль может провоцироваться длительным пребыванием человека в положении сидя – за рулём автомобиля, за компьютером. Из правого подреберья такие боли могут отдавать вверх – в правое плечо, шею, правую лопатку.
Кроме болевого синдрома, пациента могут беспокоить так называемые диспепсические расстройства: отрыжка, тошнота, металлический привкус во рту, иногда рвота (если она возникает неоднократно, в ней может появиться желчь). Могут наблюдаться вздутие живота, чередование запоров и поносов.
Также холецистит может сопровождаться раздражительностью, бессонницей, снижением работоспособности.
Чем тяжелее форма холецистита, тем ярче и длительнее будут выражены перечисленные симптомы.
— А бывает бессимптомный холецистит? То есть человека ничего не беспокоит, и болезнь выявляется только при проведении каких-либо диагностических исследований – например, в рамках профилактического обследования
— Да, такое бывает. В 50 % случаев холецистит протекает скрыто, бессимптомно. На признаки патологии желчного пузыря до клинических проявлений заболевания могут указывать только данные ультразвукового исследования. Поэтому это исследование надо обязательно включать в программу обследования заболеваний пищеварительной системы.
Кроме того, существуют атипичные клинические формы, которые могут вводить врача в заблуждение, симулируя различные заболевания других органов и систем, например, сердечно-сосудистой, эндокринной и других (так называемые «маски»). А когда начинаем разбираться, выясняется, что речь идёт о патологии именно желчного пузыря. Наиболее известна и изучена так называемая кардиальная маска холецистита (или холецисто-кардиальный синдром): каждый третий-второй больной холециститом может жаловаться на проблемы с сердцем. Это учащённое сердцебиение, одышка, боли в области сердца. Электрокардиограмма у таких больных без каких-либо отклонений.
Холецистит также может протекать под маской патологии щитовидной железы – здесь жалобы пациента будут как при тиреотоксикозе (раздражительность, чрезмерная потливость, то же учащённое сердцебиение, дрожание пальцев рук, повышение температуры тела до значений 37-37,5 градуса). При этом щитовидная железа может оказаться несколько увеличенной, и здесь надо разбираться, вызваны ли симптомы именно её патологией, или проблема всё же в желчном пузыре.
Ещё у холецистита может быть аллергическая маска, и ряд других. Чтобы разобраться в этом, врач должен обладать немалым практическим опытом, правильно выстроить диагностический поиск.
— Давайте поговорим о диагностике холецистита. Что в неё входит? Как доктор может обнаружить эту патологию?
— Сегодня самый доступный и распространённый метод диагностики холецистита – это УЗИ брюшной полости. Ультразвуковая диагностика позволяет оценить состояние стенок желчного пузыря: если они утолщены более чем на 4 мм, это уже явный признак холецистита, если меньше – возможно, патология только в начале развития. Врач оценивает также сократительную способность желчного пузыря.
УЗИ поможет выявить и камни в желчном пузыре. Если они обнаружены и также имеется холецистит, то говорят о каменном (калькулёзном) холецистите.
Записаться на УЗИ органов брюшной полости можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Есть и другие методы исследования. Например, зондирование двенадцатиперстной кишки (дуоденальное зондирование). Оно позволяет оценить биохимический состав желчи, посеять её на наличие инфекции и выявить микробы, которые вызывают воспаление в желчном пузыре.
— Чем могут помочь врачи пациенту с этим недугом? Как лечат холецистит?
— Помочь мы можем только после того, когда в ходе полноценного обследования максимально полно выясним все причины, которые привели к появлению у пациента холецистита. Программа лечения строится следующим образом. На первом месте – лечебное питание. Прежде всего, это дробный приём пищи, пять-шесть раз в день. Желчный пузырь «любит», чтобы пищу мы принимали в одни и те же часы: этим мы его тренируем и предупреждаем застой желчи в нём. Важно, чтобы пища была не в горячем или холодном виде, а в тёплом.
Подбор лекарственных препаратов осуществляется с учётом функции желчного пузыря, в частности, его сократительной способности. Если функция повышена, если присутствуют резкие спастические боли, рекомендуются препараты спазмолитического действия. Когда при нормальной сократительной функции органа мы находим признаки вязкой, застойной желчи, используются средства с желчегонным действием.
Если исследования показывают плохую сократимость пузыря, тогда в программу лечения включаются препараты, стимулирующие его функцию, помогающие ему работать правильно.
В определённых случаях используются противопаразитарные, антибактериальные, противовоспалительные средства. Всё это решает доктор, в зависимости от результатов исследования.
Не будем забывать и о других методах лечения холецистита – о том же санаторно-курортном. Хроническим больным надо хотя бы года три-четыре подряд ездить на курорты – как раньше говорили, «на воды». Это очень полезно. Но ехать туда надо со всеми медицинскими документами, тогда пациенту там правильно подберут диету, режим приемы воды (её тип, количество и температурный режим).
— Что можно есть при холецистите, а что нельзя?
— Белков, жиров и углеводов должно быть ровно столько, сколько необходимо для нормального функционирования организма. В рацион следует включать нежирные сорта мяса (говядина, крольчатина), рыбу (лучше отварную или приготовленную на пару), обезжиренный творог, пшеничные отруби. Среди круп предпочтение отдаётся овсяной и гречневой.
Не будем забывать о свежих овощах и фруктах (лучше пусть это будут дыня, тыква, арбуз, морковь, яблоки).
Исключаются жирные, жареные блюда, копчёности, маринады, соленья, спиртные напитки, включая пиво. В этот же список включаем газированные напитки, острые приправы и яичные желтки (последние – на период обострения).
Не помешают разгрузочные дни (1-3 в неделю): это могут быть рисово-компотные, творожные, арбузные дни. Кроме того, рекомендуется обильное питьё.
— Как предотвратить развитие холецистита? Расскажите, пожалуйста, о профилактике
— Наверное, многое понятно уже из вышесказанного. Основная профилактика мало отличается от профилактики многих других заболеваний. Это здоровый образ жизни, рациональное питание – едим часто, не на бегу, пищу пережёвываем тщательно, не спеша.
Согласитесь, казалось бы, простые, прописные истины. Но, поверьте, прежде всего именно они важны в плане профилактики холецистита.
Беседовал Игорь Чичинов
Если вам нужна консультация врача-гастроэнтеролога, записаться на приём можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Патрушев Николай Борисович
Врач-гастроэнтеролог, кандидат медицинских наук
Выпускник Пермского государственного института 1988 г.
Первичная специализация по гастроэнтерологии – 1995 г.
С 2005 по 2014 гг. работал в Центральном научно-исследовательском институте гастроэнтерологии (г. Москва). Сначала – врач отделения хронических заболеваний печени, затем заведующий консультативно-диагностическим отделением института.
С 2020 г. – врач-гастроэнтеролог в «Клиника Эксперт» Пермь.
Принимает по адресу: г. Пермь, ул. Монастырская, 42а.
Другие статьи по теме
Боль в животе, тошнота, запоры – наиболее частые симптомы дискинезии желчевыводящих путей. Дискинезия желчевыводящих путей: что скрывается за этим диагнозом?
Такое явление, как отрыжка, обычно не вызывает беспокойство. «Да у кого её. Как не стать драконом? Отрыжка и всё о ней
Это заболевание отличается тем, что трудно диагностируется на первых стадиях. Какими симптомами. Грыжа пищеводного отверстия диафрагмы: что делать, если вам поставили такой диагноз?
Тупая, ноющая боль в правом подреберье, горечь, металлический вкус во рту, отрыжка и другие симптомы и признаки хронического холецистита
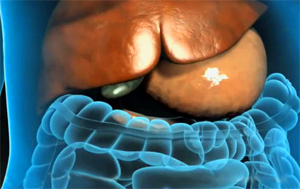
Хронический холецистит встречается в двух формах - каменный (около 40 %) и бескаменный (примерно 60 %). Заболевание чаще бывает у женщин. Обострение процесса обычно вызывают жирная и острая пища, спиртные напитки, переедание, острый воспалительный процесс в другом органе (ангина, пневмония, аднексит и др.).
Симптомы хронического холецистита
Симптомы хронического холецистита следующие. В правом подреберье отмечается тупая, ноющая боль постоянного характера или возникающая через 1-3 ч после обильной и особенно жирной, а также жареной пищи. Боль иррадиирует в правое плечо и шею, правую лопатку. Периодически может иметь место резкая боль, напоминающая желчную колику. Другие признаки хронического холецистита: появляются ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, раздражительность, бессонница.
При обследовании определяют чувствительность или заметную болезненность в области проекции желчного пузыря и лёгкое мышечное сопротивление брюшной стенки. Нередко бывают положительны симптомы Мерфи, Гаусмана, Лепене, Ортнера, Мюсси, Фищенко. В случае обострения наблюдаются нейтрофильный лейкоцитоз, повышение СОЭ, температурная реакция. При дуоденальном зондировании часто не удается получить пузырной порции желчи. Микроскопически в дуоденальном содержимом обнаруживается большое количество слизи, клеток десквамированного эпителия, лейкоцитов, особенно в порции В желчи, перекисей липидов. Бактериологическое исследование желчи позволяет выявить возбудителя холецистита.
Диагностика хронического холецистита
Диагностика хронического холецистита основывается на клинических и анамнестических данных, которые могут быть подкреплены результатами эхографического и рентгенологического исследований. Эхографическими признаками хронического холецистита являются утолщение стенок пузыря, его деформация, может обнаруживаться частичная или полная кальцификация стенок ("фарфоровый" желчный пузырь). При холецистографии отмечаются изменение формы желчного пузыря, нечеткое его изображение, иногда в нем находят камни.
Лечение хронического холецистита
Показаны 4-5-разовое питание, антибиотики, нитрофурановые препараты, спазмолитические и холинолитические средства, беззондовые тюбажи с магния сульфатом, солью барбара, карловарской солью, ксилитом, сорбитом либо минеральной водой ежедневно или через день. В период стихания воспалительных явлений назначаются диатермия, УВЧ, индуктотерапия, озокерит на область правого подреберья, желчегонные средства (длительно).
"Тупая, ноющая боль в правом подреберье, горечь, металлический вкус во рту, отрыжка и другие симптомы и признаки хронического холецистита" и другие статьи из раздела Общие сведения гастроэнтерологии
Симптомы заболеваний печени, которые нельзя игнорировать

С каждым годом количество пациентов с патологией печени растет. К развитию заболеваний приводят проблемы с обменом веществ, отравление лекарственными или химическими препаратами, травмы, опухоли. Даже вредные привычки могут стать причиной нарушения работоспособность печени.
Основные симптомы болезней печени
Разнообразие симптомов, многие из которых имеют довольно характерное проявление, поможет врачу своевременно выявить проблему, назначить лечение. Однако сохраняется опасность того, что некоторые заболевания на ранних стадиях проходят практически бессимптомно. Чтобы исключить риск развития болезни и вовремя провести диагностику печени , гастроэнтерологи и гепатологи рекомендуют обратить внимание на некоторые моменты.
Нарушение работоспособности печени может проявиться как одним симптомом, так и их сочетанием, которое зависит от конкретного заболевания и наличия сопутствующих осложнений.
Боль и неприятные ощущения
Болезненные ощущения обычно сконцентрированы в правом подреберье. В некоторых случаях они могут отдаваться в область между лопатками, отдельно в правую лопатку. Оценить патологию можно исходя из типа и интенсивности боли. Например, незначительный дискомфорт с ноющей болью, который дополняет ощущение тяжести, может говорить о наличии воспалительного процесса, в том числе вызванного токсинами. Пациенту очень сложно четко показать место, где сконцентрирована боль.
Интенсивная и выраженная боль в подреберье характерна для тяжелого воспаления, в том числе гнойного. Она присутствует при камнях в желчных протоках, травмах печени. Мучительные ощущения характерны и для печеночных колик, к которым приводит передвижение камней в желчевыводящих протоках.
Есть патологии, которые не проявляют себя неприятными ощущениями. Это вялотекущие процессы, такие как гепатит С или цирроз печени. Пациент их не замечает на протяжении долгого времени, из-за чего диагностика печени и лечение могут запаздывать. Зачастую эти заболевания выявляются уже на поздних сроках развития.
Рвота и тошнота
Ощущение тошноты и рвотные позывы довольно часто встречаются при заболеваниях ЖКТ. Если проблема затрагивает печень, эти симптомы будут выражены гораздо сильнее.
С появлением тошноты начинаются проблемы с аппетитом — он притупляется или полностью пропадает. Возникает отвращение к конкретным продуктам, обычно с большим содержанием жиров. В некоторых случаях приступ тошноты завершается рвотой, после чего на некоторое время наступает облегчение состояния. Примесь желчи в рвотных массах указывает на проблемы с печенью.
Проявление симптомов в ротовой полости
Характерный симптом — появление желтого налета на языке. Интенсивность и цвет зависит от болезни. Например, легкая желтушность ближе к кончику языка может говорить о ранней стадии гепатита. Появление желто-зеленого налета характерно для серьезных патологий органов ЖКТ, желчевыводящих путей или печени. Застой желчи проявляется в виде налета насыщенного желтого оттенка. При этих этапах могут быть назначены анализы для проверки ЖКТ.
Может присутствовать и неприятная горечь. Она возникает когда желчь попадает в пищевод. Наличие выраженного привкуса может быть симптомом вирусного гепатита, опухоли или цирроза печени, болезни ЖКТ или желчного пузыря. Иногда горечь вызывают сильные стрессы, прием некоторых лекарственных препаратов. Чтобы точно определить заболевание, врачи назначают комплексную диагностику организма пациента.
Помимо горечи во рту может появиться сладковатый или “рыбный” аромат, который сопровождается запорами или поносом, вздутием живота, рвотой. Этот симптом говорит о проблемах с пищеварительной системой, спровоцированных проблемами с печенью.
Повышенная температура тела
Симптом указывает на наличие болезнетворного агента, с которым борется организм. При повышении температуры по 38°С и ее колебаниях в пределах 37-37,5°С могут наблюдаться циррозы печени, гепатит.
При болезнях желчевыводящих путей температура держится на отметке в 39°С и выше. В этом случае у пациента наблюдается подергивание мимических и скелетных мышц.
Изменение цвета мочи и кала
За счет повышенного объема билирубина, характерного для гепатита или цирроза, моча приобретает темный оттенок. При взбалтывании в ней появляется пена насыщенного желтого оттенка.
Для некоторых заболеваний характерно обесцвечивание кала, которое сопровождается повышенной температурой и неприятными ощущениями в области правого подреберья. Могут присутствовать рвотные позывы.
Изменение цвета кожи и слизистых оболочек
За счет накопления в тканях желчных пигментов меняется цвет слизистых оболочек и кожи. Это может говорить о наличии цирроза печени или гепатита, особенно при наличии темной мочи и светлого кала. Желтушность кожи присутствует при желчекаменной болезни. Для уточнения диагноза врач может назначить дополнительные лабораторные исследования.
Проблемы с отделением желчи иногда проявляются в виде коричневых пигментных пятен с разной степенью интенсивности. Обычно они возникают в паху, подмышечных впадинах или на ладонях.
Другие проявления на коже

Дополнительным симптомом, которые наблюдается при патологиях печени, являются сосудистые звездочки. Обычно они появляются на спине или щеках. Их вызывают проблемы с обменом веществ, повышенная хрупкость стенок капилляров. На запущенной стадии у пациента при небольшом нажатии на кожу сразу появляются синяки.
Аутоиммунные заболевания и вызванные инфекцией гепатиты сопровождаются аллергическими высыпаниями, воспалением. На следующем этапе может появиться атопический дерматит, псориаз.
Характерным симптомом являются “печеночные ладони”, при которых на стопах и ладонях появляются пятна красного цвета. Они становятся более бледными при надавливании. При прекращении давления их цвет снова становится красным.
Изменения гормонального фона
При хронических болезнях печени возникает гормональный дисбаланс. В этом случае у пациентов наблюдается выпадение волос на лобке, в подмышечных впадинах. Мужчины страдают от атрофии яичек и увеличении грудных желез — это вызывается избытком женских гормонов. У женщин растет объем эстрогенов, из-за чего по всему телу возникает сыпь, ПМС становится очень выраженным, менструальный цикл проходит с нарушениями.
Интоксикация организма
Так как печень отвечает на фильтрацию и вывод токсинов из организма, ее поражение препятствует выполнению этих функций. Возникает выраженная интоксикация и сопутствующие ей симптомы. К ним относятся неприятные ощущения в мышцах и суставах, проблемы с аппетитом, разбитое состояние и потеря веса.
Консультация врача и диагностика
Все эти симптомы указывают на необходимость срочно записаться на консультацию к гастроэнтерологу или гепатологу. Они соберут анамнез и изучат симптоматику пациента, подберут наиболее подходящие инструментальные и лабораторные методы диагностики. Своевременная консультация поможет выявить заболевания печени на ранних стадиях и подобрать наиболее эффективное лечение.
Можно доверять! Текст проверен врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Металлический привкус во рту
Металлический привкус во рту — это неприятное ощущение от некоторых химических веществ, которое описывается пациентами как «вкус железа». Возникает при ношении зубных протезов и брекетов, питье минеральной воды, естественных гормональных изменениях у женщин. Частые аатологические причины вкуса металла во рту — болезни ЖКТ и почек, химические отравления, анемия. Для выяснения этиологии назначают анализы крови, токсикологическое исследование, экскреторную урографию, рентгенографию. Для устранения металлического привкуса необходима терапия основного заболевания.
Причины металлического привкуса во рту
Употребление минеральной воды
Некоторые минеральные воды, используемые в лечебных целях, содержат повышенные концентрации железа. Это придает воде интенсивный оттенок металлического вкуса. При частом и длительном употреблении такой жидкости специфическое ощущение сохраняется во рту на протяжении всего дня. Вода с высоким содержанием хлора, сульфатов, гидрокарбоната также имеет характерный привкус, который многим людям напоминает вкус металла.
У большинства больных появившееся неприятное чувство в полости рта не ухудшает качество жизни, поэтому прием минеральных вод не отменяют. Иногда возникает сильный металлический привкус, на фоне которого начинается тошнота, снижается аппетит, может наблюдаться нервозность и раздражительность. Вкусовой дискомфорт преследует человека весь день, утром после пробуждения часто беспокоит чувство горечи во рту.
Зубные протезы и брекеты
Протезы, изготовленные из металла, в первое время после установки провоцируют постоянный неприятный привкус во рту, который уменьшается за 1-2 месяца по мере привыкания к инородному телу. Появление металлического вкуса особенно выражено при некачественной работе стоматолога, который применяет для изготовления нескольких протезов разные по составу сплавы. Пациенты отмечают резкий раздражающий привкус, который вызывает рвотные позывы.
Распространенные причины специфических вкусовых ощущений у детей, подростков и молодых людей — ношение брекетов или специальных пластинок для выравнивания зубного ряда. Степень выраженности металлического привкуса является наибольшей в первые дни после постановки брекетов. Симптом также встречается при наличии пирсинга языка, особенно при использовании серьги из некачественного сплава, склонного к окислению.

Пародонтит
Воспаление тканей вокруг зуба сопровождается периодическими кровотечениями из десен, начинающимися самопроизвольно или после механического воздействия. Кровь при пародонтите остается на слизистой оболочке, попадает на вкусовые рецепторы языка, вызывая характерный металлический привкус. К появлению симптома приводят и другие стоматологические причины: пародонтоз, гингивит, глубокий кариес.
Анемия
При железодефицитной анемии во рту возникает вкус металла как один из признаков сидеропенического синдрома. Больные предъявляют жалобы на постоянный раздражающий привкус, беспокоящий без видимой причины, который не уменьшается после еды или питья. Наряду с этим изменяются вкусовые пристрастия, появляется тяга к употреблению земли, льда, мела и других несъедобных веществ, что значительно усиливает интенсивность металлического привкуса.
Резкий неприятный вкус наблюдется и при В12-дефицитной анемии. Она становится следствием атрофических изменений слизистой языка и полости рта. При этом нарушается способность различать приятные вкусы, пациенты постоянно ощущают металлический привкус или горечь во рту. Развитие симптома также обусловлено незначительными кровотечениями из пораженной слизистой, поскольку в составе гемоглобина крови содержатся ионы железа, которые вызывают характерные ощущения.
Колебания женских половых гормонов
Естественные гормональные изменения — наиболее частые причины возникновения металлического привкуса во рту у женщин. Симптом зачастую встречается у беременных, для которых типично извращение вкуса и периодическое появление привкуса металла, независимо от приема пищи. Признак более типичен для первой половины беременности, со временем уровень гормонов стабилизируется, металлический вкус исчезает.
Проявление может быть связано с овуляторным циклом. У женщин, страдающих от выраженного предменструального синдрома, за пару дней до наступления месячных во рту отмечаются металлические вкусовые ощущения. Привкус железа беспокоит пациенток в период климакса, когда происходит резкое падение выработки половых гормонов и вызванные этим нарушения во всех органах. На фоне металлического вкуса обычно ухудшается аппетит.
Заболевания ЖКТ
Неприятный привкус железа чаще проявляется при поражениях верхних отделов пищеварительного тракта с преобладанием деструктивных изменений. При эрозивном гастрите и неосложненной язве желудка происходит усиленная выработка соляной кислоты, а из поврежденной слизистой оболочки выделяется кровь. При этом больные периодически ощущают во рту характерный вкус металла, испытывают мучительную изжогу и тошноту.
Признак патогномоничен для варикозного расширения вен пищевода и кровоточащей язвы, когда в ротовую полость забрасывается кровь из нижележащих отделов. Ее вкус многие пациенты принимают за привкус металла. При значительном по объему кровотечении человек сплевывает слюну, смешанную с кровью, отмечаются общая слабость, головокружение и побледнение кожи. Это состояние является показанием для экстренной медицинской помощи.
Болезни мочевыделительной системы
Большинство заболеваний почек сопровождаются появлением металлического вкуса во рту, что обусловлено нарушением выделительной функции органа и накоплением в крови эндогенных токсинов. Типичны жалобы на сильную сухость слизистой ротовой полости и неприятный «железный» вкус. Симптом усиливается при обезвоживании организма, а после полоскания рта водой ненадолго наступает облегчение. Вкус металла, ощущаемый во рту, вызывают такие причины, как:
- Инфекционно-воспалительные процессы: пиелонефрит, гломерулонефрит, карбункул и абсцесс почки.
- Специфическое воспаление: сифилис, туберкулез почек.
- Метаболические нарушения: амилоидоз, подагрическая почка, диабетическая нефропатия.
- Почечная недостаточность: острая и хроническая формы.
Химические отравления
Появление металлического привкуса во рту является патогномоничным симптомом экзогенной интоксикации химическими веществами. Чаще всего отравление вызывают соли меди или ртути, мышьяк, свинец. Интоксикация более характерна для мужчин, контактирующих с тяжелыми металлами в процессе профессиональной деятельности. Вкус металла обычно наблюдается при хронической форме отравления.
Дискомфортные вкусовые ощущения становятся как следствием токсического воздействия непосредственно на слизистую оболочку полости рта, так и результатом нейротоксического эффекта. Пациента беспокоит постоянный привкус, который возникает без явной причины. Симптом сопровождается сильной тошнотой, слабостью, при сатурнизме (отравлении свинцом) на деснах образуется сине-черная кайма.
Ионизирующее излучение
Под воздействием разных видов излучения в организме происходят нарушения на клеточном и молекулярном уровне, при которых поражаются все органы и системы. Специфический «железный» привкус обусловлен атрофией слизистой полости рта и периодическим развитием кровотечений. Симптомы проявляются при случайном облучении на производстве при несоблюдении техники безопасности, а также у онкологических больных, проходящих курсы лучевой терапии.
Осложнения фармакотерапии
Чаще всего неприятный вкус связан с употреблением антацидных препаратов, которые содержат в составе соли металлов. Признак определяется сразу же после приема таблеток и длится 30-40 минут. Выраженность металлического привкуса уменьшается после питья воды или чистки зубов. Симптом провоцируют и другие медикаментозные причины:
- Антипротозойные средства: хингамин, делагил, метронидазол.
- Антибиотики: амоксициллин, тетрациклин, левомицетин.
- Гипотензивные препараты: антагонисты кальция, диуретики, ингибиторы АПФ.
- Инъекции гистамина.
Редкие причины
- Неврологические нарушения: сенильная деменция, болезнь Альцгеймера, болезнь Паркинсона.
- Аллергические реакции.
- Синуситы: гайморит, фронтит, этмоидит.
- Заболевания дыхательной системы: туберкулез, пневмокониоз, хронический бронхит.
Диагностика
Больные с жалобами на привкус железа направляются к врачу-терапевту. Чтобы понять, почему во рту ощущается металлический привкус, специалист занимается исключением наиболее типичных этиологических факторов. Для этого проводится сбор анамнеза, выясняются сопутствующие заболевания и условия работы человека. Для постановки диагноза назначают комплекс лабораторно-инструментальных исследований, наиболее информативными из которых являются:
- Анализы крови. Клиническое исследование крови информативно для диагностики различных анемий, которые проявляются снижением уровня гемоглобина, гипохромией эритроцитов, появлением микроцитов или мегалобластов. В биохимическом анализе крови обращают внимание на уровни мочевины и креатинина, повышение которых указывает на почечную патологию.
- Гормональный профиль. Женщинам обязательно измеряют уровни эстрогена и прогестерона в разные дни менструального цикла, при задержке месячных делают тест на ХГЧ для раннего выявления беременности. Для исключения диабетической нефропатии устанавливают уровень глюкозы, проводят пероральный нагрузочный тест и определяют концентрацию инсулина в крови.
- Стоматологический осмотр. Зачастую металлический привкус провоцируют локальные причины, поэтому необходим тщательный осмотр слизистой оболочки, десен и коронок зубов. Во время осмотра обнаруживают кариозные полости, расшатывание зубов и другие признаки пародонтоза. При наличии налетов на слизистой берут мазок для микроскопического исследования.
- Рентгенологическая визуализация. Чтобы подтвердить почечную этиологию неприятных вкусовых ощущений, рекомендована экскреторная урография, которая демонстрирует степень функциональной активности органа и наличие анатомических дефектов. При сочетании привкуса с диспепсическими расстройствами показана рентгенография пассажа бария по ЖКТ.
- Дополнительные методы. Для подтверждения отравления тяжелым и металлами как причины металлического вкуса, ощущаемого во рту, назначается токсикологический анализ крови. При подозрении на кровотечение из верхних отделов ЖКТ выполняется лечебно-диагностическая ФГДС. При наличии нетипичных поведенческих реакций или когнитивных нарушений пациента направляют к неврологу.
Лечение
Помощь до постановки диагноза
Для уменьшения металлического вкуса рекомендовано тщательно следить за гигиеной: чистить зубы не меньше 2 раз в день, после каждого приема пищи пользоваться зубочисткой или зубной нитью, споласкивать рот водой. Чтобы перебить беспокоящий привкус, можно добавлять в еду специи с сильным ароматом — корицу, кардамон, перец. Если в доме есть металлическая посуда, желательно заменить ее на стеклянную или керамическую.
При наличии сильного металлического привкуса врачи советуют съесть мятную конфетку или дольку апельсина, прополоскать рот водой с добавлением лимонного сока. Нельзя бесконтрольно использовать лекарственные препараты, поскольку они часто оставляют «железное» послевкусие. При сочетании вкусовых нарушений с тошнотой и рвотой, болями в животе и общим недомоганием необходимо как можно быстрее обратиться за медицинской помощью.
Консервативная терапия
Схема медикаментозного лечения подбирается в зависимости от причины появления металлического привкуса во рту. В большинстве случаев назначаются этиотропные препараты, которые устраняют основное заболевание, а местные средства в виде полосканий применяются при локальных поражениях ротовой полости. Наиболее эффективны такие лекарственные средства, как:
Боль в правом подреберье
Боль в правом подреберье возникает при заболеваниях гепатобилиарной зоны: дискинезии ЖВП, остром и хроническом холецистите, гепатитах и паразитарных инфекциях. Реже симптом бывает при циррозе и злокачественных опухолях печени. Дискомфорт в подреберной области встречается при гемолитических анемиях, сердечной недостаточности, а также как вариант иррадиирующих болей. Стандартный диагностический план включает УЗИ и рентгенологическое исследование, ЭРХПГ, дуоденальное зондирование. С терапевтической целью применяют диету, спазмолитики, холекинетики, антибиотики и противовирусные средства, хирургические манипуляции.
Причины болей в правом подреберье
Дискинезия желчевыводящих путей
При гиперкинетическом варианте дискинезии ЖВП преобладает коликообразная боль в правом подреберье, развивающаяся спустя 20-30 минут по завершении еды. Болевой приступ может провоцироваться физической нагрузкой, стрессами. Схваткообразным болям сопутствуют тошнота, а затем и рвота. Неприятные ощущения проходят самостоятельно либо снимаются спазмолитиками. Между приступами общее самочувствие хорошее, болезненности под ребрами справа нет.
Гипокинетическая дискинезия характеризуется постоянными ноющими болями, чувством тяжести и распирания в подреберье. Употребление жирной пищи усиливает болезненность. При прощупывании правых верхних отделов живота человек ощущает тупую боль. При этой форме дискинезии возникают выраженные диспепсические нарушения. Больные предъявляют жалобы на горечь во рту, отрыжку, снижение аппетита.
Гепатит
Боль в правом подреберье — типичный симптом, выявляемый при всех видах гепатита. Наблюдается тупая болезненность и чувство давления в указанной области, обычно не связанные с приемом пищи или стрессом. Для острого гепатита характерны резкие боли, которые усугубляются при пальпации живота в зоне подреберья. Болевой синдром дополняется диспепсическими расстройствами, признаками интоксикации, желтухой.
Хронический холецистит
При воспалении желчного пузыря ощущается умеренная боль в подреберье, которая сохраняется несколько дней и даже недель. Типична иррадиация болевого синдрома в лопатку, поясницу, правое надплечье или плечо. Усилению болей способствует прием жирных и острых блюд, газированных напитков. Заболевание протекает с периодами ремиссии, во время которых болезненные ощущения исчезают, а пациентов беспокоит только дискомфорт или тяжесть под правой реберной дугой.
При бескаменном холецистите симптомы менее выражены, общее состояние остается удовлетворительным. Как правило, на первый план выходят диспепсические расстройства. При хроническом калькулезном холецистите помимо тупой болезненности могут возникать сильные болевые приступы. В таком случае боли становятся схваткообразными, резкими. Кроме них отмечаются сильная тошнота, рвота с желчью, субфебрилитет.
Печеночная колика
Симптоматика обусловлена обострением желчнокаменной болезни. Человек испытывает мучительную боль, которая может иметь схваткообразный, режущий, раздирающий или жгучий характер. В момент приступа больной ложится на бок, поджав ноги к животу, либо мечется по постели, чтобы найти удобное положение. Патогномонична иррадиация болезненных ощущений в правое плечо и лопатку. Клиническая картина дополняется тошнотой, рвотой желчью, метеоризмом.

Желчный перитонит
Вначале появляется резкая болезненность в правом подреберье с иррадиацией в соответствующую лопатку и плечо. Пациент лежит неподвижно на боку, колени подтягивает к брюшной стенке. При ощупывании правых отделов живота боли усиливаются. На второй стадии желчного перитонита болевой синдром сохраняется, открывается многократная рвота, нарастает интоксикация. Если человек не обращается за медицинской помощью, наступает терминальная фаза, когда боли стихают из-за гибели нервных окончаний.
Паразитарные инвазии
При эхинококкозе печени болевой синдром постепенно нарастает. Сначала больного беспокоит тяжесть, дискомфорт, особенно после употребления больших объемов пищи. Увеличение размеров эхинококковой кисты сопровождается усилением болей. Характерно развитие симптоматики после физической нагрузки. Боли в правом подреберье встречаются и при других инфекциях: амебиазе, описторхозе, аскаридозе.
Цирроз печени
Длительное время протекает малосимптомно. Пациенты испытывают периодическую тупую боль в правых отделах живота, провоцируемую нарушениями диеты или употреблением алкоголя. Отмечаются быстрое насыщение, тяжесть под ребрами по окончании еды. При осложнении цирроза портальной гипертензией боли распространяются на эпигастральную и околопупочную области.
Рак печени
Болезненные ощущения в правом подреберье обусловлены увеличением размеров опухоли и растяжением печеночной капсулы. Они беспокоят человека постоянно, не связаны с внешними провоцирующими факторами. Для онкологической патологии типична тупая боль, чувство распирания и тяжести в правом боку. При злокачественном перерождении печеночных тканей наблюдается прогрессирующее похудение, симптомы диспепсии, анемия и геморрагический синдром.
Гемолитические анемии
Постоянные тупые боли справа под ребрами характерны для токсических анемий, вызванных действием отравляющих веществ или лекарственных препаратов. Реже болезненность живота под реберной дугой справа служит признаком пароксизмальной ночной гемоглобинурии, аутоиммунных повреждений эритроцитов. Сильные боли в области печени возможны при обострениях наследственных анемий — мембранопатий, ферментопатий, гемоглобинопатий.
Сердечная недостаточность
Дискомфорт и боли в правом подреберье типичны для дисфункции правого желудочка сердца, когда происходит застой крови в венозном русле. Больные жалуются на распирание в животе, усиливающееся при активных движениях, после еды. Помимо болевого синдрома определяются отеки нижних конечностей, одышка и быстрая утомляемость при физической нагрузке, набухание шейных вен.
Отраженные боли
Зачастую при локализации патологического процесса в правой подвздошной области наблюдается иррадиация болезненности в подреберье, что обусловлено особенностями иннервации. Боли имеют острый, колющий, тупой или сжимающий характер. Если симптом вызван хирургической патологией, развиваются нестерпимые болезненные ощущения, резко усиливающиеся при надавливании на стенку живота. Самые частые причины иррадиирующей боли:
- Аппендицит. Такая локализация болевого синдрома типична для ретроцекального расположения червеобразного отростка. Ощущаются интенсивные боли в правом верхнем квадранте живота, тошнота со рвотой, нарушается стул.
- Гинекологические заболевания. У женщин болезненность справа в подреберье может служить признаком обострения эндометрита или правостороннего аднексита. Часто болевой синдром обусловлен хирургическими патологиями: нарушенной внематочной беременностью, апоплексией правого яичника.
- Поражение толстой кишки. Боли в правом подреберье иногда возникают при колитах, болезни Крона. Они свидетельствуют об обострении. Болевые ощущения могут иррадиировать вправо в подреберье у больных с полипозом, раком толстого кишечника.
Редкие причины
- Заболевания желчного пузыря: холестероз, полипы, злокачественная опухоль.
- Сосудистые патологии: синдром Бадда-Киари, веноокклюзионная болезнь, инфаркт печени (ишемический гепатит).
- Редкие болезни печени: гепатоптоз, перигепатит.
- Поражение гастродуоденальной зоны: острый и хронический гастрит, гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки.
- Осложнения беременности: гестоз, холестаз беременных.
Диагностика
Первичное обследование проводит врач-гастроэнтеролог или узкоспециализированный гепатолог. При физикальном осмотре оценивают пузырные симптомы, размеры печени, проверяют признаки раздражения брюшины и локальное напряжение мышц живота. При необходимости назначается консультация инфекциониста, гинеколога, хирурга-онколога. План диагностики включает:
- УЗИ гепатобилиарной зоны. При ультразвуковом исследовании визуализируют желчный пузырь, измеряют толщину его стенки, выявляют камни в полости. Для подтверждения диагноза дискинезии ЖВП выполняют пробу с желчегонным завтраком. Обследование печени необходимо для изучения структуры паренхимы, нахождения отдельных гиперэхогенных очагов.
- ЭРХПГ. Исследование показано для оценки состояния желчных и панкреатических протоков, слизистой 12-перстной кишки. Холангиопанкреатография позволяет взять образцы материала из патологически измененных очагов, чтобы проверить их под микроскопом на признаки клеточной атипии.
- Дуоденальное зондирование. Метод используется для определения сократительной функции желчного пузыря. Затем порции желчи подвергаются микроскопическому и бактериологическому исследованию. Анализ биохимического состава желчи необходим при диагностике ЖКБ.
- Рентгенологические методы.КТ брюшной полости — высокоинформативный метод, который помогает обнаружить доброкачественные и злокачественные опухоли гепатобилиарной зоны, паразитарные кисты. Структурно-функциональные особенности печени позволяет исследовать сцинтиграфия.
- Дополнительные методы. Чтобы установить степень фиброза, проводится быстрая и неинвазивная эластография. При неуточненных формах гепатита и новообразованиях производят биопсию печеночной ткани с последующим гистологическим анализом.
Из лабораторных методов диагностическую ценность представляет биохимический анализ крови с печеночными пробами, в котором смотрят на уровень билирубина, ферментов цитолиза, холестерина и щелочной фосфатазы. Для диагностики паразитарных болезней проводится анализ кала на яйца гельминтов. Чтобы исключить вирусную природу болей в правом подреберье, делают серологические тесты на гепатиты А, В, С.

Лечение
Помощь до постановки диагноза
Для уменьшения болей в правом подреберье рекомендовано соблюдать диету с ограничением жареных, жирных, копченых продуктов, консервации и пряностей. Запрещено употребление алкоголя. В рационе должны преобладать фрукты и овощи, нежирные сорта рыбы и мяса. При усилении болевого синдрома необходимо сократить физическую активность, придерживаться щадящего или полупостельного режима.
Чтобы остановить приступ спастических болей, можно использовать теплую (не горячую!) грелку, которую прикладывают к правой подреберной области. Схваткообразные боли хорошо купируются спазмолитиками. Стойкая болезненность — повод для обращения к врачу, поскольку симптом может быть вызван десятками различных заболеваний, которые без лечения приводят к серьезным осложнениям.
Консервативная терапия
Умеренные боли в правом подреберье, возникающие при хронических болезнях гепатобилиарного тракта, лечатся амбулаторно. Госпитализация требуется пациентам с сильным болевым приступом и тяжелым общим состоянием. В стационаре для купирования нестерпимых болей применяют наркотические анальгетики, проводят дезинтоксикационную терапию. Для устранения причин болевого синдрома используют несколько групп медикаментов:
- Нестероидные противовоспалительные средства. Обладают противовоспалительным и анальгетическим эффектом, поэтому быстро снимают болезненные ощущения. При функциональных билиарных нарушениях НПВС комбинируют со спазмолитиками.
- Холекинетики. Лекарства, улучшающие отток желчи, необходимы для избавления от болей и дискомфорта, улучшения пищеварительных процессов. Для усиления эффективности их комбинируют с холеретиками.
- Антибиотики. Медикаменты назначаются при обострении холецистита и холангита, который обусловлен активацией патогенной микрофлоры. Подбор антибактериальных средств проводят с учетом данных бакпосева и бактериоскопии желчи.
- Интерфероны. Рекомбинантные препараты показаны для лечения хронических форм вирусных гепатитов В и С. Для терапии ВГС эффективны современные препараты из группы ингибиторов протеаз, которые обеспечивают полное излечение.
- Гепатопротекторы. Средства с УДХК и адеметионином предназначены для защиты здоровых печеночных клеток от повреждения, стимуляции регенерации гепатоцитов. Препараты повышают устойчивость органа к токсическим факторам, улучшают его дезинтоксикационную функцию.
При хронических заболеваниях желчного пузыря назначаются курсы лечебных минеральных вод. Гепатобилиарные патологии в стадии ремиссии являются показанием к физиотерапевтическому лечению: рефлексотерапии, электрофорезу, СМТ-терапии. Для улучшения пищеварения рекомендуют методы фитотерапии. Широко распространено санаторно-курортное лечение.
Хирургическое лечение
При ЖКБ используются малоинвазивные способы разрушения конкрементов (дистанционная или контактная литотрипсия), оперативные методы — лапароскопическая или классическая лапаротомная холецистэктомия. При раке печени проводится лобэктомия или гемигепатэктомия, применяется химиоэмболизация. Радикальный метод лечения рака и цирроза — печеночная трансплантация, которая выполняется в специализированных центрах.
1. Боль в правом подреберье: диагностическая тактика врача общей практики/ П.В. Тарасова, Д.И. Трухан// СВОП №5. – 2013.
Читайте также:
