Гистология в дерматологии забор материала
Видео
Большинство болезней кожи имеют сходную клиническую картину, однако можно выделить девять основных групп характерных дерматологических нарушений:
Как только врач-клиницист начнет относить каждого пациента к какой-либо из перечисленных выше категорий, ему станет намного проще формировать список дифференциальных диагнозов и разрабатывать диагностический план. Необходимо помнить, что у пациента могут быть сопутствующие болезни в настоящий момент времени, которые затрудняют постановку основного диагноза.
Быстрая постановка диагноза часто представляет значительные трудности для практикующего врача, поэтому далее речь пойдёт о доступных методах лабораторного исследования, требующих минимальных затрат времени и средств. Наиболее простые и быстрые диагностические тесты, используемые на практике:
– Вычёсывание гребнем или щёткой
– Исследование на дерматофиты
Кожные соскобы
Данное исследование должно проводиться во всех случаях! Для проведения кожных соскобов необходимо следующее оборудование и материалы: минеральное масло, предметные стёкла, лезвие скальпеля или шпатель (кюретка), микроскоп.
Предпочтительно сначала подстричь шерсть с выбранных участков кожи перед взятием соскоба. Для получения поверхностного соскоба достаточно поскоблить кожу лезвием скальпеля или шпателем, смоченным минеральным маслом. Для получения глубокого соскоба материал соскабливается до появления капель капиллярной крови. Материал наносится на предметное стекло с каплей минерального масла, накрывается покровным и исследуется под микроскопом (сначала под объективом 4х, затем 20х). Важно проводить соскоб с периферии максимально свежих очагов поражения. Необходимо тщательно исследовать все поля зрения препарата, причём успех обнаружения паразитов больше зависит от качества получения материала и выбора места для соскоба, чем от количества стёкол. Артефактами могут быть пузырьки воздуха в масле, чешуйки эпидермиса, их необходимо дифференцировать от клещей.
Вычёсывание гребнем /щёткой и осмотр материала
Позволяет обнаружить некоторых паразитов (блох, хейлетиелл) и возбудителей дерматофитоза. Для этого необходимы следующие материалы: частый гребень или щётка/зубная щётка, белая фильтровальная бумага, в некоторых случаях питательная среда для дерматофитов.
Техника проста: вычесанная шерсть помещается на влажную фильтровальную бумагу, при наличии экскрементов блох легко обнаруживаются красно-коричневые точки на белой бумаге. Хейлетиелл и других поверхностных паразитов можно увидеть при малом увеличении микроскопа (объектив 4х) или при помощи лупы. Метод Макензи (Mackenzie) предполагает вычёсывание шерсти при помощи зубной щётки для дальнейшего культивирования дерматофитов на селективных питательных средах.
Обследование на дерматофитозы
Исследование в лучах лампы Вуда – крайне неспецифично, однако при выявлении флюоресценции, пораженные волоски выщипываются и подвергаются дальнейшему исследованию (микроскопии после обработки препарата раствором щёлочи, посев для выявления культуры дерматофитов). На предметное стекло наносят 10% раствор КОН, размещают удалённую шерсть, нагревают над пламенем, проводят микроскопию, предварительно накрыв покровным стеклом, сначала под малым увеличением (объектив 10х), затем под большим (объектив 40х). Для лучшей визуализации можно использовать окраску хлорлактофенолом.
Скотч-тест
Данный тест позволяет обнаружить хейлетиелл и других паразитов, а в некоторых случаях может использоваться для проведения цитологического исследования. Для этого теста необходим обычный канцелярский скотч и «быстрые» краски (например, Дифф-Квик).
Для обнаружения паразитов необходимо предварительно взъерошить шерсть животного, затем быстро многократно прижать полоску скотча к шерсти животного, двигая её в направлении от хвоста к голове (против роста шерсти). Далее полоску скотча приклеивают к предметному стеклу и исследуют под малым увеличением микроскопа (объектив 4х). Таким образом, можно обнаружить возбудителей педикулёза (у собак – кусающая вошь Trichodectes canis, сосущая вощь – Linognatus setusus, у кошек Felicola subrostrata), хейлетиеллёза – Cheyletiella spp.и др.
Для получения материала для цитологии необходимо коротко подстричь шерсть с выбранного участка, плотно прижать полоску скотча, затем её поочерёдно опускают в растворы красителей, приклеивают на предметное стекло и проводят микроскопию. Этим методом легко выявляются дрожжевые грибы рода Malassezia в форме «матрёшки», бактерии рода Simonsiella (свидетельствует о попадании слюны при вылизывании) и др.
Трихоскопия
Трихоскопия – исследование волос. При помощи трихоскопии можно диагностировать ряд болезней фолликулов и волос, провести оценку содержимого воронки фолликула, идентифицировать паразитов, выяснить причины алопеции. Материал получают путём удаления хирургическим зажимом 50-100 шерстинок. При одномоментном удалении не более 30 волос эта процедура вполне безболезненно переносится собакой. Выщипанные волосы размещают на предметном стекле, предварительно добавив минеральное масло. Препарат накрывают покровным стеклом.
Трихоскопия может оказаться полезной при диагностике некоторых паразитарных болезней, например, позволяет дифференцировать педикулёз и хейлетиеллёз (гниды вшей плотно прикреплены к волосу, а яйца хейлетиелл лежат свободно). Трихоскопия материала, полученного из межпальцевых зон, может помочь при диагностике пододемодекоза.
При микроскопии обращают внимание на структуру и пигментацию стержней волос, осматривают кончики волос, оценивают трихограмму (соотношение волос в разных фазах цикла фолликула: анаген/телоген). Анаген – стадия роста, корень удалённого волоса мягкий, приобретают округлую форму («ручки от зонта»). Катаген – промежуточная стадия, рост волоса прекращается, корень имеет форму кисти, окруженной стекловидной оболочкой. Телоген – стадия покоя волосяного фолликула, корень волоса теряет пигмент, сужается к концу в форме «художественной кисти», приобретает вид «копья». Различают первичные и вторичные волосы (в норме). Утрата первичных волос может быть одним из диагностических критериев при некоторых алопециях (например, при алопеции Х). Стержни первичных волос большего диаметра, мозговое вещество всегда толще коркового. Вторичные волосы меньшего диаметра, часто волнистые, мозговое вещество тоньше коркового.
Строгих норм для трихограммы не существует, однако есть наблюдения, описывающие соотношение анаген/телоген 1:9 зимой и 1:1 летом у некоторых собак. Существуют породные особенности - у собак с постоянно отрастающей шерстью (например, пудели) преобладают фолликулы в стадии анагена независимо от времени года, а у собак северных пород может наблюдаться выраженная телогенизация луковиц.
Наличие всех 100% волос в стадии телогена в большинстве случаев не является нормой, может быть обусловлено неправильным взятием пробы, гормональными нарушениями, алопецией Х, телогеновой алопецией. Гормональные факторы оказывают влияние на цикл волосяного фолликула и сопровождаются телогенизацией, из-за задержки в цикле волосяного фолликула волосы постепенно подвергаются процессу старения (чёрная шерсть приобретает красноватый оттенок, рыжая – обесцвечивается, кончики могут расщепляться). Первичный волос исчезает, задержавшийся подшерсток имеет вид щенячьей шерсти. Эндокринными причинами таких алопеций могут быть гипотиреоз, гиперэстрогенизм, гиперкортицизм. Неэндокринной причиной является синхронизация всех волос в телогене, вызванная тяжёлой болезнью или стрессом. Как только волос возобновляет свой рост, через 1-2 месяца наступает ремиссия. Алопеция Х является болезнью с невыясненной до конца этиологией.
Структурные нарушения корней волос возникают вследствие фолликулярной дистрофии или дисплазии. В редких случаях это может быть связано с повреждением гранулами пигмента. Также корни волос повреждаются при очаговой алопеции и воздействии цитотоксических лекарств (редко).
Обращают внимание на кончики волос: в норме они имеют заострённую форму, а при алопеции вследствие вылизывания наблюдаются признаки травматизации кончиков волос (они могут быть обломанными). Кончики волос могут повреждаться из-за повышенной хрупкости, вызванной структурными изменениями. Например, отмечено появление раздвоенных кончиков волос при трихофитозе у гольден-ретриверов. Патологические изменения кончиков волос могут быть следствием чрезвычайно агрессивного мытья и расчёсывания шерсти, а также механического повреждения в местах повышенного трения.
При оценке стержня волоса можно обнаружить споры дерматофитов. При правильном выполнении трихоскопия даёт положительный результат в 60-70% случаев дерматофитоза. Предпочтительнее исследовать волосы, флюоресцирующие в лучах лампы Вуда. Структура стержня волоса нарушается не только при дерматофитозе, но и в ряде других случаев, например, химиотерапии (редко), механической и химической травме (агрессивный уход), недостатке питательных веществ, наследственных болезнях (узловой трихорексис и др.). Характерные изменения структуры стержня волоса наблюдаются при медуллярной трихомаляции немецких овчарок, проявляющейся у взрослых собак. Шерсть выглядит подстриженной на теле, хвосте, плече-лопаточной области. При трихоскопии в стержнях волос наблюдаются продольные трещины, разрывы. Характерные изменения отмечаются при алопециях, связанных с нарушением продукции меланина – алопеции «ослабленного» окраса и фолликулярной дисплазии чёрных волос. «Обесцвечивающей алопеции» подвержены собаки с голубым и светло-коричневым окрасами. При данной болезни в волосе с ослабленным цветом обнаруживаются крупные гранулы пигмента, которые вызывают повышенную ломкость волоса, что приводит к алопеции. Фолликулярная дисплазия чёрных волос наблюдается у двух- и трёхцветных собак, при этом поражаются только фолликулы чёрных волос. Щенки рождаются нормальными, но впоследствии зоны тёмных волос постепенно подвергаются алопеции. При трихоскопии выявляются аномальные глыбки меланина в стержне волоса.
При трихоскопии можно легко обнаружить агрегаты кератина в виде слепков волосяных фолликулов на стержне волос. Они возникают вследствие дефектов кератинизации (первичная себорея кокер-спаниелей, дерматоз при недостатке витамина А, аденит сальных желёз, лейшманиоз, демодекоз), а также при других фолликулярных болезнях, например, бактериальном фолликулите.
Цитология кожи
Цитология кожи – быстрый, неинвазивный метод, имеющий большую диагностическую ценность. Данный вид исследования особенно ценен для диагностики нодулярных, экссудативных, гнойничковых поражений, при образовании корок и себорее, а также при отитах. При нодулярных поражениях предпочтительнее получение материала путём тонкоигольной аспирации при помощи шприца объёмом 10 мл с иглами 21G, 24G. При мокнущих поражениях можно проводить исследование мазков-отпечатков. Также цитологическому исследованию подвергают скотч-препараты, и, конечно, глубокие соскобы. Препараты высушивают на воздухе, можно использовать фиксацию метанолом. Я использую модифицированный краситель Райта (Diff-Qick), в лабораториях также проводят окраску специальными красителями, иммуноцитохимию. Просмотр препаратов проводят последовательно с использованием объективов 4х, 10х, 40х, 100х (с иммерсионным маслом).
В соскобе с нормальной кожи преобладают корнеоциты, присутствуют также другие кератиноциты, единичные фибробласты. При цитологическом исследовании материала с воспалённых участков обращают внимание на следующие клетки:
– Нейтрофилы (дегенеративные и недегенеративные);
– Эозинофилы и тучные клетки;
– Акантолитические клетки (округлённые кератиноциты, лишённые отростков);
Также можно обнаружить микроорганизмы (палочки, кокки, малассезию, другие грибы, лейшмании и др.).
Я использую следующие основные критерии цитологической дифференциальной диагностики:
– Бактерии и эпителиальные клетки – бактериальный перерост;
– Дегенеративные нейтрофилы и бактерии – пиодермия;
– Недегенеративные нейтрофилы в большом количестве + акантолитические клетки – листовидная пузырчатка, эритематозная пузырчатка и др. (дополнительно + гистопатология);
– Нейтрофилы + макрофаги – пиогранулёма/гранулёма (грибковая, атипичная бактериальная инфекция);
– Лимфоциты, плазматические клетки – хроническое воспаление, плазмацитарный пододерматит, лимфома (дополнительно + лимфобласты);
– Эозинофилы в большом количестве – фурункулёз, назальный эозинофильный фурункулёз, пузырчатка, стерильная эозинофильная гранулёма, мастоцитомы (+тучные клетки), эозинофильный комплекс (у кошек), паразитарные узелки;
– Malassezia sp. и эпителиальные клетки – малассезиозный дерматит.
При оценке морфологии клеток принято оценивать следующие признаки злокачественности:
– Цитоплазматические критерии (анизоцитоз, макроцитоз, разная интенсивность окраски (степень базофилии), атипичные включения /вакуолизация, отсутствие специфичных гранул, большое ядерно-цитоплазматическое соотношение, а также наличие в препарате клеток, значительно различающихся по этому параметру);
– Ядерные критерии (анизокариоз, макрокариоз, изменение формы ядер, разреженный хроматин или гиперхромазия, анизохромазия, высокий митотический индекс, неправильные митозы, множественные ядрышки, гигантские ядрышки, патологическая форма ядрышек).
При исследовании цитологических препаратов нодулярных поражений надо ответить на следующие вопросы:
– Происхождение ткани: эпителиальные, мезенхимальные, гемопоэтические (круглоклеточные) опухоли.
Причинами воспалительных нодулярных поражений являются бактерии, грибы, паразиты, также встречаются неопухолевые гранулёмы (стерильные гранулёмы/пиогранулёмы, стерильный нодуллярный панникулит). Невоспалительные неопухолевые узелки могут быть кистами, гематомами, серомами.
Наиболее частыми цитологическими дифференциальными диагнозами опухолевых поражений кожи в практике являются:
– Эпителиальные опухоли (кератоакантома, плоскоклеточный рак и другие);
– Мезенхимальные опухоли (фибросаркома, меланома и др.);
– Круглоклеточные опухоли (мастоцитома, гистиоцитома, лимфома);
В связи с ростом доступности гистопатологии в последние годы значительно выросла возможность диагностики различных дерматологических патологий. Несмотря на это, пока достаточно редко прибегают к взятию гистобиоптатов ввиду возможности получения малоинформативных результатов. Поэтому дальнейшая информация посвящается оценке необходимости взятия гистобиопсии кожи, правильному выбору участка кожи для гистологического исследования, корректному забору образца, выбору патогистолога и интерпретации гистологического заключения. Только при соблюдении всех этих условий, можно получить точный диагноз.
Специальность «дерматогистопатолог» появилась почти 30 лет назад, когда раздел «Дерматопатология» был включён в «Руководство по дерматологии мелких животных» (под редакцией Muller, Kirk, Scott) в 1983 году. Позже вышли в свет ещё два специальных руководства, т.е. «Ветеринарная дерматопатология» (в редакции Gross, Ihrke, Walder) в 1992 (позже переизданное с дополнениями в 2005 под названием «Болезни кожи у собак и кошек» в редакции Gross, Ihrke, Walder, Affolter) и «Дерматопатология опухолей кожи» (Yager, Wilcock, 1994). Эти пособия очень уважаемы, ими руководствуются не только дерматогистопатологи, но и другие специалисты и практикующие врачи. В общем, эти книги способствовали появлению такой узкой специализации как дерматопатология. В целом, дерматопатологи подразделяются на две группы: патологоанатомы, которые испытывают интерес к дерматологии и клинические дерматологи, занимающиеся оценкой гистобиоптатов кожи. Достичь хороших результатов могут специалисты обеих групп. Не важно, в каком порядке были получены навыки оценки гистопатологии кожи, значение имеет опыт работы именно с образцами биоптатов кожи животных. По этой причине использование заключений гистологической лаборатории общего профиля или даже исследования дерматогистопатолога, но работающего с образцами кожи человека, легко может ввести врача в заблуждение, хотя в описании препарата и будут использованы специальные «страшные» термины. Иными словами, опытный дерматопатолог способен принести значимую пользу клиницисту, а неспециалист может только запутать клинициста. Поэтому дерматопатология не может являться безоговорочным диагностическим методом и должна рассматриваться исключительно как часть общего диагностического процесса. Ещё одной огромной проблемой является нарушение техники отбора образцов кожи. Несмотря на простоту этой процедуры, зачастую клиницист не знает, как получить гистобиоптат кожи правильно. Поэтому я хочу поделиться своим опытом, чтобы клинические дерматологи могли получать информативные результаты гистобиопсии кожи. Прошу обратить внимание на следующие моменты:
1) Гистобиопсия обычно не применяется для диагностики у собак с хроническим зудом. В большинстве случаев, результаты биопсии не дадут той информации, которую может получить специалист-дерматолог при клиническом обследовании.
2) Гистобиопсия кожи может быть полезна в следующих случаях:
– Алопеция, когда не удается поставить диагноз с использованием «быстрых» методов диагностики (т.е трихоскопии, кожных соскобов, цитологии…)
– Шелушение, когда не удается поставить диагноз с использованием «быстрых» тестов
– Пятна, папулы, вскрывающиеся пустулы, когда не удается поставить диагноз с использованием «быстрых» тестов
– Незаживающие эрозии, язвы, свищи
– Длительно существующие узлы, уплотнения, опухоли
– Депигментация и необычная гиперпигментация
– Подозрение на аутоиммунные болезни
– Подозрение на болезни кожи, при которых подтверждение диагноза возможно только гистологически (например, аденит сальных желёз)
– Случаи, когда подозревается опасный для жизни диагноз (дерматомиозит и др.)
– Случаи, когда отсутствует ответ на вполне рациональное лечение
Как получить качественные гистобиоптаты кожи
Чтобы получить понятный правильный гистологический диагноз, следует выполнять следующие действия:
1) Выбор участка для биопсии
Необходимо представить патологу соответствующие образцы, поэтому клиницист должен уделить внимание выбору нужного участка кожи. В большинстве случаев, для более вероятного получения правильного диагноза необходимо взять как минимум 3-5 образцов кожи от одного пациента. Выбор места для биопсии зависит от типа обнаруженных поражений:
– Алопеция: биоптаты должны быть получены с участка полностью облысевшей кожи (желательно 2), на границе нормальной кожи и области алопеции (1) и с кожи, покрытой нормальной шерстью (если такой имеется), чтобы патолог мог сопоставить физиологические волосяные фолликулы и фолликулы из области патологического процесса данного пациента.
– Шелушащиеся поражения («себорейная» кожа): берётся 2-3 биоптата с поражённого участка и образец нормальной кожи (1), чтобы была возможность сравнить эпидермис, особенно роговой слой в этих участках. Можно использовать биопсийную иглу для получения образцов.
– Макулы, папулы, пустулы: в результате биопсии должны быть получены образцы как минимум с трёх участков первичных поражений, которые должны располагаться в центре биоптата. Можно использовать биопсийную иглу для получения образцов.
– Уплотнения и узлы: опять хирургическая эксцизия всего узла с прилегающими нормальными тканями является методом выбора. Согласно установленным правилам, эта процедура может проводиться только после исключения мастоцитомы путем проведения тонкоигольной аспирации и цитологического исследования.
– Депигментация: гистобиоптаты получают с полностью депигментированных участков (минимум 2), с пограничной зоны между нормальной и лишенной пигмента кожи (1), а также один образец с нормальной кожи.
– Гиперпигментация: гистобиоптаты получают с пигментированных участков (минимум 2), , а также один образец с нормальной кожи.
2) Интерпретация гистологического заключения
Обычно дерматогистопатолог выдаёт заключение, которое должно содержать следующие разделы:
1. Описание образца тканей
2. Морфологический диагноз
3. Этиологический диагноз (при возможности определения причины)
Гистологическое описание представляет собой информацию, которую видит патолог в препаратах. Гистологическое описание содержит ценную информацию с использованием множества терминов, что имеет огромное значение в диагностике. Однако требуется значительный опыт для объяснения этих увиденных изменений, поэтому клиницисту не всегда стоит доверять интерпретации заключения патолога. Знание базовой терминологии крайне необходимо для корректной интерпретации заключений лаборатории. К сожалению, большинство клиницистов вообще не читают описательную часть.
Морфологический диагноз представляет собой краткое изложение патологических изменений в гистологическом образце в одном предложении (что-то подобное: выраженная гиперплазия с образованием корок и периваскулярной эозинофильной инфильтрацией с чесоточными клещами в роговом слое). Морфологический диагноз основывается на терминах, использованных в описании гистопатологического образца.
Этиологический диагноз возможен, когда гистопатология специфична для какой-либо болезни. Например, в описанном выше случае, этиологический диагноз – «саркоптоз». Если этиологический диагноз установить не представляется возможным, патолог предлагает список дифференциальных диагнозов и, возможно, рекомендации по дальнейшей диагностике.
Клиницист никогда не должен вслепую полагаться на заключение, очень важно, чтобы врач связывал воедино клиническую картину и гистопатологическую информацию. Существует большое число болезней, диагноз которых может быть установлен гистологически, но многие из них можно подозревать по характерным признакам.
Наиболее частые гистопатологические заключения будут приведены ниже.
Эпидермальные нарушения
1. Гиперкератоз и паракератоз. Гиперкератоз – неспецифическое изменение, может наблюдаться при многих хронических дерматозах, таких как паразитозы, аллергии, бактериальные и дрожжевые инфекции, нарушения кератинизации, некоторые иммуноопосредованные болезни и эндокринные нарушения. Паракератоз более специфичен, он выражен при дерматите, вызванном Malassezia; дерматите, отвечающем на терапию препаратами цинка; гепато-кожном синдроме и летальном дерматите бультерьеров.
2. Гиперплазия – это неспецифический ответ эпидермиса на хроническое воспаление или травму, наблюдается при многих воспалительных процессах, сопровождающихся зудом.
3. Субкорнеальные и интраэпидермальные пустулы – как правило, встречаются при поверхностной пиодермии, а также при листовидной пузырчатке и некоторых редких стерильных пустулярных болезнях.
4. Субэпидермальные пустулы и везикулы – это очень редкий признак, встречается при наследственных и аутоиммунных болезнях, например, при обыкновенной пузырчатке.
5. Некрозы и язвы – обычно наблюдаются при ожогах, контактном дерматите, пиотравматическом дерматите («горячие пятна»), синдроме зуда в области головы и шеи у кошек, эозинофильном комплексе у кошек. Более редкими причинами является гепато-кожный синдром, мультиформная эритема/ токсический эпидермальный некролиз, некоторые лекарственные реакции, вирусные болезни кошек (вирус коровьей оспы, герпес-вирус), тимома у кошек. Язвы могут быть вторичными поражениями вследствие серьёзных болезней кожи, таких как васкулит.
Поражения дермы
1. Поверхностные поражения дермы – достаточно редки, могут наблюдаться при пиодермии кожно-слизистых зон, волчанке, мультиформной эритеме, эпителиотропной лимфоме, тимоме (у кошек), дерматомиозите.
2. Периваскулярный/интерстициальный дерматит - наименее диагностически значимый признак, фактически может наблюдаться при любом воспалении, зуде, хроническом дерматите. В неосложнённой форме присутствует при аллергических и паразитарных болезнях кожи. Периваскулярный дерматит может присутствовать практически при любых болезнях, потому что лейкоциты мигрируют в очаг воспаления через кровеносные сосуды кожи. Поэтому при диагностике обращают внимание, прежде всего, на более специфичные признаки.
3. Фолликулит/фурункулёз – в большинстве случаев указывает на поражение кожи инфекционной природы, вызванное, например, стафилококками, дерматофитами или демодексами. Другими причинами могут быть эозинофильный фурункулёз, листовидная пузырчатка, эпителиотропная лимфома.
4. Нодулярный и диффузный дерматит – может быть следствием инфекционных и неинфекционных причин. Также кожная неоплазия может быть представлена как узелками, так и диффузными поражениями. Эти поражения включают в себя инфекционные процессы, которые могут быть вызваны глубокой стафилококковой инфекцией, актиномикозом, актинобациллёзом, нокардиозом, микобактериальной и глубокой грибковой инфекцией. Неинфекционными причинами могут быть реакции на инородные тела, паразитарные укусы, комплекс эозинофильных гранулём, синдром стерильной пиогранулёмы, гистиоцитоз, ювенильный целлюлит, аденит сальных желёз, плазмацитарный пододерматит, кожная лимфома.
5. Панникулит – этот признак можно наблюдать при глубоких подкожных бактериальных, микобактериальных и грибковых инфекциях, при стерильном нодулярном, идиопатическом панникулите, панстеатите, волчанке, также при местной реакции на инъекции, травмы. Может быть следствием панкреатита.
6. Васкулит - этот признак говорит о непосредственном повреждении кровеносных сосудов. Васкулит может присутствовать при весьма разнообразных процессах, таких как септический васкулит, иммуноопосредованные болезни, а также вследствие воздействия лекарств.
7. Атрофия – наблюдается при эндокринных болезнях, некоторых специфических алопециях, таких как сезонная алопеция боковой поверхности тела, паранеопластический синдром и ишемическая дерматопатия.
Подводя итог, можно сказать, что если у животных с признаками алопеции, шелушением и корочками, макулами, папулами, пустулами мне не удаётся установить диагноз путём проведения всех вышеперечисленных быстрых тестов, я прибегаю к проведению гистобиопсии. Нужно помнить, что в ряде случаев гистологическое исследование малоинформативно (например, у животных с хроническим зудом), поэтому хочу отметить крайнюю важность быстрых тестов у этих пациентов, а также необходимость клинической оценки и тщательного анализа анамнестических данных ветеринарным специалистом.
Литература
1. Cowell R.L., Tyler R.D., Meinkoth J.H., DeNicola D.B. Diagnostic Cytology and Hematology of the Dog and Cat, 3rd ed., Mosby Elsevier, 2008.
2. Raskin R.E., Meyer D.J. Canine and Feline Cytology, Saunders Elsevier, 2nd ed., 2010.
3. Mc. Cullough S., Brinson J. Clinical Techniques in Small Animal Practice, Vol.14, No.4, November, 1999.
Как проводят гистологическое исследование образований кожи
Меня зовут Дмитрий Бейнусов, я – врач-дерматоонколог, занимаюсь лечением опухолей кожи: доброкачественных и злокачественных.

Гистологическое исследование опухолей, т. е. изучение характеристик ткани опухоли под микроскопом имеет большое, а иногда и решающее значение для лечения и прогноза. С 2011 года я направляю все удаленные образования кожи специалистам Национального центра клинической морфологической диагностики (НЦКМД); они уже почти 8 лет помогают мне с точной диагностикой.
Эту статью я написал с целью помочь своим пациентам и коллегам лучше ориентироваться в процессе гистологического исследования и понять, как это важно для лечения образований кожи.
Прочитайте эту статью до конца, и вы увидите, как в современных морфологических лабораториях максимально быстро и качественно выполняют исследования, а также сводят к минимуму вероятность человеческой ошибки.
Что такое гистологическое исследование и зачем его проводят
Согласно клиническим рекомендациям Минздрава РФ (2018), гистологическое (морфологическое) исследование – это стандарт диагностики при исследовании опухолей кожи и в первую очередь при подозрении на меланому или рак. Это обусловлено тем, что в настоящее время нет более точного метода для определения характера удаленного образования кожи.
Ни дерматоскопия, ни простой соскоб или пункция с последующим цитологическим исследованием, ни тем более простой визуальный осмотр подозрительной родинки не могут заменить гистологического исследования.
Мифы о гистологическом исследовании
Если ввести в поисковой строке слова «гистология родинки» или «гистология меланома» и посмотреть содержание первых, создается достаточно пугающее впечатление:
- здесь перепутали родинки разных людей;
- в этой лаборатории исследование делают 3 месяца;
- тут не сообщили пациенту об опасном диагнозе;
- там ошиблись с диагнозом, что закончилось печально.
К сожалению, после ознакомления с информацией в отечественном интернете создается ощущение, что в нашей стране нередко гистологические исследования образований кожи делают «на коленке» и «неизвестно кто и где».
В статье я покажу, что есть другая реальность. Кроме того, назову ошибки, которые могут возникнуть на различных этапах исследования, и, самое главное, какими способами их исключить.
Важные для пациента моменты на этапах гистологического исследования операционного и биопсийного материала кожи
Наш путь начинается в тот момент, когда удаленная опухоль кожи, например родинка, попадает в лабораторию.
Предположим, что врач сделал все правильно.
- Родинку сразу после удаления поместил в герметичный контейнер с формалином.

- Приложил к контейнеру направление на морфологическое исследование, которое поможет патоморфологу поставить точный диагноз.

Если врач все сделал именно так – смело сдаем контейнер и направление в лабораторию.

Администратор, получивший контейнер с родинкой, регистрирует ее – присваивает уникальный номер и QR-код. Эти данные, фамилию и инициалы пациента пишут на специальной кассете, в которой удаленная родинка пройдет все этапы исследования. Мне удалось заснять процесс изготовления кассет и их маркировки:
Все рабочие места врачей и лаборантов оборудованы сканерами QR-кодов. Они позволяют на любом технологическом этапе определить, кому принадлежит материал, и работать с ним. Таким образом, ошибка «перепутали родинки разных людей» в лаборатории исключена.
В Центре трепетно относятся к личным данным пациентов, поэтому Ф. И. О. на этом и других фото намеренно закрыты.

2. «Вырезка» и «фиксация»
Далее родинку внимательно осмотрят, опишут в протоколе и поместят особым образом в специальную пластиковую кассету для дальнейшего процесса. Весь процесс фиксируют на цифровую камеру. Видео понадобится в случаях неправильного расположения части родинки в кассете, когда нужно будет вернуться к этому этапу и переориентировать фрагмент.

Из промаркированного контейнера с транспортной средой извлекают родинку (невус):

Далее пигментное образование разделяют на несколько частей таким образом, чтобы для гистологического исследования были доступны все участки образования. Здесь все нужно сделать правильно, чтобы точно определить толщину меланомы по Бреслоу, состояние краев резекции кожи с опухолью – эти параметры имеют решающее значение в оценке адекватности операции и в прогнозе заболевания.
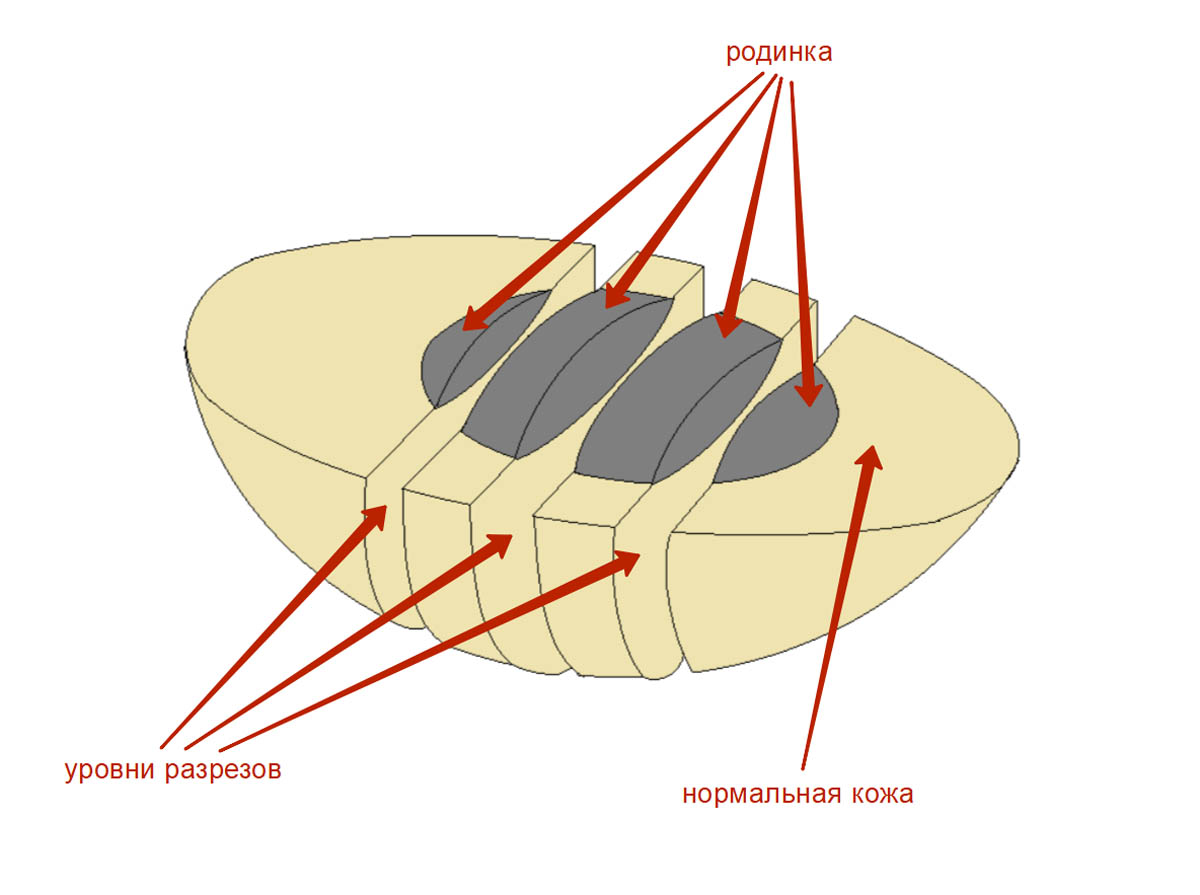
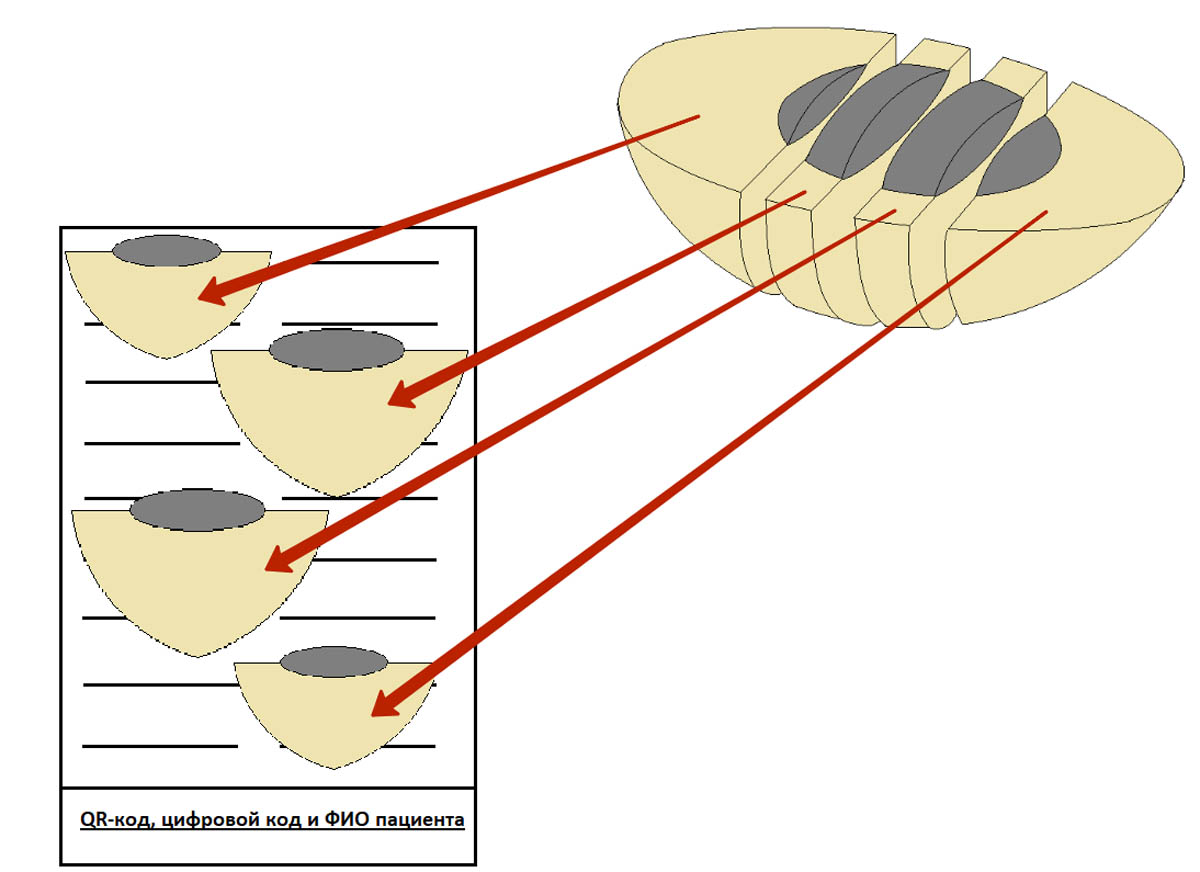
На кассете с родинкой пишут фамилию и инициалы пациента, которые были указаны на контейнере, а также QR-код и персональный числовой код.

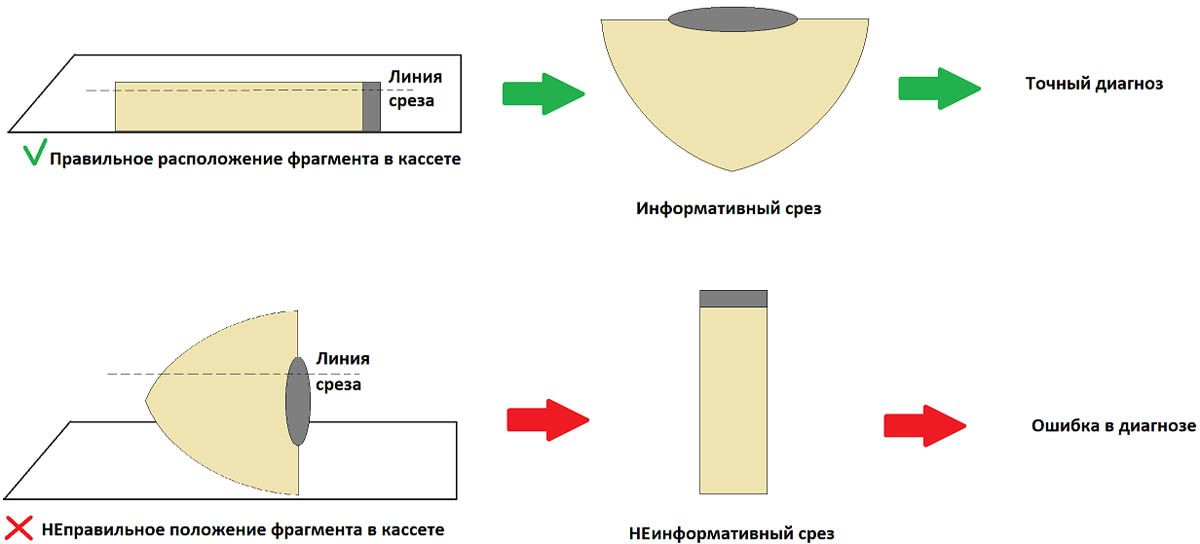
Фрагменты размещают в кассете параллельно плоскости ее дна, как показано на картинке ниже. Если фрагмент положить перпендикулярно плоскости кассеты – это может затруднить оценку краев резекции, т. е. полноты удаления родинки или меланомы.
На правильном размещении фрагментов в кассете остановимся подробнее. Это очень важный момент, который позволяет избежать неинформативных срезов в будущем.
Чтобы исключить подобные ошибки, в процессе исследования используют автоматизированное оборудование.
После того как фрагмент уложат правильно, кассету плотно закрывают, что исключает утрату кусочков и переориентацию на последующем этапе 18–24-часовой фиксации операционного материала в специальном растворе (формалине).

3. Проводка
Этот этап проходит полностью в автоматическом режиме. Лаборант только загружает кассеты в гистопроцессор, выбирает программу и запускает ее.

Кассеты помещают в металлический бокс специальной камеры в верхней части аппарата.

Растворы из резервуаров в нижней части аппарата по очереди перекачиваются в камеру с кассетами. Каждая жидкость контактирует с фрагментами родинки (невуса) в течение определенного времени, после чего ее откачивают из камеры и заливают новую.

Кассета с фрагментами родинки проходит сложный процесс обезвоживания и подготовки к следующему этапу. Внешний вид ее остается прежним, но внутри происходят изменения:

После завершения этого этапа фрагменты уменьшаются, именно поэтому размеры родинки на стеклопрепарате при гистологическом исследовании примерно на 10 % меньше, чем ее реальный размер до удаления на коже.
4. Заливка парафином
Чтобы изготовить максимально тонкий срез с родинки, ее нужно надежно зафиксировать внутри плотного материала. Парафин идеально подходит для этого – он становится жидким при 56–58 градусах и быстро застывает уже при комнатной температуре.

На этом этапе, как и на предыдущем, все делает автомат, лаборант лишь загружает кассеты без парафина и достает уже готовые к получению срезов парафиновые блоки.
Автоматический процесс обеспечивает самое важное – неизменное положение фрагментов родинки (невуса) в кассете. Оно остается неизменным с момента, когда патоморфолог разделил родинку на несколько фрагментов и аккуратно уложил их в кассеты (см. раздел «Вырезка»).
Конечный продукт этого этапа – фрагмент родинки (невуса) с сохраненной исходной ориентацией и залитый парафином.

5. Приготовление срезов
Этот этап выполняет лаборант. Прибор, делающий тканевые срезы толщиной в несколько микронов, называется микротом. Срезы настолько тонкие, что разрушаются, если брать их руками. Поэтому сразу после нарезки их переносят в воду определенной температуры, а из нее – сразу на предметное стекло с персональной наклейкой с QR-кодом, числовым номером и Ф. И. О. пациента.
Конечный продукт этого этапа – НЕокрашенный срез из парафинового блока, расположенный на предметном стекле.
6. Окраска и «заключение» окрашенных срезов
На этом этапе лаборант загружает неокрашенные стекла в специальный аппарат, выбирает программу автоматической окраски и запускает ее. Вероятность любых технологических ошибок при этом сведена к нулю.
Роботизированный аппарат переносит кюретку с окрашиваемыми стеклами поочередно из одного красителя в другой, задерживаясь в одном положении в течение запрограммированного времени. После завершения окраски срезы автоматически покрываются специальной пленкой для защиты от повреждений при исследовании и последующем длительном хранении.
Вот красивый ролик о процессе с сайта производителя оборудования:
А вот небольшой фрагмент работы аппарата в лаборатории, который мне удалось заснять:
После завершения процесса из агрегата извлекают полностью готовые для последнего исследования стеклопрепараты.
8. Изучение препарата врачом-патоморфологом
Наконец родинка (невус) готова к изучению под микроскопом.
В современной лаборатории, такой как НЦКМД, на этом этапе также используются современные и высокие технологии. Но есть два момента, на которые, на мой взгляд, стоит обратить особое внимание.
Морфометрия
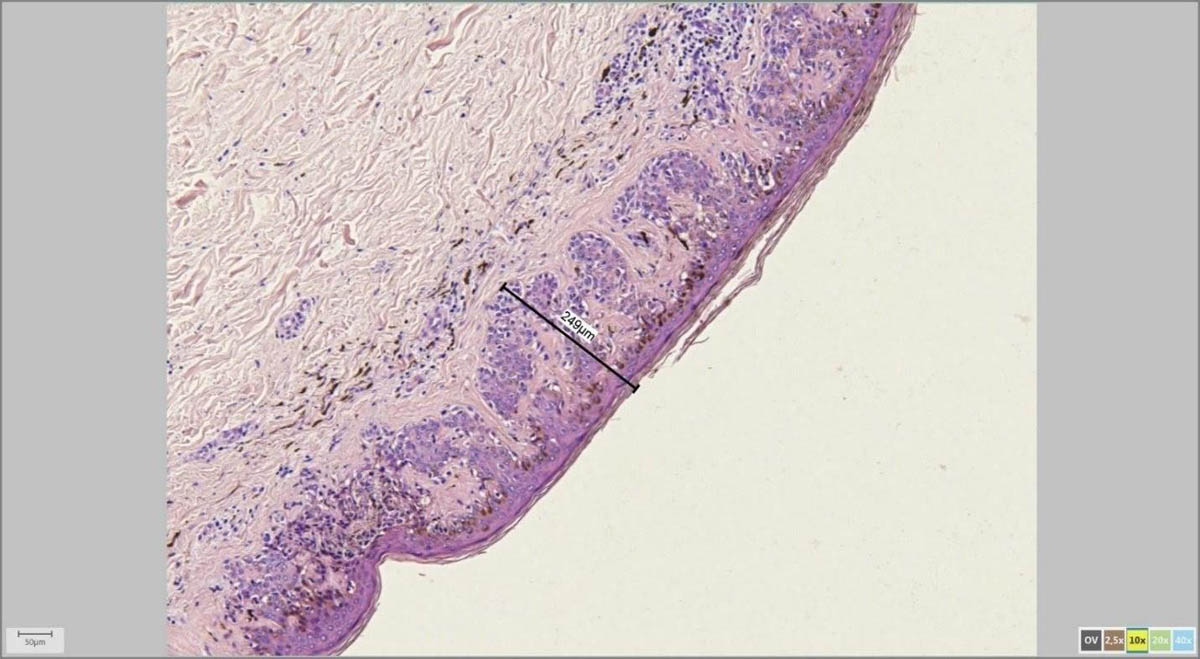
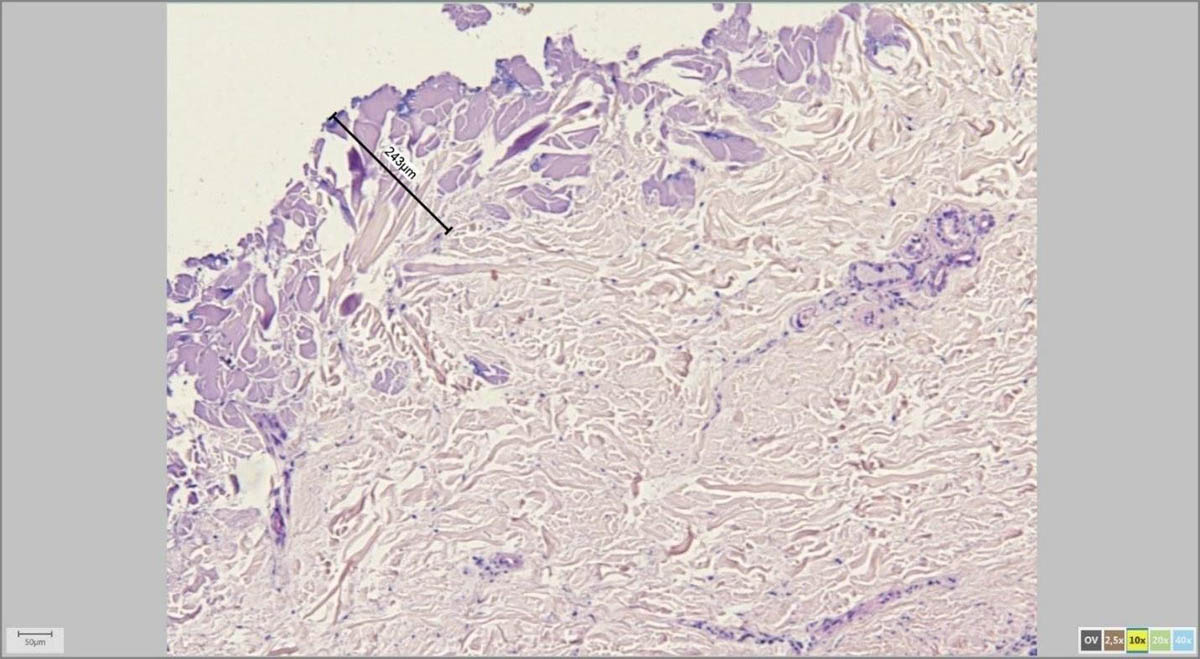
С помощью адаптера для микроскопа и специализированной программы врач-патоморфолог на экране компьютера измеряет параметры удаленной родинки в микрометрах (микронах).
Мне, как дерматоонкологу, это особенно важно для последующих измерений, к примеру, толщины по Бреслоу в случаях меланомы, а также расстояний от края опухоли до края резекции.

На картинках ниже примеры программного измерения различных участков препарата невуса кожи:
Коллегиальное мнение
До недавнего времени я не знал, что все заключения НЦКМД с диагнозом «злокачественная опухоль» выходят с подписью нескольких морфологов. Такой подход мне нравится и лишний раз подтверждает, что я не ошибся с выбором лаборатории.
Удаленные консультации
Благодаря передаче изображений препаратов на компьютер, открываются широкие возможности. На картинке ниже – специальный сканер гистологических препаратов VisionTek:

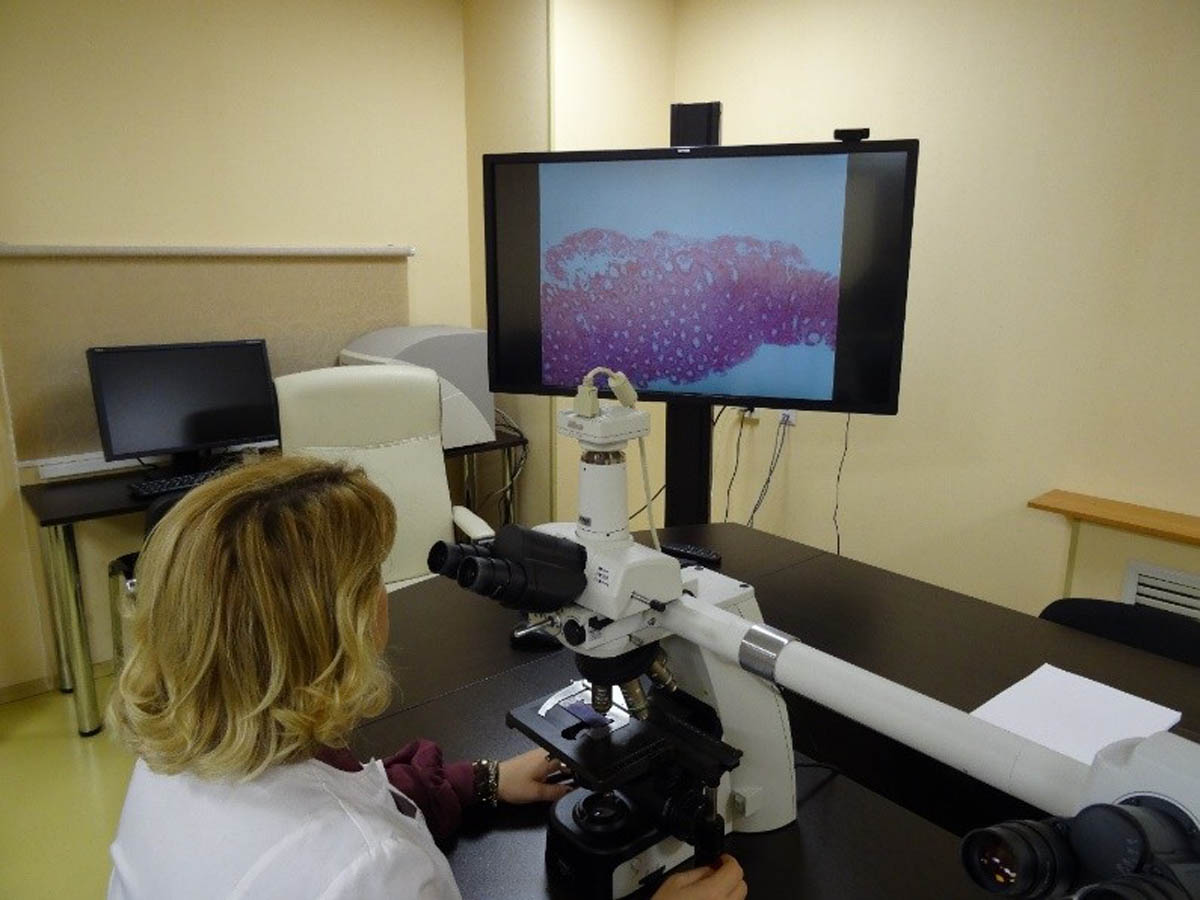
Он позволяет врачам-патоморфологам:
- Сканировать препараты в высоком разрешении, пересылать с помощью IT-технологий в другой город или страну, обсуждая результаты исследований с коллегами в нашей стране и за рубежом.

- Проводить презентации, клинические разборы и обучение, в том числе и телеконференции.

- Сохранять большое число изображений препаратов, которые не требуют физического места для хранения

9. Выдача заключения пациенту
Времена, когда гистологическое заключение выдавали в определенное время и ехать за ним нужно было через весь город, давно прошли. Сейчас результаты исследований из патоморфологической лаборатории отправляют по электронной почте сразу по мере готовности. Национальный центр клинической морфологической диагностики использует эту форму связи с медицинскими учреждениями и пациентами более 4 лет.
В заключении обязательно будут отмечены важные моменты:

- Название учреждения.
- Номер исследования.
- Патоморфологический диагноз.
- Дата исследования.
- Фамилия врача, выполнившего исследование.
Заключение
Теперь вы в деталях знаете, какой путь проходит удаленное образование кожи в современной патоморфологической лаборатории.
Коротко перечислю главные преимущества Центра, благодаря которым я сотрудничаю с этой лабораторией:
- Высокий уровень организации, автоматизации процессов регистрации и пробоподготовки операционного и биопсийного материала и адекватная подготовка лаборантов сводят вероятность ошибок к минимуму.
- Высокая квалификация врачей, возможность коллегиального мнения, в т. ч. с привлечением ведущих специалистов других учреждений, что является залогом точной диагностики.
- От момента регистрации контейнера с родинкой до отправки заключения на еmail проходит менее 48 часов, а не 7–10 дней как во многих других лабораториях.
Я, как дерматоонколог, уверен, что, отправив удаленное образование кожи в НЦКМД, гарантированно получу достоверный диагноз.
Гистологическое исследование кожных и подкожных новообразований в Москве
Гистологическое исследование кожных и подкожных новообразований - изучение под микроскопом патологически измененной ткани, полученной при помощи биопсии или оперативного вмешательства. Исследование позволяет выявить или исключить злокачественный процесс.
- Об исследовании Обзор
- Как подготовиться? Подготовка
- Расшифровка Результат
Приём и исследование биоматериала
Приём материала- Можно сдать в отделении Гемотест
- Можно сдать анализ дома
- Можно принести свой материал в отделение
Когда нужно сдавать анализ Гистологическое исследование кожных и подкожных новообразований?
1. Непроходящие воспалительные процессы кожи.
2. Новообразования.
3. Активный рост родинок, папиллом и пр.
4. Контроль лечения.
Подробное описание исследования
Самым распространенным видом онкологического заболевания в России в 2019 году стал рак кожи (включая меланому), опередив рак молочной железы и рак легких.
Опухоли кожи обнаруживают при осмотре. Их визуальное распознавание очень трудный процесс как для дерматологов, так и для онкологов. Сложность интерпретации обусловлена многообразием доброкачественных, предраковых и злокачественных новообразований кожи. Часто одна и та же опухоль имеет несколько клинических разновидностей. Кроме того, доброкачественный процесс внешне может быть точно таким же как и злокачественный и наоборот.
Морфологическая диагностика является «золотым стандартом» верификации кожных и подкожных новообразований. При обнаружении опухолевых клеток, определяется тип и подтип опухоли, ее распространенность и злокачественность. Гистология – важнейшее диагностическое исследование, позволяющее врачу поставить достоверный диагноз и подобрать адекватное лечение.
Перед проведением гистологического исследования полученные образцы ткани подвергаются специальной подготовке (фиксация и проводка), затем их пропитывают парафином и формируют блок. Из блоков на микротомах готовят ультратонкие срезы. Затем срезы помещают на стёкла и окрашивают по специальной технологии. Подготовленные препараты – «стекла» – тщательно изучают под микроскопом врачи-патоморфологи.
Гистологическое исследование кожных и подкожных образований позволяет определить форму и толщину, уровень инвазии опухоли, наличие или отсутствие пигмента, митотический индекс и другие параметры, необходимые для постановки точного диагноза и подбора соответствующей терапии. Пациент получает заключение, в котором дается полное микроскопическое описание материала и соответствующее нозологическое заключение.
Гистологическое исследование материала другой локализации в Москве
Изучение биоматериала, полученного с помощью биопсии, под микроскопом для уточнения диагноза или оценки эффективности лечения.
- Об исследовании Обзор
- Как подготовиться? Подготовка
- Расшифровка Результат
Приём и исследование биоматериала
Приём материала- Можно сдать в отделении Гемотест
- Можно сдать анализ дома
Когда нужно сдавать анализ Гистологическое исследование материала другой локализации?
Подтверждение заболевания исследуемого органа
Оценка степени тяжести и успешности лечения заболеваний
Подробное описание исследования
Диагностика многих заболеваний, например, онкологических, невозможна без исследования образца пораженной ткани под микроскопом. Первично с этой целью осуществляется забор биоматериала из различных органов с помощью биопсии во время инвазивных процедур (гастро- и колоноскопия, бронхоскопия, пункция печени и других) и хирургических вмешательств (иссечение новообразований кожи, слизистых оболочек).
Полученные образцы доставляются в лабораторию и подвергаются специальной обработке и окрашиванию, помещаются на стекло и далее изучаются врачом-патоморфологом под микроскопом.
Особенности микроскопической картины изменений в органах позволяют оценить выраженность и распространенность воспаления, степень злокачественности опухоли, пределы ее иссечения и многие другие показатели, специфичные для того или иного патологического процесса.
Существует много заболеваний, "золотым стандартом" диагностики которых является гистологическое исследование биоматериала. К ним относят опухоли различной локализации, воспалительные заболевания кишечника, целиакию и другие.
Внимательно изучив микропрепарат, врач-патоморфолог выполняет его детальное описание с указанием специфических признаков обнаруженной патологии. Далее он резюмирует выявленные изменения в заключении, где может быть высказано предположение о наличии или отсутствии заболевания на основании микроскопической картины.
Изучение гистологической картины пораженного органа также позволяет с высокой точностью оценить наступление ремиссии и эффективность проводимого лечения у людей с установленным ранее диагнозом.
Читайте также:


