Вырвало на кровать что делать

О вариантах решения распространенной проблемы говорят специалисты по уходу за тяжелобольными людьми
Человек в деменции срывает с себя подгузник. Что делать?
Почему многие пациенты с деменцией срывают с себя подгузники, иногда буквально рвут их на части на себе?
«Подгузник - это не такая уж удобная вещь, и они к нему не привыкли, - объясняет врач Ольга Выговская, член правления Ассоциации хосписной помощи Новосибирска. - Они привыкли ходить, как все, - в трусах. И поэтому нужно подбирать именно те средства для ухода, которые удобны этому пациенту, про которые пациент помнит, что ему было в них хорошо. Это могут быть сетчатые трусы или абсорбирующие урологические прокладки, но с трусами. Для него это понятный предмет. А подгузник – это и незнакомо, а еще это интересно, значит, надо потрогать, изучить».
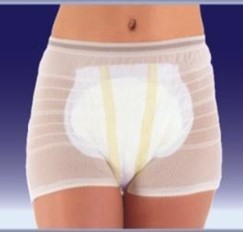
Сетчатые трусы-фиксаторы с прокладкой / Seni
Сетчатые трусы и урологические прокладки (не путать с гигиеническими!) подойдут людям с легкой степенью недержания. Если ваш родственник - лежачий больной с тяжелой степенью недержания, - прокладками не обойтись. О том, какие вообще типы впитывающего белья бывают, и как выбрать нужный - читайте в материале по ссылке.
Медсестра, специалист по уходу, преподаватель Учебного центра Дополнительного профессионального образования «Европейского центра долгосрочной опеки» Елена Коняева советует попробовать использовать вместо обычного, привычного нам подгузника, впитывающие трусы . Они выглядят и надеваются, как обычное белье, поэтому, как правило, вызывают меньше тревоги у больных деменцией.
Не только подгузник: какие еще виды впитывающего белья бывают и кому они подойдут Тип абсорбирующего изделия зависит от мобильности человека, его состояния и степени недержания
Елена Коняева также рекомендует прислушаться к советам специалистов в области работы с дементными пациентами и использовать небольшие хитрости: «Один из советов — сложить впитывающие изделия в платяной шкаф и каждый раз для смены доставать их именно оттуда, а не из упаковки. Смысл в том, что, несмотря на наличие психических расстройств, у человека сохраняется ассоциативное мышление (то есть возникновение в памяти определенных связанных друг с другом образов — «ложка — еда», «стакан — вода», «шкаф — одежда»). По наблюдениям специалистов, такой прием помогает активировать у подопечного ассоциацию с переодеванием в обычную одежду, которую достали из шкафа: в результате он воспринимает процедуру надевания подгузника как безопасную для себя. Несмотря на простоту рекомендации, ее выполнение действительно оказывает положительный эффект на больного, снижая уровень его тревожности и облегчая таким образом физическую и эмоциональную нагрузку на ухаживающего».
Стоит заметить, что основная ошибка, которую совершают близкие люди при вызывающем поведении своего родственника с деменцией, - это попытка его «перевоспитать», поругать за то, что он срывает с себя впитывающее белье, силой добиться адекватного, с их точки зрения, поведения. В результате человек, оставшись один, все равно продолжит разрывать на себе белье: он не в том состоянии, чтобы понять, что оно ему нужно.
Ольга Выговская объясняет, почему ругать и переубеждать человека с деменцией - бесполезная тактика: «Запомните: с дементным пациентом бессмысленно бороться, доказывать, исправлять, спорить, напоминать. Нужно просто принять ту действительность, в которой он живет».
«Основной принцип, на котором базируется работа с дементным больным: нужно принимать его без критики, без осуждения. Не пытаться достичь осознания, понимания или изменить поведение человека. А действовать с ним, как с ребенком».
«Это, конечно, нелегко. Потому что родственники не могут понять, как их взрослая мама может находиться в таком состоянии, когда с ней нужно вести себя как с маленьким ребенком».
Еще один способ предотвратить ситуацию, когда человек с деменцией срывает с себя подгузник - купить специальный комбинезон для дементных больных : молнии и застежки на нем расположены так, что больной не сможет самостоятельно снять комбинезон (как правило, на спине и по шаговому шву). Под такой комбинезон можно надевать и классический подгузник. Не имея доступа к подгузнику, человек постепенно привыкает к этому и забывает о нем. К тому же комбинезон дает возможность менять подопечному подгузник и проводить гигиенические процедуры, не снимая целиком одежду.
Использование специальных комбинезонов или впитывающих трусов не отменяет необходимости регулярно осматривать вашего подопечного: нет ли причин физического характера «недолюбливать» ношение подгузников - правильно ли подобран размер, не жмет ли человеку впитывающее белье, не протекает ли, нет ли у человека опрелостей и т.д.
Подробно о том, как учитывать особенности разных пациентов при выборе впитывающего белья, рассказала в видеоролике медсестра Кристина Осотова, специалист по уходу АНО «Мастерская заботы».
Как выстроить общение с человеком, у которого диагностирована деменция или болезнь Альцгеймера? Рассказывает врач Ольга Выговская в материале «Не мешайте человеку жить прошлым». Если у вас нет времени на длинные тексты, вы можете скачать и прочитать краткую памятку фонда «Вера» «Особенности общения с людьми с деменцией».
Пройдите тест "Что вы знаете о подгузниках для взрослых?" , чтобы проверить свои знания об уходе и понять, все ли вы делаете правильно.
Уход за человеком в конце жизни

Как лучше понять своего близкого и его потребности в последние дни и часы жизни
Очень тяжело знать, что твой близкий уходит. Мы сопереживаем вашей ситуации и желаем вам сил и терпения.
Важно помнить, что последние дни и часы жизни — это время тишины, искренности и самых важных слов. Есть несколько вещей, которые помогут вам сохранить атмосферу спокойствия и любви в доме.
Общие рекомендации
Обязательно общайтесь:
- спросите близкого, чего бы ему хотелось, исполняйте любые пожелания — вам потом будут важны такие воспоминания;
- узнайте у человека, хочет ли он пообщаться с духовным представителем своей веры;
- если у вас уже был откровенный разговор о смерти, то спросите у близкого пожелания по поводу похорон. Возможно, он захочет оставить распоряжения по своим вещам;
- дайте человеку возможность проявить свои чувства;
- не обвиняйте его ни в чем, наоборот — простите и попросите прощения;
Спутанность сознания, дезориентация, беспокойство — чем помочь? Иногда неизлечимо больные впадают в ажитацию, не могут успокоиться, могут путаться во времени и пространстве, видеть людей и вещи, которых нет. Что можно для них сделать?
- не настаивайте ни на чем, не навязывайте своих убеждений;
- не препятствуйте общению с маленькими детьми или внуками: это важно и детям, и уходящему;
- избегайте неуместного оптимизма, слов «держись», «ты поправишься», «все будет хорошо»;
- не бойтесь пауз и тишины: в молчании ваш близкий сам начнет говорить и скажет самое главное;
- не оставляйте умирающего человека одного;
- прислушайтесь к своим чувствам, поделитесь ими, пока у вас есть время;
- не стесняйтесь говорить о своей любви;
- говорите спокойно, постарайтесь не плакать и не кричать;
- прикасайтесь к человеку, это усилит вашу связь.
Не забывайте проветривать комнату несколько раз в день, но не допускайте сквозняков. Важно поддерживать оптимальную температуру воздуха, потому что в конце жизни люди могут мерзнуть или сильно потеть. При необходимости используйте увлажнитель воздуха и включайте любимую музыку вашего близкого, имитацию звуков природы: шум моря или пение птиц.
Избегайте резких и громких звуков, яркого света, искусственной тишины (она может давить), суеты в доме.
Ухаживайте за телом больного:
- до самого конца увлажняйте кремом и лосьоном руки, ноги, лицо;
- особое внимание уделите интимной гигиене;
- не проводите сложных манипуляций (мытье головы, ванна, душ);
- одевайте больного в удобную, легкую и просторную одежду из натуральных тканей;
- увлажняйте рот (искусственной слюной, кусочками льда, влажными ватными тампонами),
- протирайте глаза;
- смазывайте губы гигиенической помадой (без ароматизаторов).
Не вставляйте человеку зубные протезы — они могут причинять дискомфорт.
Последние часы жизни
Время смерти невозможно предсказать точно. Некоторые люди ставят себе целью дожить до важного события (дня рождения, семейного праздника) и умирают вскоре после него. Мы не знаем, когда произойдет смерть, но знаем, если она уже рядом.
Изменения, происходящие в последние часы и дни жизни:
Усталость, слабость
В последние дни/часы жизни человек практически перестает самостоятельно двигаться. Поэтому:
- обеспечьте вашему близкому удобное положение в кровати, чуть приподняв изголовье;
- оберегайте от излишнего беспокойства, не поворачивайте без необходимости. Проконсультируйтесь с врачом, можно ли прекратить поворачивать больного в кровати;
- следите, чтобы голова больного не запрокидывалась.
Уменьшение потребности в пище и воде
Если ваш близкий перестал есть и пить, не пугайтесь, но знайте, что это может привести к отекам конечностей и сухости слизистых полости рта и глаз.
Большинство людей в конце жизни не испытывают голода и жажды. Это естественный процесс угасания. Тело засыпает.
Попробуйте понять, что из-за отсутствия питания переживаете и страдаете вы, а не больной. Желание накормить — проявление заботы и любви, но сейчас, возможно, вашему близкому этого не нужно. Человек имеет право на самостоятельные решения. Если он сжимает зубы, это говорит о его нежелании есть.
Питание в терминальной стадии, при деменции или в состоянии бодрствующей комы Отрывок из книги врача Жана Доменико Боразио «О смерти. Что мы знаем. Что мы можем сделать. Как нам к ней подготовиться»
Нарушение глотания
Прекратите прием таблеток и кормление. В последние часы жизни не рекомендуется проводить отсасывание слизи и мокроты из полости рта и трахеи — это может привести к ненужному возбуждению больного. Лучше просто поверните его голову на бок.
Дыхательная недостаточность
Дыхание может стать поверхностным, частым, аритмичным или редким, с протяжным свистящим звуком на выдохе (последним у человека будет выдох, а не вдох). Если дыхание громкое, клокочущее, со свистом, поверьте: сейчас это тревожит вас, а не вашего близкого.
Незадолго до смерти человек дышит лишь верхней частью грудной клетки.
Будьте рядом с больным, держите его за руку, разговаривайте, баюкайте, как ребенка.
Недержание мочи и кала
Своевременно меняйте подгузники, пеленки и постельное белье, следите за интимной гигиеной.
Сразу после смерти наше тело расслабляется, и мы выпускаем остатки мочи и кала. Не пугайтесь. Это физиологический процесс.
Больной не моргает, глаза приоткрыты
Регулярно увлажняйте глаза офтальмологическим гелем или искусственной слезой.
Снижение уровня сознания
Последний разговор Я точно знаю, что однажды каждому из нас придется стать участником самого сложного разговора на свете.
Человек может постоянно пребывать в полусне, забытьи, не реагировать на слова или прикосновения. Мы не знаем, что чувствует человек без сознания или в состоянии комы. Исходите из того, что он слышит вас. Поэтому:
- общайтесь с ним;
- не говорите о нем в третьем лице;
- не обсуждайте при нем похороны и вопросы наследства;
- не ссорьтесь в его присутствии;
- прикасайтесь к нему;
- шепчите на ухо;
- ставьте любимую музыку.
Ухудшение речевой функции
- заторможенный или неадекватный ответ;
- отсутствие речи.
Проявите терпение, придумайте систему знаков, с помощью которой вы будете понимать друг друга. Задавайте вопросы, требующие односложного ответа: да, нет.
Терминальный делирий (бред)
- спутанность сознания, возбуждение, беспокойство;
- повторяющиеся движения, стон, вздохи.
Некоторые люди в конце жизни находятся в видимом беспокойном состоянии. Но поверьте, это больше тревожит вас, чем вашего близкого. Больной может не ощущать одышку, удушье и другие симптомы; его стоны, кряхтение и гримасы не всегда являются признаками физической боли.
Находитесь рядом, держите его за руку, разговаривайте с ним.
Боль
- гримаса, стон, нахмуренные брови, напряжение в мышцах шеи и плечевого пояса;
- беспокойство.
Боль не всегда сопровождает умирание. Однако, если врач рекомендует прием сильнодействующих обезболивающих, не бойтесь применять их в конце жизни больного. Они не вызовут привыкания и не будут способствовать приближению смерти, но смогут облегчить состояние вашего близкого.
Редкие, неожиданные симптомы
- всплеск энергии перед самой смертью;
- резкие вдохи, удушье;
- резкое ухудшение состояния.
Ухудшение состояние может произойти внезапно, но все же можно заранее обговорить с вашим близким и его лечащим врачом свои действия в случае, если случилась пневмония, начались судороги, отек легких или отек головного мозга.
Рядом с тяжелобольным. Паллиативная помощь на дому Полезные и важные материалы для родственников и близких тяжелобольного пациента
- вызов скорой и последующая госпитализация/реанимация (лучше избегать лишних перемещений в предсмертном состоянии);
- вызов врача и/или патронажной сестры;
- прекращение активных действий и просто пребывание рядом;
- приглашение семьи и близких для прощания;
- если вы живете в Москве, можно позвонить в Координационный центр по паллиативной помощи для получения консультации: 8 (499) 940-19-48.
При приближении смерти может меняться цвет ногтей, кисти и стопы становятся холоднее, обостряются черты лица. Также на лице может проявиться светлый, белый носогубный треугольник.
Иногда человек не умирает, словно бы ожидая разрешения от близких. Важно отпустить его и дать ему умереть в спокойной обстановке.
Скажите самое важное: Прости меня. Я прощаю тебя. Я люблю тебя. Благодарю тебя. Прощай.
Чтобы лучше понять своего близкого и его потребности в этот период, задайте себе вопросы:
- Что самое важное было бы для вас в конце жизни? (например, получать хороший медицинский уход, иметь возможность попрощаться со своими близкими, привести в порядок свои дела).
- Есть ли в вашей семье какие-либо разногласия, которые могут беспокоить вашего близкого? Возможно, стоит заранее побеспокоиться о завещании.
- Есть ли кто-то (человек, животное), кого ваш близкий хотел бы увидеть перед смертью? Какие дела он хотел бы завершить? Какие мысли тяготят его и не дают покоя?
- Понимаете ли вы последнюю волю вашего близкого? (кого, по его мнению, надо пригласить на похороны, хочет ли он быть кремирован или похоронен, хочет ли он совершения религиозных обрядов).
Не забывайте заботиться и о себе в это непростой период. Если вам необходима психологическая помощь, обратитесь на Горячую линию помощи неизлечимо больным людям 8 (800) 700-84-36 (круглосуточно, бесплатно).
8 советов, как говорить с умирающим человеком Теолог Глен Хорст о важных словах, умении слушать и значении прикосновений
Вам может быть интересно:
«Оставьте меня в покое, но не оставляйте меня одного». Если ваш близкий уходит дома — как вы можете ему помочь.
Реанимация. Может ли она помочь? Что надо знать о реанимации и состоянии человека в терминальной стадии болезни, чтобы принять правильное решение в конце жизни близкого.
Духовное завещание: как передать близким свой опыт. О практике написания писем, в которых человек может подытожить свою жизнь, дать напутствие и поделиться уроками с теми, кто останется после его ухода.
Горе ожидания абсолютно естественно. Перевод норвежской статьи о том, что переживания грядущей разлуки с близким, когда он еще жив, но тяжело болен, — нормальное состояние психики.

Что делать, если тяжелобольного человека тошнит и всегда ли стоит из-за этого волноваться
Нужно ли как-то фиксировать эти симптомы? Например, вести дневник рвоты, тошноты. А как? Что записывать?
А если тошнит или рвет от лекарств, например, от обезболивающих, что делать? Ведь от обезболивания нельзя отказаться.
Почему тяжелобольного человека тошнит или рвет?
Тошнота — неприятное субъективное ощущение, часто является признаком приближающейся рвоты, которая в свою очередь представляет собой защитный рефлекс нашего организма и заключается в удалении содержимого желудка наружу через рот.
В головном мозге человека есть группа нервных клеток, которую ученые назвали «рвотным центром». Когда у нас формируется ощущение дискомфорта, слабости, дурноты, которое принято называть тошнотой, значит в эту область мозга поступают нервные импульсы от рецепторов — специальных чувствительных клеток, расположенных во внутренних органах. Из «рвотного центра» импульсы могут передаваться дальше и достигать желудка, кишечника, и вместе с сокращением мышц живота вызывать рвоту.
Тошнота и рвота могут быть симптомами различных заболеваний. Они возникают на фоне приема некоторых лекарственных препаратов, а также при стрессе, укачивании и беременности. Всегда важно выяснить причину возникновения тягостных симптомов, чтобы их облегчить и по возможности вылечить.
Чтобы человека не рвало, его нужно не кормить? А поить можно?
Кормить и поить человека необходимо для его нормальной жизнедеятельности.
Но при появлении тошноты и рвоты для сохранения достаточного поступление в организм белков, жиров, углеводов, а также воды можно предпринять определенные меры. Например, изменить режим питания, характер пищи. Врач может назначить противорвотные препараты или внутривенное введения специальных растворов с помощью капельниц.
Помните,человек всегда должен получать тем или иным способом необходимое количество питательных веществ с учетом всех обстоятельств.
Нужно ли как-то фиксировать эти симптомы? Например, вести дневник рвоты, тошноты. А как? Что записывать?
Ведение дневников — общепринятая практика среди пациентов. Следует в доступном виде записывать сведения о симптомах, а также результатах различных измерений. Собранные данные помогают врачам принимать верные решения о начале лечения или его коррекции, отслеживать динамику состояния.
При появлении тошноты и рвоты важно фиксировать следующие показатели:
- Количество эпизодов в течение дня. Может быть как полное отсутствие симптомов, так и многократная неукротимая рвота в течение короткого промежутка времени.
- Объем рвотных масс можно примерно оценить глазом (их количество скудное, умеренное или обильное) либо точнее по объему емкости для сбора.

Все об уходе за тяжелобольным человеком дома Собрали все самые важные материалы о том, как ухаживать за тяжелобольным человеком. Пожалуйста, изучите их внимательно — это поможет сделать уход за вашим близким безопасным и грамотным
Если человека вырвало на одежду, одеяло или пеленку, по размеру «пятна» можно примерно судить об объеме.
- Характер рвотных масс. Самое доступное — определить цвет и запах. Также сфотографируйте их, чтобы показать врачу.
- Провоцирующие факторы, которые могут вызывать появление тошноты и рвоты. Например, прием определенной пищи или лекарств, питье, вдыхание резких запахов, беспокойство и тревога, положения тела. Понаблюдайте, что предшествует развитию тягостных симптомов и зафиксируйте это в дневнике.
Нужна ли врачу информация об этом? Почему?
Тошнота и рвота — важные симптомы, о которых необходимо знать врачу, чтобы иметь целостное представление о состоянии здоровья пациента и принять верное решение, как ему помочь. Даже незначительная по объему рвота в течении длительного времени, помимо ухудшения качества жизни человека, может привести к снижению его веса, что уже является грозным признаком неблагополучия. Тоже самое относится и к ситуации многократной обильной рвоты, которая может вызывать быстрое обезвоживание. При наличии дневника тошноты и рвоты врач на ранних этапах может своевременно принять необходимые меры для предотвращения жизнеугрожающих состояний и развитие серьезных осложнений.
А если тошнит или рвет от лекарств, например, от обезболивающих, что делать? Ведь от обезболивания нельзя отказаться.
Да, ряд лекарственных препаратов могут вызывать нежелательные реакции, в том числе тошноту и рвоту. Если человек связывает прием, например, обезболивающих, с появлением тягостных симптомов, нужно немедленно сказать об этом лечащему врачу. В такой ситуации у медиков есть несколько способов повлиять на ситуацию. Например, предупредить развитие нежелательных реакций, назначив пациенту прием противорвотные лекарств незадолго до приема обезболивающих, с целью профилактики тошноты и рвоты. Или изменить дозировку препаратов от боли, кратность их приема или даже подобрать взамен эффективные аналоги, которые в меньшей степени вызывают нежелательные реакции.
Как помочь человеку дома, когда его тошнит или рвет?
Если рвота появилась у человека лежа в постели, то необходимо как можно быстрее перевернуть его на бок, так рвотные массы не попадут в дыхательные пути и не вызовут удушья. Кормить человека следует только сидя. Если это невозможно, то обязательно приподнимать изголовье кровать. После кормления человек должен находиться в таком положении не менее получаса. Это уменьшит вероятность появлении рвоты после еды. В случае, если появляются первые признаки тошноты и вы знаете провоцирующий фактор — постарайтесь исключить его. Если это запах — проветрите помещение, в случае возбуждения — постарайтесь успокоить вашего подопечного. Если планируется прием препаратов, о которых заранее известно, что они могут вызвать тошноту и рвоту, незадолго до этого дайте человеку противорвотные лекарства, подавляющие развитие этих тягостных симптомов. Конечно, только если это заранее обговорено с вашим лечащим врачом.
Может ли быть рвота с кровью? Что делать в таких ситуациях?
Да, может. Рвотные массы с кровью могут иметь не только привычный ярко-красный, но и темно-коричневый и даже черный цвет. Это — явный признак кровотечения, необходимо незамедлительно вызвать бригаду скорой медицинской помощи по телефону 103.

Когда нужна скорая помощь Симптомы, при которых нужно вызывать скорую. Что делать, если скорая отказывается приехать. Что может, а что не может сделать бригада скорой помощи.
Рвота
Рвота – это рефлекторное извержение через рот содержимого желудка, а иногда и двенадцатиперстной кишки.

Рвотный рефлекс является довольно сложным – в нем участвуют различные группы мышц. Управляется он рвотным центром, расположенным в стволе головного мозга. По своей природе рвота – это механизм, с помощью которого организм защищается от отравления. В норме рвота – это реакция на попадание в желудочно-кишечный тракт токсичных веществ или просто того, что невозможно переварить – например, слишком жирной пищи. Поэтому после приступа рвоты человек часто чувствует облегчение: организм очистился.
Однако интоксикация, вызвавшая рвоту, может иметь внутренний источник, то есть быть следствием какой-либо патологии или заболевания. Также возможно, что раздражение нервной системы, приводящее к рвотным спазмам, вообще не связано с состоянием желудка. Это заставляет воспринимать рвоту как весьма серьезный, и даже грозный симптом. Приступ рвоты – это практически всегда достаточный повод, чтобы обратиться к врачу. При повторяющихся приступах к врачу надо обращаться обязательно!
Причины рвоты
В большинстве случаев рвота обусловлена раздражением рецепторов желудка или, говоря медицинским языком, имеет висцеральное происхождение. Причиной чаще всего являются острые или хронические заболевания самого желудка (острое пищевое отравление, гастрит, язва желудка, пищевая аллергия). Также рецепторы желудка могут реагировать и на заболевания других органов – желчного пузыря, матки, сердца (рвота входит в комплекс возможных симптомов инфаркта миокарда).
Рвота может также иметь центральное происхождение, то есть вызываться патологиями центральной нервной системы (головного мозга), такими как менингит, энцефалит, травмы и опухоли головного мозга. Довольно часто рвота наблюдается при мигрени. Проблемы внутреннего уха также могут приводить к рвоте (в этом случае рвота может наблюдаться на фоне головокружения). При чрезмерном раздражении рецепторов внутреннего уха (при укачивании) вырвать может даже здорового человека, особенно при нетренированности вестибулярного аппарата. Иногда рвота обусловлена эмоциональным расстройством (стрессом) или представляет собой реакцию на то, что вызывает предельное отвращение (условнорефлекторная рвота).
Раздражение рвотного центра может быть вызвана токсическими веществами, переносимыми током крови (гематогенно-токсическая рвота). Токсические вещества могут попасть в организм извне (например, хлор или угарный газ – при вдыхании), а могут вырабатываться в самом организме – в результате нарушенной функции печени или почек.
Рвота и другие симптомы
Обычно рвоте предшествует тошнота, ведь, по сути, рвота есть разрешение тошноты, ее логическое завершение. То, что тошнота перешла в рвоту, свидетельствует о тяжести патологического процесса. Рвотные спазмы могут наблюдаться на фоне повышенной температуры, сопровождаться поносом. В рвотных массах помимо остатков пищи, желудочного сока и слизи может присутствовать желчь, кровь, гной.
Многократная, периодически повторяющаяся и неукротимая рвота изнуряет и обезвоживает организм, приводит к нарушению минерального обмена и кислотно-щелочного равновесия.
Когда рвота пугает
Любой приступ рвоты - опыт весьма неприятный. Даже если с разрешением приступа человек испытывает облегчение, сама рвота воспринимается как событие экстраординарное, которого в норме быть не должно. Потрясение организма, бытовые и социальные неудобства, - всё это делает рвоту процессом иного порядка по сравнению с другими рефлекторными действиями, вроде кашля или чихания. Мы всегда остро реагируем на рвоту (не оставляем ее без внимания), и это правильно.
Однако в некоторых случаях рвота нас тревожит особенно сильно. Такова рвота желчью, рвота с кровью. Родителей беспокоят случаи рвоты у ребенка. Довольно часто наблюдается рвота при беременности, обращая на себя усиленное внимание.
Об этих случаях стоит сказать отдельно:
Что делать при рвоте

Поскольку приступ рвоты может быть у каждого, полезно знать, как можно предотвратить рвоту, что делать во время и сразу после приступа и в каких случаях обязательно надо обращаться к врачу.
Предвестником рвоты является тошнота. Если вас тошнит, попробуйте открыть окно (увеличить приток кислорода), выпить немного подслащенной жидкости (это успокоит желудок), принять сидячее или лежачее положение (физическая активность усиливает тошноту и рвоту). Можно рассосать таблетку валидола. Если вас укачивает в дороге, возьмите с собой и рассасывайте в пути леденцы. Это поможет предотвратить рвоту.
Что делать во время приступа рвоты
Во время приступа важно исключить попадание рвотных масс в дыхательные пути. Больной во время рвоты ни в коем случае не должен лежать на спине. Не оставляйте без присмотра маленьких детей, если у них может быть рвота. Пожилому или ослабленному человеку необходимо помочь повернуться на бок, головой к краю кровати, поставить перед ним таз.
Что делать после приступа рвоты
После приступа надо промыть рот холодной водой. Если больной сам этого сделать не может, надо смочить кусок марли в содовом растворе и протереть ему рот.
Сразу после приступа можно выпить лишь несколько глотков воды, и то, если в рвотных массах не было крови. Попить как следует можно лишь через 2 часа, а есть – лишь через 6-8 часов после приступа. Пища должна быть диетической, щадящей; лучше всего – каша на воде, рис, нежирный суп.
При повторяющихся приступах рвоты возможно обезвоживание организма. Поэтому необходимо пить специальный раствор, восстанавливающий водно-электролитный и кислотно-щелочной баланс.
Оставьте телефон –
и мы Вам перезвоним
Когда при рвоте необходимо обратиться к врачу?
Рвота – во многих случаях признак того, что организм испытывает серьезные проблемы и нуждается в очищении, а значит, скорее всего, и в лечении. Если болезнь сопровождается рвотой, это обычно свидетельствует о том, что болезнь протекает достаточно тяжело.
Если приступ рвоты был разовым и есть основания считать, что он вызван перееданием, укачиванием, алкогольным отравлением или стрессом, прямой необходимости обращаться к врачу нет. Во всех остальных случаях консультация врача необходима. Особенно, если приступы повторяются на протяжении двух дней и более, а также при наличии сахарного диабета или других хронических заболеваний.
Иногда при рвоте требуется неотложная помощь. Надо вызывать «скорую», если:
- рвота сопровождается постоянной или сильной болью в животе;
- наблюдаются неоднократные приступы рвоты после травмы головы;
- вместе с рвотой наблюдается обезвоживание, сухость во рту, учащение мочеиспускания;
- при ухудшении умственной и функциональной активности у пожилых людей;
- в рвотных массах присутствует кровь (например, примеси в виде «кофейной гущи»).
К какому врачу обращаться при рвоте?
С жалобами на тошноту и рвоту обращаются, как правило, к гастроэнтерологу или врачу общей практики (терапевту, семейному врачу или педиатру). В случае тошноты и рвоты при беременности надо обращаться к гинекологу.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Температура
Высокая температура – типичный симптом при многих заболеваниях. Именно ориентируясь на температуру, мы часто определяем, болен человек или нет. Но это не совсем правильно, ведь температура – это лишь проявление болезни, а не сама болезнь. Поэтому сбить температуру – не значит выздороветь. Необходимо не только бороться с высокой температурой, но определить, какое заболевание ее вызвало, и лечить именно его. А для этого необходимо обратиться к врачу.
Признаки высокой температуры

- , навалившейся вдруг усталости, общее болезненное состояние;
- озноб (легкий озноб при слегка повышенной температуре и сильный – при высокой);
- сухость кожи и губ; , ломота в теле;
- потеря аппетита;
- потливость («бросает в пот»); .
Если Вы испытываете какие-то из этих симптомов, нелишне будет поставить себе градусник
Что считать высокой температурой?
Нормальной температурой обычно считается температура 36,6°C. Но на самом деле нормальной является температура в довольно широком диапазоне.
В течение дня температура тела довольно сильно колеблется. Наиболее низкая температура наблюдается утром, сразу после пробуждения; максимальная – вечером, на исходе дня. Разница может составлять где-то 0,5°C. Физическая нагрузка, стресс, обыкновенный прием пищи, употребление алкоголя, пребывание в бане или на пляже способны поднять температуру. У женщин температурные колебания также связаны с овуляцией. За несколько дней перед овуляцией температура снижается, а при наступлении овуляции – увеличивается.
Вызывает беспокойство или температура, поднявшаяся выше 38°C, или температура до 38°C, сохраняющаяся в течение долгого времени (субфебрильная температура).
Когда повышение температуры опасно?
Высокая температура тела – несомненный признак того, что в организме развивается какой-либо патологический процесс, как правило, воспалительного характера. Чем выше температура, чем быстрее она поднимается или дольше держится, тем серьёзней может быть вызвавшая её проблема. Именно поэтому высокая температура пугает.
Между тем, само по себе повышение температуры в большинстве случаев – защитная реакция на проникновение инфекции. При высокой температуре активность болезнетворных микроорганизмов снижается, а защитные силы организма, наоборот, интенсифицируются: ускоряется обмен веществ, циркуляция крови, быстрее выделяются антитела. Но это повышает нагрузку на многие органы и системы: сердечно-сосудистую, дыхательную. Высокая температура угнетает нервную систему, приводит к обезвоживанию. Возможно возникновения нарушений кровообращения во внутренних органах (за счет увеличения вязкости и свертывания крови). Поэтому высокая температура, которая долго держится, может представлять опасность сама по себе. Также опасной является сверхвысокая температура (выше 41°C).
Надо ли сбивать температуру или нет?
Спешить сбивать температуру не стоит. Прежде всего, больного должен осмотреть врач. Следует придерживаться рекомендаций врача: если он посоветует сбить температуру, то надо сбивать. Врач принимает решения на основании общей картины заболевания и оценки состояния больного, то есть рекомендации всегда индивидуальны.
Однако если больной тяжело переносит температуру, а температура высокая (39°C или выше), то ему можно дать жаропонижающий препарат, строго соблюдая инструкции, указанные на упаковке. При этом необходимо понимать, что Вы боретесь с симптомом, а не болезнью.
Правильный курс лечения предполагает установление причины высокой температуры и проведение комплекса мероприятий, направленных на лечение заболевания, которое вызвало ее повышение.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
аппендицит – также может протекать без боли;
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
Высокая температура у ребенка

Ребёнок не скажет, что у него высокая температура. Даже уже сравнительно большие дети, включая учащихся в начальной школе, как правило, не могут правильно оценить своё самочувствие. Поэтому родителям необходимо внимательно следить за состоянием ребёнка. Заподозрить повышение температуры можно по следующим признакам:
Измерять температуру тела в подмышечной или паховой впадине можно ртутным термометром (он наиболее точно показывает температуру), ректально – только электронным. Ректально можно измерять температуру только у маленького ребенка (до 4-5 месяцев), более старшие дети противятся процедуре, так как она неприятна. Для ректального измерения температуры наконечник термометра смазывается детским кремом, ножки ребенка поднимаются, как при подмывании. Наконечник термометра вводится в прямую кишку на глубину 2-х см.
Не следует забывать, что у детей до года нормальной температурой считается температура до 37,5°C , и даже до 3-х лет такая температура не всегда означает, что ребенок болен. Нельзя мерить температуру, когда ребенок сильно беспокоится, плачет, или он сильно укутан – температура в этих случаях будет ожидаемо выше. Повысить температуру тела могут также горячая ванна или слишком высокая температура в комнате.
У маленьких детей температура может подниматься вплоть до 38,3°C по причинам, не связанным с заболеваниями, таким как:
- перегрев (вследствие чрезмерного укутывания, нахождения под прямыми солнечными лучами или нарушения питьевого режима), особенно в возрасте до 3-х месяцев;
- крик; (если ребенок тужится, температура может вырасти); (одна из наиболее частых причин).
Если не похоже, что температура вызвана одной из этих причин, она держится и не спадает или, тем более, растет, необходимо срочно обратиться к врачу. При температуре выше 38°C надо обратиться к врачу в любом случае.
Что делать при повышенной температуре
Пока температура поднимается, больного бьёт озноб, ему холодно. Хочется одеться максимально тепло, укутаться в одеяло, и это естественно. Но как только температура поднялась, и больному стало жарко, следует позаботиться, чтобы не было избыточного перегрева: надо переодеться (или переодеть болеющего ребёнка) в лёгкую хлопчатобумажную одежду. Укрыться можно простынёй.
Рекомендуется постельный режим, но если ребёнок, несмотря на температуру активен, его не надо загонять в постель силком, хотя стоит удерживать от чрезмерной активности, которая способна поднять температуру ещё больше.
Воздух в помещении, где находится больной, должен быть свежим и прохладным. Помещение необходимо проветривать, удаляя больного на время проветривания в другую комнату.
При высокой температуре необходимо больше пить. Пить можно понемногу, но постоянно. Отлично подходят фруктовые морсы, компоты, разбавленные соки, чай с лимоном, зеленый чай.
Не следует принимать душ или ванну. Можно обтираться водой комнатной температуры или уксусом (9%-й раствор уксуса разводят водой в соотношении 1:1). Маленьких детей обтирать уксусом не рекомендуется. Обтирания холодной водой или спиртом могут привести к усилению лихорадки.
Жаропонижающие средства надо принимать по назначению врача, строго соблюдая инструкции.
В некоторых случаях при высокой температуре следует вызвать скорую помощь:
Читайте также:
