Как не описаться ночью в кровать в 12
Энурез у детей — заболевание, при котором достаточно взрослый ребенок не может полностью контролировать мочеиспускание. Обычно это происходит ночью, во сне, в редких случаях — во время бодрствования. В чем причина энуреза и как его лечить? Давайте разберемся.
Если ребенок мочится во сне — это детский энурез?
Не обязательно. О заболевании можно говорить только с определенного возраста. Обычно такой границей считается возраст 4–5 лет. Если вашему малышу 2–3 года, и у него случается ночное недержание мочи, не накручивайте себя — говорить о лечении еще слишком рано.
Не ставьте знак равенства между энурезом (заболеванием) и ночным недержанием мочи у детей (симптомом). Как насморк может быть признаком десятков инфекций, аллергий и еще целого ряда болезненных состояний, так и причиной проблем с контролем мочеиспускания могут быть самые разные заболевания.
Для диагностики энуреза у детей врачи сначала исключают дефекты и травмы позвоночника и спинного мозга, а также другие заболевания, которые могут стать причиной мокрых ночей, такие как инфекции мочевыводящих путей, диабет. Недержание может быть и побочным эффектом от приема некоторых лекарственных препаратов или травяных сборов. Если у ребенка отмечаются симптомы энуреза, рекомендуется пройти обследование — возможно, причины проблемы сможет выявить уролог, психолог, невролог или другой специалист.
Ночной энурез у детей — распространенное явление?
Энурезом страдает 5–10 процентов детей в возрасте 5 лет. В 10 лет этот показатель снижается до 3–5 процентов. В 15 лет энурез отмечается только у 1 процента подростков.
Если у ребенка диагностировано недержание мочи с ранних лет, т. е. мокрые ночи не прекратились в возрасте, когда малыш уже должен научиться контролировать позывы в туалет, говорят о первичном энурезе. Также существует вторичный энурез — он возникает после длительного периода сухости, от полугода и более.
В чем причина недержания мочи у детей?
У детского энуреза нет одной единственной причины. Основными виновниками этой неприятности считаются следующие факторы.
Наследственность
Мама и папа малыша должны вспомнить свое детство и честно признаться друг другу, были ли у них симптомы энуреза. Вероятность недержания мочи у детей существенно повышается, если хотя бы у одного из родителей случались мокрые ночи в детстве. Если энурезом страдали оба родителя, им очень повезет, если их ребенку удастся избежать этого заболевания.
Аномалии мочеполовой системы
Существует ряд отклонений в функционировании мочеполовой системы, которые затрудняют мочеиспускание. Предположить наличие таких заболеваний можно, если моча при походах в туалет выделяется по каплям или тонкой струйкой. Эта проблема чаще встречается у мальчиков из-за сужения крайней плоти (фимоза). У девочек может наблюдаться стриктура (сужение) мочеиспускательного канала, но крайне редко.
Задержки развития нервной системы
Неверно считать, что в недержании у детей виновата лишь мочеполовая система. В конечном итоге главным органом контроля в этом процессе выступает нервная система — именно она будит человека ночью, рекомендуя встать и дойти до туалета. Если механизм не работает, возможно, проблема в незрелости нервной системы. Иногда это проявляется и другими симптомами, например, наблюдается синдром дефицита внимания и гиперактивности.
Психосоматика
Считается, что стрессовые ситуации и психические травмы могут привести к нарушениям работы коры головного мозга. Конфликты в семье, уход близких людей или, наоборот, появление новых лиц, слишком строгие нормы поведения и наказания за провинности, переезд в другой район или город с резкой сменой круга общения — эти и другие стрессовые факторы могут стать спусковым механизмом детского энуреза. Именно по этой причине строго запрещено ругать за мокрые ночи — такие методы «лечения» недержания обычно только усугубляют ситуацию.
2 размера ночных одноразовых трусиков-подгузников для мальчиков и девочек
Ночное нижнее белье DryNites ® — это впитывающие трусики для детей старше трех лет. Они разработаны специально для тех детей, у которых случается ночное недержание. Высокая степень впитывания трусиков соответствует возрасту, для которого они предназначены. С этой незаметной защитой хороший ночной сон гарантирован.
Что делать, если у ребенка ночной энурез?
Для начала обратитесь к врачу. Специалист сможет проанализировать симптомы, определить причины заболевания и дать рекомендации по лечению. Также он может подсказать, как научиться контролировать проблему.
Поддержите малыша
Детский энурез — это заболевание, и оно случается у многих мальчиков и девочек. Помните: ребенок неповинен в том, что иногда во сне у него не получается контролировать работу своего мочевого пузыря. Не ругайте и не наказывайте малыша за мокрую постель. Родительская поддержка сейчас важна как никогда, а стрессовые ситуации, наоборот, могут навредить.
Соблюдайте режим и правильный рацион
Ночное недержание мочи у детей можно контролировать, соблюдая несколько несложных правил. Этот метод не является лечением, но позволяет уменьшить количество мокрых ночей.
Ограничьте прием жидкости за 3 часа до сна.
Не давайте соленые, копченные, острые продукты и содержащие кофеин напитки.
Проконтролируйте, чтобы перед сном ребенок сходил в туалет.
Убедитесь, что температура воздуха в комнате не ниже 20 градусов.
Купите ребенку специальные трусики от ночного недержания
Используйте для сна одноразовые трусики DryNites ® . Они выпускаются в двух размерах — для детей 4–7 лет и 8–15 лет и имеют модели, учитывающие отличия в физиологии у мальчиков и девочек.
Храните трусики в детской комнате вместе с обычным бельем и пижамой, чтобы ребенок мог сам ими воспользоваться. Благодаря этому он будет чувствовать себя более уверенным и независимым.
Что будет, если не лечить детский энурез?
Многие дети просто «перерастают» энурез, и часто это происходит без какого-либо лечения. Мнение о том, что его не надо лечить, высказывают не только обычные люди, но даже некоторые профессионалы от медицины. Вместе с тем, сам по себе он проходит далеко не у всех и не всегда, а основная проблема этого заболевания вовсе не в мокрых простынях, а в травмах, которые он может нанести психике.
Уже в возрасте 6–7 лет малыш начинает понимать, что у него «стыдное» заболевание, и страдает от этого. А в 9–10 лет, когда начинаются детские лагеря, коллективные поездки на отдых, ночевки с друзьями, это может стать серьезной проблемой для социализации и причиной развития низкой самооценки.
Пока ваш ребенок совсем маленький, не стоит задаваться вопросом, как избавиться от энуреза. Однако если проблема сохраняется в 5–6 лет, лучше обратиться к специалисту, который поможет найти решение.
Энурез у подростков по ночам

Энурез – это непроизвольное мочеиспускание в дневное и ночное время. В норме ребёнок приобретает контроль над своим мочеиспусканием в 4 года. По данным медицинской статистики от 2 до 30% детей имеют эту патологию. К подростковому возрасту недержание мочи остаётся у 4% детей, от 14 до 18 лет примерно 1% юношей и девушек страдает от недержания мочи. В большинстве случаев это ночной энурез. Проблема может остаться и после периода взросления, принося зрелому человеку моральные страдания.
Энурез появляется избирательно, чаще от него страдают мальчики из-за повышенной склонности головного мозга к перевозбуждению. В подростковом возрасте, в период становления личности, недержание мочи оказывает негативное влияние на психику детей. Они переживают, замыкаются в себе, избегают посещения спортивных лагерей и домов отдыха, не в состоянии совершать длительные поездки.
Если подросток, страдающий от недержания мочи, живет в социальном учреждении (в интернате), у него возникают конфликты со сверстниками, может развиться депрессия, стремление убежать оттуда. В семье, где родители к такой проблеме относятся негативно, наказывают подростков, нарушаются детско-родительские отношения, растёт негативизм.
Формы и причины энуреза у подростков

Различают первичный и вторичный энурез. Первичная форма недержания мочи развивается чаще всего по семейному сценарию, когда родственники подростка по прямой линии страдали от этой патологии. Наследуются особенности сна, тип реагирования ЦНС на психологическую нагрузку, продуцирование антидиуретического гормона гипофиза. Сочетание 2-3 неблагоприятных факторов влияния приводит к тому, что с момента рождения ребёнок почти никогда не просыпается в сухой постели.
Вторичная форма образуется тогда, когда рефлекс контроля над мочеиспусканием в своё время был сформирован, но по каким-то причинам распался. Чаще всего негативными факторами оказываются заболевания мочеполовой системы, эндокринные нарушения (сахарный диабет).
Причины ночного недержания мочи у подростков:
Инфекции мочевыводящей системы, когда страдают почки и мочевой пузырь (цистит, пиелонефрит, пиелит, нефрит).
Врождённое отсутствие условного рефлекса управления мочеиспусканием.
Генетическая предрасположенность, унаследованная от родственников по прямой линии.
Травмы поясничного отдела позвоночника, органов малого таза.
Длительная стрессовая ситуация, кризис подросткового возраста.
Гормональная перестройка организма.
Психологический фактор значительно влияет на ночное недержание мочи. Это могут быть конфликты со сверстниками, педагогами и родителями, чрезмерная нагрузка в школе, переезд на новое место жительства, нарушения сна, особенности характера, неуверенность в себе.
Диагностика

Ребенок подросткового возраста не всегда в состоянии вынести свою проблему на всеобщее обозрение и решиться на посещение врача.
Его проблемами сначала занимается педиатр, который при необходимости направляет пациента к таким узким специалистам, как:
Для уточненной оценки состояния здоровья подростка назначают полное обследование:
Узи мочевого пузыря, почек;
Бактериальный посев мочи;
Рентген органов малого таза;
Оценка резервуарной функции мочевого пузыря.
По итогам диагностики врач определяет тактику лечения ночного энуреза.
Лечение

Существует большое количество способов, помогающих улучшить состояние здоровья подростка:
Режимные методы упорядочивания размеренного сна и питания.
Психотерапия не может быть единственным метолом лечения недержания мочи, хотя во многих случаях невротических форм патологии она очень эффективна.
Лекарственные средства назначают в зависимости от причины энуреза:
Ноотропные препараты (Семакс, Пирацетам, Глицин, Фенибут, Инстенон) для лечения невротической формы заболевания;
Антибиотики для лечения инфекций мочеполовой системы;
Транквилизаторы (Радедарм, Эуноктом) для стабилизации глубины сна, Мелипрамин, Сиднокарб, Амитриптилин при устойчивости к предыдущим препаратам;
Адиурекрин для затормаживания процесса мочеобразования.
В целях профилактики ночного энуреза в течение дня ограничивают потребляемую жидкость. За 7 часов до сна ограничивают употребление жидкой пищи и напитков, непосредственно перед сном подросток съедает подсолённый кусочек ржаного хлеба.
Физиотерапевтические процедуры включают в себя электрофорез, магнитотерапию, азотные, соляные, хвойные ванны, циркулярный душ, гальванизацию. Хорошие результаты получают при использовании лечебной физкультуры, укрепляющей мышцы таза и сфинктер мочевого пузыря, и курсов лечебного массажа.
Родным ребёнка рекомендуется создать в семье позитивную атмосферу, исключить психотравмирующие ситуации.
Другие методы лечения
Кроме того, можно выделить следующие направления в лечении энуреза:
Энурез и армия
Юноши с диагнозом «энурез» не служат в армии, они не могут проходить ни срочную службу, ни службу по контракту. Если стоит цель получить отсрочку от армии, нужно с раннего возраста фиксировать в медицинской карте ребёнка все случаи госпитализации и диспансерные мероприятия. В случае, когда по каким-то причинам служба в армии необходима, следует вылечить энурез окончательно.
Рекомендации для родителей подростка

Поддержка семьи очень важна для ребёнка, страдающего от недержания мочи. Родители могут многое сделать для облегчения психологического состояния подростка.
Как помочь подростку:
Нельзя унижать его, вешать обидные ярлыки;
Позитивный настрой членов семьи поможет стабилизировать состояние ребёнка;
Запрещается при подростке обсуждать его проблему;
При вторичном энурезе желательно проанализировать, не возникла ли у ребёнка психотравма, помочь разрешить ситуацию;
Перед сном желательно создать спокойную обстановку, не смотреть телевизор, не играть в компьютерные игры;
Желательно после 19.00 ограничить употребление жидкости, сочных овощей и фруктов;
Посещение туалета перед сном для мочеиспускания обязательно, можно попробовать будить ребёнка в течение ночи;
Постель ребёнка, страдающего энурезом, должна быть жёсткой.
Поскольку ночное недержание мочи имеет полиэтилогичную природу, то и способы воздействия на организм нужно сочетать и комбинировать. В этом случае под руководством врача удастся устранить патологическое мочеиспускание у подростка.

Образование: Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Наши авторы
Писался в постель до 13 лет. Ни что не помогало. Каждое утро подо мной мокрая простыня и я, пацан, пытаюсь её высушить. Как вспомню эти годы, так вздрогну. Почему родители ничего не делали? Памперсов тогда ещё не было. Ну, хоть заменители какие сделали бы. Всё только корили - "Такой большой, а писаешься!" Слава Богу, в 13 лет прошло само. Вот я даже запомнил, что именно в 13 лет почти сразу после дня рождения.
Родители, будьте внимательнее к своим детям.
С раннего детства до 7ми лет страдал как дневным так и ночным недержанием мочи, после 7ми лет только ночное. постоянные походы к невропатологу, постоянные процедуры, как препаратами так и физиотерапевтическое лечение, лфк электросон амплипульс4 иглоукалывание, постоянные простуды и прочие болячки, панический страх спать одному, без света и остаться в темноте, вплоть до припадков, помучились со мной не слабо полиневрозность давала о себе знать. Пить не давали, неоднократно будили по ночам, дело хочу сказать и предостеречь бесполезное и негативное, не высыпался если в 1ую смену учился. в районе 16ти лет начались сухие ночи, то день, то два, то три, то неделя, то месяц, какая благодать спать без клеенки, вы бы знали. Сейчас взрослый единственная проблема с детства осталась, терпеть долго не могу, в детстве по поднятию руки в школе вставал уходил в туалет, так как в младших классах запрет сами понимаете чем оканчивался, две минуты и все, а потом насмешки и всякое всякое унижение. Эх какая благодать что можно стало кого то в гости из сверстников пригласить. без разговоров и насмешек. Совета пожалуй не дам. не унижайте детей с подобным недугом, пожааалуйста.
Детское ночное недержание: как помочь ребенку
Почему ребенок писается ночью
Для начала, следует понять, в каком случае детское недержание становится проблемой или тревожным звоночком. В педиатрии возрастной нормой, когда ребенок не должен мочиться ночью в кровать, считается рубеж 4-6 лет. Но почему-то, родители так отчаянно стремятся отучить ребенка от лужи в кровати едва ли не в год-два. Чем это чревато?
Дело в том, что до 1,5 лет у малышей отсутствует система контроля мочевого пузыря и кишечника. Поэтому попытки приучить малыша в это время к горшку могут быть тщетны, либо сформируют у ребенка неправильный рефлекс. Когда звуки “пс-пс” и “плановые высаживания” станут сигналом не к опустошению мочевого пузыря, а к наполнению горшка. А позже, в 3, 4 или 5 лет. Происходит нарушение этой системы, и ребенок снова начинает писать ночью в кровать. У родителей это вызывает удивление, а иногда и негодование.
Поэтому, родители не должны совершать эту ошибку - соревноваться в развитии своего малыша среди сверстников, торопить физиологические события, которые должны протекать в естественном темпе. В частности - торопить “взаимоотношения” ребенка с горшком.
Основные причины детского недержания
Если ребенок 4-6 лет регулярно ходит в туалет днём, а вот ночью либо просыпается в луже, либо спит не просыпаясь мокрый, то стоит обратить внимание и помочь своему малышу в случае необходимости.
Ношение подгузников
Часто родители ленятся вставать ночью или им надоедает постоянная стирка и смена постельного белья у мокрого ребенка. Поэтому они не спешат снимать подгузники с ребенка, надеясь на то, что всё придёт само. Не придет. Подгузники мешают малышу познавать физические реакции своего тела, не дают вовремя установить логическую связь: я мокрый - мне дискомфортно.
Такая связь начинает формироваться у малыша после 1,5 лет и это можно заметить, обратив внимание на поведение ребенка. Ему становится некомфортно ходить в мокрых ползунках или трусиках и он всячески это демонстрирует, подает сигнал о том, что хочет сходить на горшок и отличает, что такое пописать и покакать. Вот почему важно отучать чадо от подгузников в этом возрасте.
Читайте о том, как правильно подобрать подгузник ЗДЕСЬ.
Заболевания почек и мочевого пузыря
Еще одна причина, из-за которой встречается детский энурез. Воспалительные процессы часто сопровождаются частым мочеиспусканием. Также появлению ночного недержания могут способствовать инфекции и бактерии, которые поражают мочеполовую систему. У девочек встречается такое заболевание, как цистит, из-за особенностей строения мочевыводящего канала (он шире, чем у мальчиков). Таким образом девочки испытывают дискомфорт и частые позывы к мочеиспусканию, которые могут даже не контролировать.
Почки - орган распределения “тепла” в организме и сам по себе “теплолюбивый орган”. Тогда, когда происходит переохлаждение организма или из-за воспалительного, инфекционного процесса нарушается их функция, у детей развивается энурез.
Патология нервной системы
Патологий, способных привести к проблемам с ночным мочеиспусканием, существует достаточно много. Это может быть и задержка развития центров мочеиспускания в головном мозге, и незрелость нервной системы в целом, и профундосомния - нарушение сна, при котором ребенок спит очень крепко и не может проснуться по “сигналу” нервной системы к мочеиспусканию.
В этом случае обязательно нужна консультация специалиста или врача, который назначит физиотерапию и подберет медикаментозное лечение.
Хронический стресс и психологическая травма
Распространенная причина появления детского энуреза.
Доступность современных гаджетов, доступность социальных сетей и не всегда правильного и полезного детского контента, стрессы у родителей, эмоциональная обстановка в семье и детском саду способны спровоцировать ночное недержание.
Психологический стресс, давление и жесткость воспитания приводят к тому, что ребенок устает точно так же, как и любой взрослый. Дети одинаково испытывают перепады настроения, равно как и взрослые, испытывают гнев, апатию, радость, тоску. Принимайте ребенка, как равного себе.
Хронические заболевания
Тяжелые заболевания, такие как диабет или эпилепсия, могут приводить в энурезу. В первом случае из-за чрезмерного употребления воды. Это можно заметить в поведении ребенка и пройти необходимые исследования. Во втором случае, мочеиспускание может проходить во время ночных судорог, о которых ребенок может и не вспомнить на утро.
Как отучить ребенка писать в кровать
Для начала, понять, есть ли серьезные поводы для беспокойства и в любом случае, обратиться к специалисту. Важно не устанавливать диагнозы и лечение “на глаз”, а выявить причину. От этого зависит успех лечения. Для этого потребуются исследования, анализы и тесты.
Чаще энурез имеет нервно-психологические корни. Самое простое, что могут сделать родители в этом случае, это понять своего ребенка и обратить внимание на обстановку внутри семьи. Возможно ночное мочеиспускание - это попытка ребенка обратить внимание на себя. Такое явление встречается у гиперактивных детей или детей с синдромом дефицита внимания.
Очень важна поддержка со стороны родителей в плане внушений, открытых разговоров и психологической помощи своему малышу, в каком бы возрасте он не был.
Как перестать мочиться в постель
wikiHow работает по принципу вики, а это значит, что многие наши статьи написаны несколькими авторами. При создании этой статьи над ее редактированием и улучшением работали, в том числе анонимно, 54 человек(а).
Количество источников, использованных в этой статье: 12. Вы найдете их список внизу страницы.

Не впадайте в панику. Около 15% детей все еще продолжают мочиться в постель по достижении пятилетнего возраста. [1] X Надежный источник Cleveland Clinic Перейти к источнику Хотя с возрастом их число уменьшается, нет ничего страшного в том, если ребенок продолжает мочиться в постель вплоть до семи лет. [2] X Надежный источник Mayo Clinic Перейти к источнику Примерно до этого возраста у детей продолжают развиваться мочевой пузырь и контроль над ним.

- По утрам, снаряжая ребенка в школу, давайте ему с собой бутылку воды, чтобы снизить потребление жидкости во второй половине дня и вечером. [5] X Надежный источник Cleveland Clinic Перейти к источнику

Не давайте ребенку напитки, содержащие кофеин. Они могут провоцировать мочеиспускание, поскольку кофеин обладает мочегонным действием. [6] X Источник информации Вообще не следует давать ребенку напитки с кофеином, тем более, если вы стараетесь избавить его от ночного недержания мочи. [7] X Надежный источник Mayo Clinic Перейти к источнику

Ограничьте употребление продуктов, раздражающих мочевой пузырь. Помимо кофеина, следует исключить из вечернего рациона ребенка продукты, раздражающие мочевой пузырь, то есть способствующие мочеиспусканию. К ним относятся цитрусовые соки, пищевые красители (особенно входящие в состав красных соков), различные заменители сахара, искусственные ароматизаторы и усилители вкуса. [8] X Надежный источник Cleveland Clinic Перейти к источнику

Приучите ребенка регулярно посещать уборную. Во второй половине дня и вечером следует пользоваться уборной примерно раз в два часа. [9] X Надежный источник Mayo Clinic Перейти к источнику Это поможет разгрузить мочевой пузырь перед сном.

Перед самым сном используйте метод “двойного опорожнения”. Многие дети посещают уборную в начале приготовлений ко сну, перед тем как надеть пижаму, почистить зубы и так далее. Метод “двойного опорожнения” заключается в том, чтобы сходить в уборную перед этими приготовлениями, а затем еще раз после них, непосредственно перед тем, как лечь спать. [10] X Надежный источник Mayo Clinic Перейти к источнику

- Если вы обнаружили, что у ребенка запор, попробуйте на несколько дней посадить его на диету с высоким содержанием пищевых волокон. Если это не поможет, посетите педиатра. Существует множество верных способов помочь ребенку, страдающему запором.
- Вы можете вознаградить ребенка чем угодно: совместной игрой, новыми наклейками, любимым блюдом. Выберите то, что он любит больше всего.

При необходимости используйте энурезный будильник. Если вы будете будить ребенка, чтобы он еще раз сходил в уборную, это перебьет его сон, и он плохо выспится. [14] X Надежный источник Cleveland Clinic Перейти к источнику Не следует будить ребенка без особой необходимости. Вместо этого попробуйте использовать энурезный будильник. Это устройство пристегивается к пижаме или постельному белью и при обнаружении влаги немедленно подает сигнал; таким образом, ребенок проснется в нужный момент и сможет сходить в уборную. [15] X Надежный источник Cleveland Clinic Перейти к источнику
Синдром беспокойных ног - симптомы и лечение
Что такое синдром беспокойных ног? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Вячеславовича, кардиолога со стажем в 18 лет.
Над статьей доктора Александрова Павла Вячеславовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
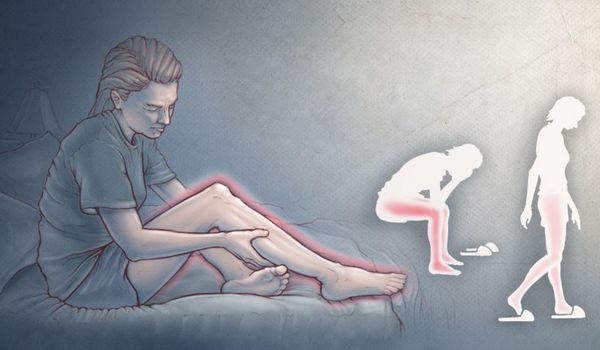
Данное расстройство также носит название "синдром Уиллиса — Экбома" или "синдром Витмака — Экбома" в честь авторов, изучавших его. Впервые основные признаки синдрома в медицинской практике в 1672 году описал выдающийся английский врач, анатом, невролог и физиолог Томас Уиллис. В 1861 году немецкий клиницист Теодор Витмак также описал симптоматику синдрома, дав ему название "Anxietas tibiarum" — "беспокойство ног" [4] .
Окончательно термин "синдром беспокойных ног" в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
По данным исследований, распространённость синдрома составляет 2,5-15 % [5] . Чаще он встречается у пациентов среднего и пожилого возраста, хотя он может возникнуть у людей в любом возрасте. Женщин он беспокоит чаще, чем мужчин [6] .
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
- дефицита витаминов группы B, а также магния, тиамина и железа (например при анемии );
- тяжёлой почечной недостаточности;
- поражения артерий и вен ног ( хронической венозной недостаточности и др.);
- сахарного диабета;
- амилоидозе;
- полиневропатии; ; ; ; ;
- поражения спинного мозга вследствие травм;
- заболеваний щитовидной железы ( гипотиреоза , тиреотоксикоза и др.); ;
- беременности [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома беспокойных ног
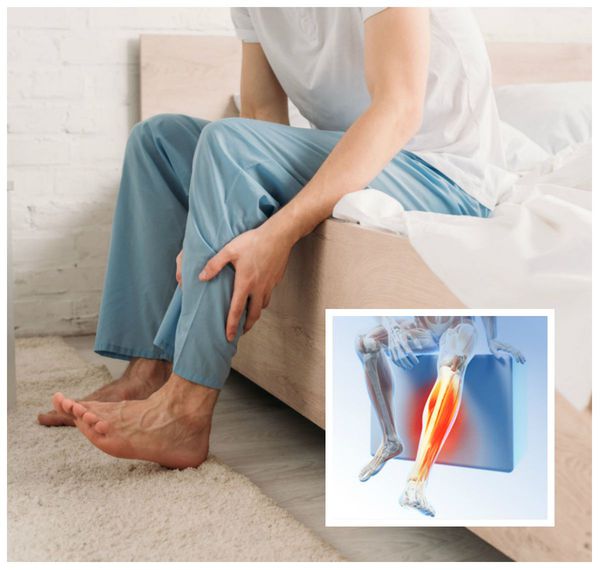
Расстройство проявляется целым рядом симптомов. Больные испытывают неприятные ощущения в ногах, такие как жжение, покалывание, онемение, "выкручивание". Они могут жаловаться на распирание или ощущение давления, "мурашки" или иное мучительное беспокойство. Ряд больных говорят о постоянном дискомфорте в ногах по типу боли ноющего характера, неприятной больше своей тягостностью, чем болезненностью.
Неприятные ощущения возникают в голенях, зачастую распространяясь выше: в бёдра, а иногда даже в туловище, промежность и руки. Симптомы, как правило, бывают симметричными, хотя встречались случаи ассиметричных или односторонних ощущений.
Обычно синдром даёт о себе знать вечером и ночью, когда человек отдыхает лёжа или сидя. Возникающие неприятные ощущения уменьшаются при движении, поэтому больные с целью снижения симптоматики производят разнообразные действия: ворочаются в постели, встают и ходят по комнате, сгибают и разгибают ноги, делают себе массаж, потирают конечности, приседают и т. д. При прекращении движений симптомы постепенно возвращаются.
Появление признаков синдрома беспокойных ног, как правило, носит циркадный характер, т. е. зависит от времени суток. Наибольшей выраженности они достигают с полуночи до 2-4 часов утра [3] . В случае тяжёлой формы данного расстройства симптомы могут проявляться круглосуточно [8] . Поэтому у больных также имеются нарушения сна , в частности инсомния ( бессонница ). Она характеризуется трудным засыпанием, тревогой и меньшим количеством часов сна, что является причиной дневной сонливости и утомляемости в течение дня. Бессонница значительно снижает работоспособность, способствует развитию депрессии и тревожного расстройства [6] .
У подавляющего большинства пациентов с синдромом беспокойных ног периодически наблюдаются непроизвольные ритмичные кратковременные подёргивания ногами [6] . Как правило, они возникают в первой и второй фазе медленного сна, поэтому сами больные и их близкие могут не замечать таких движений. Обычно этот симптом выявляется во время полисомнографии — специального исследования, которое проводится в лабораториях, изучающих сон.
Патогенез синдрома беспокойных ног
По данным исследований, у пациентов с синдромом беспокойных ног снижен запас железа в головном мозге и в спинномозговой жидкости [7] [8] . Нехватка этого элемента приводит к недостатку дофамина и миелина, а также снижению синтеза энергии в нейронах. Среди специалистов, изучающих данную проблему, превалирует мнение, что в основе этих изменений при синдроме беспокойных ног лежит нарушение передачи дофамина в центральной нервной системе. Однако к настоящему времени нет единого объяснения тем процессам, которые приводят к развитию первичного синдрома беспокойных ног.
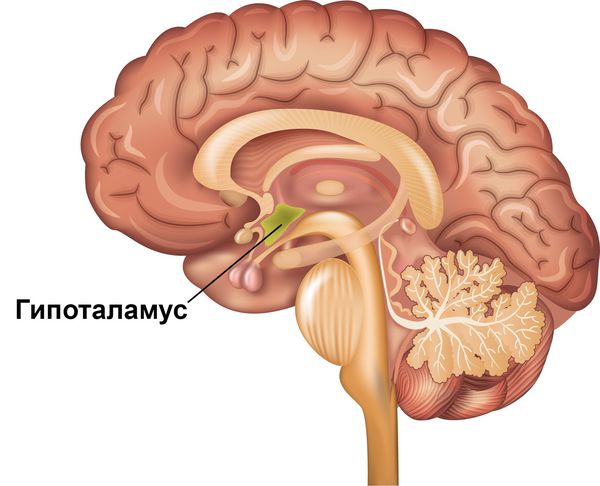
Чёткая зависимость симптомов расстройства от суточного цикла объясняется тем, что именно на вечернее время у пациентов приходятся наиболее низкие показатели дофамина и его метаболитов в цереброспинальной жидкости и межклеточном пространстве [8] [12] . Кроме того, чёткий циркадный ритм проявлений синдрома может отражать вовлечённость гипоталамуса. Этот отдел промежуточного мозга является эндокринным центром, который регулирует суточные циклы различных физиологических процессов в организме.
Наиболее значимым подтверждением теории о недостаточности дофаминергических систем как причине первичного синдрома беспокойных ног является высокая эффективность дофамина и его агонистов при лечении расстройства.
Классификация и стадии развития синдрома беспокойных ног
В зависимости от клинической картины расстройства выделяют три степени тяжести синдрома:
- лёгкая степень — неприятные ощущения в ногах беспокоят эпизодически, существенных нарушений сна не наблюдается, качество жизни пациента практически не страдает;
- умеренная степень — неприятные ощущения в ногах беспокоят меньше двух раз в неделю, сон и качество жизни вследствие этого умеренно нарушены;
- тяжёлая степень — неприятные ощущения в ногах беспокоят два раза в неделю и чаще, сон и качество жизни резко нарушены.
По своей длительности синдром может быть острым, подострым и хроническим. При острой форме расстройства симптомы беспокоят пациента не более двух недель, при подострой — не более трёх месяцев, при хронической — дольше трёх месяцев [13] . Однако в целом течение заболевания хроническое. Периоды ремиссии синдрома могут длиться как несколько дней, так и несколько лет [14] .
Первичный синдром, который возникает независимо от других состояний и заболеваний, обычно развивается в 30-40 лет, имеет длительные периоды стабильного течения без нарастания симптоматики. В случае возникновения расстройства в более позднем пожилом и старческом возрасте течение заболевания может быть более тяжёлым и устойчивым к лечению.
Осложнения синдрома беспокойных ног
В качестве осложнений синдрома можно рассматривать инсомнию (бессонницу) и вызванные ею изменения: беспокойство, стресс и другие нарушение психики и поведения. Из-за того что пациенту приходится постоянно просыпаться по ночам, в течение дня он становится сонным, раздражительным, эмоционально неустойчивым. В связи с нехваткой энергии он быстро утомляется, снижается его физическая и умственная работоспособность, возникают проблемы с концентрацией внимания. Всё это ухудшает качество жизни и сказывается на здоровье больного. В частности женщины с диагностированным синдромом беспокойных ног имеют повышенный риск развития клинической депрессии [9] . Как правило, после исчезновения признаков синдрома депрессия регрессирует [14] .
Диагностика синдрома беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений. Она проводится на основании жалоб пациента. При первичном осмотре какие-либо нарушения обычно не выявляются.
При постановке диагноза врачи ориентируются на диагностические критерии , разработанные Международной группой по исследованию синдрома беспокойных ног (IRLSSG) [10] . Согласно этим критериям, обновлённым в 2012 году, у пациента с данным синдромом должны присутствовать все пять признаков заболевания:
- Вынужденное движение ногами, как правило, сопровождается или вызывается дискомфортом и неприятными ощущениями в ногах.
- Неприятные ощущения в ногах и связанное с ними желание двигать конечностями возникают или усиливаются в период отдыха или неактивности в положении лежа или сидя.
- Потребность двигать ногами и неприятные ощущения полностью или частично устраняются движениями, такими как ходьба или потягивание (по меньшей мере, на время движения).
- Неприятные ощущения в ногах и п озывы к движению появляются или ухудшаются в вечернее или ночное время, но не в течение всего дня.
- Перечисленные выше симптомы не являются проявлением другого медицинского или поведенческого состояния.
Учитывая последний критерий, в ходе диагностического поиска важно отличить синдром беспокойных ног от других патологий:
- периферической полинейропатии;
- сосудистых заболеваний ( варикозной болезни вен, атеросклероза артерий нижних конечностей, эндартериита, тромбоза глубоких вен );
- отёков нижних конечностей;
- миалгии (мышечной боли);
- артрита и других заболеваний суставов;
- тревожного расстройства;
- позиционного дискомфорта;
- заболеваний щитовидной железы;
- крампи — внезапных болезненных непроизвольных сокращений мышц ног продолжительностью от нескольких секунд до нескольких минут;
- акатизии — патологической "неусидчивости" из-за дискомфортных ощущений, не связанных с положением тела или временем суток (часто является результатом приёма нейролептиков).
Для постановки диагноза также необходимо исследовать запасы железа в организме, оценить функцию почек, щитовидной железы, углеводный обмен. Для этих целей выполняется общий анализ крови. Также можно определить уровни ферритина, трансферрина, общей железосвязывающей способности сыворотки, фолиевой кислоты, витамина В 12 , глюкозы, гликированного гемоглобина, креатинина, мочевины, мочевой кислоты, альбумина, тиреотропного гормона и свободного тироксина [3] .
В некоторых случаях врач может назначить полисомнографию — исследование сна с использованием специализированных датчиков и программ. С его помощью получают расширенную картину показателей сна пациента, данные о его двигательной активности, в том числе и о количестве периодических движений конечностей.
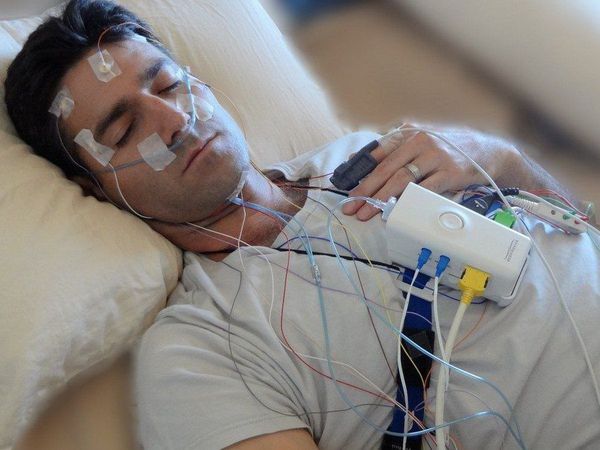
В случае подозрения на первичное поражение мышц или периферических нервов требуется проведение электромиографии (ЭМГ) и электронейромиографии (ЭНМГ).
IRLSSG также разработала специальный опросник, облегчающий лечащим врачам постановку клинического диагноза. Он состоит из десяти вопросов, при ответе на которые пациент должен выбрать один из предложенных вариантов.
Сумма баллов, полученных во время анкетирования, не только указывает на наличие или отсутствие синдрома беспокойных ног, но и определяет его степень тяжести:
- 0 баллов — синдром отсутствует;
- 1-10 баллов — синдром в лёгкой степени;
- 11-20 баллов — синдром в умеренной степени;
- 21-30 баллов — синдром в тяжёлой степени;
- 31-40 баллов — синдром в очень тяжёлой степени.
Лечение синдрома беспокойных ног
При выборе метода лечения пациентов с синдромом беспокойных ног нужно учитывать его причину возникновения (первичный или вторичный характер).
Проявления вторичного синдрома могут быть устранены только после излечения основного заболевания, которое привело к развитию расстройства, или восполнения выявленного дефицита. Например, при анемии должны использоваться препараты железа.
При лечении лёгких форм первичного синдрома может проводиться немедикаментозная терапия. Она включает умеренную физическую активность (с упором на ноги и расслабление), вечерние прогулки, массаж, растирание, грелки, тёплую ванну для ног. Пациентам рекомендуется избегать веществ, провоцирующих появление симптомов: никотин, кофеин и другие диуретики, а также алкоголь.

Медикаментозное лечение синдрома показано при тяжёлом течении расстройства, нарушении сна и неэффективности других методов лечения. Оно предполагает приём неэрготаминовых агонистов дофаминовых рецепторов. Они восполняют нехватку дофамина в центральной нервной системе.
Эффективными средствами при всех формах синдрома являются прамипексол и леводопа/бенсеразид . Они используются в качестве препаратов первой линии [8] . Лечение начинают с минимальных доз. С течением времени малые дозы прамипексола становятся недостаточно эффективными для купирования симптомов. В таких случаях возможно увеличение дозировок до достижения эффекта или временная смена лекарственного средства.
Если применение препаратов первой линии невозможно, рассматривают назначение препаратов второй линии: клоназепама , габапентина или прегабалина . В тяжёлых случаях возможно использование опиоидных анальгетиков и антиконвульсантов [14] .
Терапия проводится длительно (несколько лет). Иногда лечение требуется только во время ухудшения клинической картины. В некоторых случаях для поддержания периода ремиссии препараты применяются пожизненно [14] .
При лечении синдрома беспокойных ног во время беременности рекомендуется придерживаться методов немедикаментозной терапии, также возможен приём фолиевой кислоты и препаратов железа (при его дефиците). Медикаментозное лечение возможно только при тяжёлом течении болезни. В таких случаях назначают клоназепам или леводопу [14] .
Прогноз. Профилактика
Синдром беспокойных ног — это длительно текущее хроническое заболевание, однако с правильно подобранным лечением оно поддаётся контролю. Прогноз для жизни благоприятный. При этом неприятные ощущения в ногах могут рецидивировать, что требует повторных длительных курсов лечения.
С возрастом проявления синдрома могут постепенно ухудшаться, особенно при наличии сопутствующих заболеваний. Поэтому при данной патологии важна ранняя диагностика и лечение [15] .
Если симптомы расстройства слабы, не вызывают значительного дневного дискомфорта или не влияют на способность человека засыпать, то это состояние не нуждается в лечении.
Меры профилактики первичного синдрома не разработаны в силу его генетической природы. Профилактика вторичного синдрома заключается в лечении заболеваний, которые могут привести к его развитию.
Дефицит железа и витаминов группы В может возникать при нарушении всасывания этих веществ в кишечнике, после операций на желудке, при соблюдении строгих диет. В таких ситуациях будет полезен профилактический приём витаминов и препаратов железа.
Читайте также:
