Что будет если постоянно лежать на кровати и мало двигаться

Смерть, как любой физиологический процесс, имеет свои определенные стадии той или иной степени обратимости.
Жизнь человеческого организма подчинена определенным ритмам, все процессы в ней подчиняются определенным физиологическим законам. По этому неписанному кодексу мы рождаемся, живем и умираем. Смерть, как любой физиологический процесс, имеет свои определенные стадии той или иной степени обратимости. Но существует и определенная "точка возврата", после которой движение становится только односторонним. Терминальными (от лат. terminalis — конечный, последний) называются пограничные состояния между жизнью и смертью, когда постепенно и последовательно нарушаются и утрачиваются функции тех или иных органов и систем. Это один из возможных исходов различных заболеваний, травм, ранений и других патологических состояний. В нашей стране принята трехстепенная классификация терминальных состояний, предложенная академиком В.А.Неговским: предагония, агония и клиническая смерть. Именно в такой последовательности идет затухание жизни. С развитием реаниматологии, науки об оживлении организма, к терминальным стали относить состояние человека после успешно проведенного комплекса реанимационных мероприятий.
Предагония
Необязательный период неопределенной длительности. При остром состоянии — например, внезапной остановке сердца — вообще может отсутствовать. Характеризуется общей заторможенностью, спутанностью сознания или комой, систолическим артериальным давлением ниже критического уровня — 80-60 мм рт.ст., отсутствием пульса на периферических артериях (однако его еще возможно обнаружить на сонной или бедренной артерии). Дыхательные нарушения — прежде всего выраженная одышка, синюшность (цианоз) и бледность кожных покровов. Продолжительность этой стадии зависит от резервных возможностей организма. В самом начале предагонии возможно кратковременное возбуждение — организм рефлекторно пытается бороться за жизнь, однако на фоне неустраненной причины (болезни, травмы, ранения) эти попытки только ускоряют процесс умирания. Переход между предагонией и агонией всегда происходит через так называемую терминальную паузу. Это состояние может продолжаться до 4 минут. Наиболее характерные признаки — внезапная остановка дыхания после его учащения, расширение зрачков и отсутствие их реакции на свет, резкое угнетение сердечной деятельности (череда непрерывных импульсов на ЭКГ сменяется единичными всплесками активности). Единственное исключение — умирание в состоянии глубокого наркоза, в этом случае терминальная пауза отсутствует.
Агония
Агония начинается с вздоха или серии коротких вздохов, затем частота и амплитуда дыхательных движений нарастают — по мере отключения мозговых контролирующих центров их фукнции переходят к дублирующим, менее совершенным структурам мозга. Организм делает последнее усилие, мобилизирует все имеющиеся резервы, стараясь зацепиться за жизнь. Именно поэтому перед самой смертью восстанавливаются правильный сердечный ритм, восстанавливается кровоток и человек может даже придти в сознание, что неоднократно описывалось в художественной литературе и использовалось в кинематографе. Однако все эти попытки не имеют никакого энергетического подкрепления, организм сжигает остатки АТФ — универсального переносчика энергии и подчистую уничтожает клеточные запасы. Вес сжигаемых во время агонии веществ столь велик, что разницу удается уловить при взвешивании. Именно этими процессами и объясняется исчезновение тех самых нескольких десятков грамм, которые считаются "отлетающей" душой. Агония обычно кратковременна, заканчивается она прекращением сердечной, дыхательной и мозговой деятельности. Наступает клиническая смерть.
Клиническая смерть
Сколько книг написано о "жизни после смерти", о тех, кто побывал "там" и затем вернулся, чтобы поделиться своими впечатлениями или донести до людей обретенное им "высшее" знание. Споры вокруг этого не утихают и не утихнут, потому что доказать или опровергнуть это со стопроцентной уверенностью невозможно. Интерес к предпоследней стадии умирания человека вполне понятен. Тот, чье сердце еще пару минут назад не билось, в чьи легкие не поступал воздух, тот, кто фактически был уже мертвым, после вмешательства врачей возвращается к жизни. Воскрешение во все века считалось чудом. Тем не менее, как и любое чудо, оно имеет вполне материальную основу. Итак, клиническая смерть констатируется по трем признакам: полная остановка кровообращения, дыхания и прекращение активности головного мозга. Но все это пока что обратимо, в организме еще идут бескислородные обменные процессы. С этого момента счет идет на минуты и даже секунды. Чем быстрее будет проведен комплекс реанимационных мероприятий, тем больше шанс, что удастся вернуть к жизни не только человека, но и личность. Дело в том, что нейроны головного мозга, как наиболее высокоспециализированные клетки нашего организма, чрезвычайно чувствительны к недостатку кислорода — гипоксии. И они очень быстро погибают в таких условиях. Гибель клеток означает утерю определенных функций коры головного мозга, отвечающей за высшую нервную деятельность. Время жизни нейронов обычно колеблется от 2 до 5 минут, при низкой температуре окружающей среды может продлеваться даже до 12-15 минут (классический случай — утопление зимой). В определенный момент количество погибших клеток мозга становится критическим, и тогда возвращение полноценной личности становится невозможным, происходит так называемая "социальная смерть". Целесообразность реанимации таких пациентов является предметом ожесточенного спора не только медиков, но и общественных, и религиозных деятелей.
Что могут врачи
Вовремя начатый комплекс реанимационных мероприятий может восстановить сердечную и дыхательную деятельность, а затем возможно постепенное восстановление утраченных функций других органов и систем. Безусловно, успешность реанимации зависит от причины, приведшей к клинической смерти. В некоторых случаях, таких как массивная кровопотеря, эффективность реанимационных мероприятий близка к нулю. Если попытки врачей оказались тщетными или помощь не оказывалась, вслед за клинической смертью наступает истинная, или биологическая смерть. И этот процесс уже необратим.
Что будет с организмом, если провести каникулы на диване
В начале января россияне отдыхают больше недели. Многие проведут эти выходные пусть и не буквально на диване, но пассивно, доедая запасы праздничных блюд. Даже такой короткий период сидячего образа жизни может плохо сказаться на здоровье. Рассказываем, что происходит организмом, когда мы сильно ограничиваем физическую активность всего на одну или две недели.

Известно, что под влиянием малоподвижного образа жизни в организме происходят изменения, которые со временем могут привести к развитию сахарного диабета, болезней сердца и других патологий. Но как далеко они могут зайти при краткосрочном, остром «сворачивании» активности? Ученые провели несколько исследований, которые хотя бы частично могут объяснить это.
Что будет, если просто меньше двигаться
В 2018 году ученые из Ливерпульского университета опубликовали данные исследования, в котором они наблюдали за молодыми, здоровыми и активными людьми. На время эксперимента участников, которые ранее делали не менее 10000 шагов в день, попросили снизить активность примерно на 80%, до 1500 шагов. «Сидячее» время для каждого из них в результате увеличилось на 3 часа 30 минут в день.
В конце эксперимента исследователи обнаружили, что за две недели вынужденного «простоя» мышечная масса у молодых людей уменьшилась примерно на 300 грамм. Но более тревожным стало появление у них факторов риска развития сахарного диабета и болезней сердца. Ученые обнаружили, что у участников:
- Снизилась чувствительности тканей к инсулину. Это важнейший маркер диабета. В данном случае он демонстрирует, что кратковременное снижение активности – первый шаг к болезни.
- Увеличилось количество жира в организме, в том числе в печени. Показатели были небольшими, но, по определению ученых, значительными.
- Уровень «плохого холестерина» (липопротеинов низкой плотности) в крови вырос в среднем на 0,3 миллимоль на литр (примерно 10% от нормы). Этот показатель – маркер риска развития болезней сердечно-сосудистой системы.
- Снизилась кардиореспираторная выносливость, то есть сердце и легкие стали хуже доставлять кислород к мышцам.
После восстановления прежней активности, все показатели вернулись к норме. Но авторы исследования отметили, что этот процесс занял более двух недель.
Что будет, если мало двигаться и много есть
В исследовании, которое описано выше, участники ели примерно столько же, сколько и до эксперимента. Но другие научные работы рассказывают о том, что будет, если «усложнить задание».
В 2015 году датские ученые из Центра воспаления и метаболизма Копенгагенского университета решили посмотреть, как отреагирует организм молодых здоровых людей, если не только ограничить их подвижность, но и перекармливать. Участниками исследования давали пищу, которая содержала на 50% больше калорий, чем их обычный рацион.
К концу эксперимента у всех участников исследования увеличились вес (примерно на 1,6 килограмм) и количество внутреннего жира (с 29 до 43 кубических сантиметров). Изменения в уровне гормонов лептина и адипонектина указывали на начальные изменения в обмене веществ, которые связаны с ожирением.
Чувствительность тканей участников эксперимента к инсулину снизилась в среднем на 44%. При ограничении активности без перекармливания этот показатель составил 17%, как показало исследование, которое ранее провела та же группа ученых. То есть, добавление перекармливания к неподвижности сильно сказывается на риске диабета.
Через две недели после окончания исследования, когда его бывшие участники снова стали выбирать себе пищу и режим активности самостоятельно, чувствительность тканей к инсулину снова нормализовалась. Но количество внутреннего жира оставалось увеличенным. В своих выводах ученые подчеркнули, что начальные изменения, которые приводят к диабету, могут быть прямым следствием снижения активности и переедания.
В этом исследовании все патологические изменения у участников появились не раньше, чем через 3 дня. Вероятно, можно сказать, что у здорового человека есть запас прочности, который позволяет ему «безнаказанно» полностью расслабиться и поесть больше обычного во время праздника и даже на следующий день. Но после этого лучше снова привести себя в тонус.
Что будет, если мало двигаться и много есть, но делать зарядку
Другое исследование показывает, что вред от неподвижности и переедания можно в значительной мере компенсировать упражнениями. Его провели ученые из британского Университета Бата.
В эксперименте 26 человек в возрасте от 18 до 32 лет также переедали и меньше двигались. Участников разделили на две группы: половина из них ежедневно занималась по 45 минут на беговой дорожке, а вторая половина не делала упражнений. При этом люди из первой группы получали «дополнительный паек», который покрывал энергетические траты от занятий.
За участниками наблюдали одну неделю. Переедание не прошло даром ни для кого из них, но в группе выполнявших упражнения в конце эксперимента показатели были лучше. Ее участники набрали меньше веса, у них не так сильно увеличилась окружность талии, меньше «подскочило» систолическое артериальное давление.
Важно, что у полностью пассивных людей всего за неделю в два раза увеличилась концентрация инсулина при тесте толерантности к глюкозе (это тоже маркер риска диабета). У участников, которые занимались на беговой дорожке, этот показатель не изменился. Упражнения предупреждают начальные патологические изменения, которые могут приводить к ожирению, диабету и болезням сердца.
Что будет, если мало двигаться в пожилом возрасте
Потеря мышечной массы (саркопения) – одна из важнейших проблем, связанных со старением. Группа британских ученых узнала, что происходит с мышцами здоровых пожилых людей при кратковременном ограничении активности.
Участники исследования – их средний возраст был 72 года – снизили физическую активность на 76% на две недели. Когда эксперимент завершился, ученые обнаружили, что мышечная масса ног исследуемых уменьшилась почти на 4%, а синтез новых мышечных волокон сократился на 26%. Ученые подчеркнули, что у пожилых людей восстановление мышц происходит гораздо медленнее, чем у молодых, даже при тяжелых силовых упражнениях. Поэтому даже короткие перерывы в активности опасны для людей в возрасте.
Кроме этого, у участников исследования через две недели ученые обнаружили снижение чувствительности тканей к инсулину и повышение уровня инсулина – маркеры увеличения риска диабета и сердечно-сосудистых болезней.
Существуют факторы, которые делают кратковременное ограничение активности еще более опасным. Канадские ученые проверили, как реагирует на физическую пассивность организм пожилых людей, у которых есть лишний вес и предиабет. При предиабете уровень сахара в крови периодически повышается, но клиническая картина сахарного диабета отсутствует.
Через две недели «сидячей жизни» у всех участников исследования сильно снизился синтез мышечных волокон. У них увеличились уровни сахара и инсулина в крови, которые были немного повышены и до эксперимента. За две недели восстановления после эксперимента эти показатели так и не вернулись к прежнему уровню.
Просто нужно двигаться
Кратковременные периоды «сидячей» жизни – не редкость. Изменения, которым мы можем не придавать значения, могут оказывать существенный негативный эффект на здоровье. Увеличение веса и количества внутреннего жира, появление маркеров риска диабета и болезней сердца, снижение мышечной массы могут стать очевидными уже через неделю. Но восстановление организма после коротких «провалов» в активности не всегда проходит быстро и гладко.
Ученые считают, что врачи и специалисты в области здравоохранения должны уделять больше внимания вреду кратковременных периодов снижения физической активности. По их мнению, эта информация должна быть включена в пропаганду здорового образа жизни, людей необходимо стимулировать двигаться любым способом.
Согласно текущим рекомендациям Всемирной организации здравоохранения, для поддержания здоровья взрослые люди должны посвящать 150 минут в неделю аэробным упражнениям средней интенсивности или 75 минут - интенсивным упражнениям. Но для тех, кто по каким-либо причинам не делает этого, существует альтернатива. Любое движение в течение дня «идет в зачет». Это может быть десятиминутная прогулка во время перерыва на работе, вставание из-за стола и разминка каждый час, использование лестницы вместо лифта, ограничение использования автомобиля и так далее. Такая концепция получает все большее признание, в 2018 году она появилась в американских рекомендациях по физической активности.
Постельный режим: последствия для здоровья

Тело человека устроено так, чтобы функционировать в вертикальном положении примерно 16 часов в сутки. В остальные 8 часов предполагается сон в лежачем положении. Сон больше 8 и меньше 7 часов плохо сказывается на когнитивных функциях человека (память, мышление, способность концентрироваться на задаче и др.), негативно влияет на его физиологию и психику.
В то же время в жизни случаются ситуации, когда человеку прописывают «постельный режим», то есть требуют от него, чтобы он безвылазно находился в кровати. Иногда это оправдано, но если увлечься этим процессом, то есть риск получить серьезные проблемы со здоровьем.
MedAboutMe выяснял, чем чреват излишне долгий постельный режим.
Постельный режим в истории человечества

Сутками не вылезать из постели в случае болезни предписывалось еще лекарями времен Гиппократа. Но сам Гиппократ уже говорил о вреде приковывания пациентов к постели, указывая на риск атрофии мышц, снижения плотности костной ткани и зубов.
До XIX века позволить себе постельный режим могли только очень обеспеченные люди. Для большинства же населения такой режим означал нищету и страх больше никогда не подняться. Со временем населения в среднем стало жить лучше, и к середине прошлого века идея о постельном режиме как средстве восстановления сил была очень популярна. Так, постельный режим после инфаркта миокарда составлял 4 недели, после операции по удалению грыжи – 3 недели и после родов – 2 недели.
Но уже тогда врачи начали сомневаться в ценности постельного режима как средства терапии. Весомые аргументы в пользу отказа от него были получены в ходе Второй мировой войны. Врачи заметили, что солдаты, которые не имели возможность долго лежать в госпитале (из-за дефицита коек, например), быстрее восстанавливались после перенесенных травм и инфекций. Тогда же начали поступать первые результаты исследований физиологии человека при подготовке к полетам в космос, которые подтвердили, что длительная неподвижность вредна для здоровья.
И несмотря на это, идея постельного режима владеет умами граждан. Ученые из Swansea University и Cardiff University в своей работе Effects of bedrest, посвященной влиянию постельного режима на здоровье человека, указывают, что пожилые пациенты, заболев, до 71-83% времени могут находиться в постели. Это даже приводит к «зависимости от постельного режима» или «пижамному параличу», когда человек старается как можно меньше находиться в вертикальном положении, поднявшись, стремится быстрее снова лечь и даже иногда вовсе отказывается вставать, ссылаясь на болезнь.
Как постельный режим влияет на разные системы органов?

Изменения сердца: объем крови, давление, атрофия
Когда тело находится в вертикальном положении, лимфа и кровь подвергаются действию силы тяжести. Поэтому вены и лимфатические сосуды имеют клапаны для предотвращения нисходящего потока крови и лимфы. И все равно 75% общего объема крови в норме находится ниже уровня сердца. При постельном режиме примерно литр жидкостей перемещается в область груди. Это повышает венозный возврат (объем крови, идущий к сердцу по полым венам) и приводит к росту внутрисердечного давления.
Растяжение правого предсердия сердца вызывает выброс предсердного натрийуретического пептида (ПНП) – гормона, который повышает диурез (выведение жидкости из организма) и уменьшает объем крови. Но одновременно из-за сдвига крови уменьшается уровень антидиуретического гормона (АДГ), что тоже приводит к усилению диуреза. И сам постельный режим способствует выведению натрия, за которым следует вода. В итоге человек теряет воду, у него уменьшается объем крови – развивается обезвоживание и ортостатическая гипотензия (она же – постуральная гипотензия) – резкое падение давление при попытке встать.
Постуральная гипотензия развивается уже через 20 часов постельного режима. Известны случаи, когда пожилой человек попадает на больничную койку с переломом шейки бедра, а потом начинает вставать – и из-за постуральной гипотензии падает снова, получая повторный перелом. Падение давления может привести к обморокам и головокружениям, что может вызвать у человека страх перед попыткой встать и даже паническую атаку.
Пока человек лежит, на фоне общего снижения объема крови и ухудшения венозного возврата уменьшается диастолический объем крови и ударный объем. Организм, чтобы это компенсировать, увеличивает частоту сердечных сокращений (ЧСС). 4 недели постельного режима повышают ЧСС в состоянии покоя на 10 ударов в минуту. У пациентов, которые вышли из постельного режима и начали тренироваться, ЧСС во время занятий на 40 ударов в минуту выше нормы.
Мышцы сердца, как и другие мышцы, во время постельного режима следуют принципу «используй или потеряй» и начинают атрофироваться. За 6 недель постельного режима масса левого желудочка уменьшается на 8%, а толщина его стенки – на 4%.
При постельном режиме повышается уровень С-реактивного белка и цистатина С, которые связаны с атеросклерозом, ишемической болезнью сердца и другими патологиями.
7 признаков, что вы недостаточно двигаетесь

По данным специалистов International Journal of Behavioral Nutrition and Physical Activity, каждый четвертый взрослый человек ведет малоподвижный образ жизни. Это значит, что большую часть дня он проводит сидя или лежа.
Это опасно не только для его фигуры. «Такое поведение существенно увеличивает вероятность развития ожирения, сердечно-сосудистых заболеваний и метаболического синдрома, повышается риск преждевременной смерти от всех причин», — рассказывает доцент кафедры кинезиологии и интегративного оздоровления Point Loma Nazarene University — Джессика Мэттьюз.
Сколько это — сидеть долго?
Специалисты рассказывают, что негативные эффекты сидячего образа жизни проявляются даже спустя короткое время сидения. Например, в одном исследовании, результаты которого были опубликованы специалистами University of Liverpool, выяснилось, что всего две недели бездействия у молодых, здоровых людей приводит к значительным последствиям для здоровья, включая снижение объема мышечной массы и развитие неблагоприятных метаболических изменений.
Доцент Джессика Мэттьюз рекомендует сократить количество времени сидения 60 минутами за один раз. «В конце каждого часа сидения стремитесь к 3-6 минутам физической активности, — советует фитнес-тренер, консультант по хорошему здоровью Джо Холдер. — Установите будильник и после его звонка встаньте, немного прогуляйтесь».
А большую часть времени дня постарайтесь посвятить активности.
Признаки того, что вы недостаточно двигаетесь

Если вы все еще не уверены, можно ли ваш образ жизни назвать здоровым, проверьте себя: нет ли у вас признаков того, что вы мало двигаетесь?
1. В вашей жизни практически нет спорта
Специалисты Всемирной Организации Здравоохранения рекомендуют взрослым людям посвящать кардио-нагрузкам средней интенсивности 150-300 минут в неделю или кардио-нагрузке высокой интенсивности 75-150 минут плюс два дня силовых нагрузок в неделю.
Если вы не посвящаете спорту указанное специалистами время, вероятнее всего, вы мало двигаетесь.
2. Большую часть дня вы проводите сидя
Доктор медицинских наук, кардиолог Сюзанна Стейнбаум рекомендует воспользоваться другой стратегией: «Подсчитайте количество времени, которое вы спите, а затем вычтите это число из 24 часов. То, что вы получите — время, которое вы должны жить, двигаться, быть активным. Если больше 50% этого времени вы проводите сидя или лежа, важно найти способы это изменить».
Михаил Никитюк, реабилитолог с 15 летним стажем, руководитель студии восстановления и функционального развития Точка Движения
В современном мире людям все меньше нужно двигаться для того, чтобы выполнять свою работу. Многие работают из дома, что приводит к уменьшению физической активности. Из-за развития гиподинамии (обязательная спутница малоподвижных профессий - офисных работников, бухгалтеров, музыкантов, косметологов, менеджеров и всех тех, кто долгое время проводит за компьютером) могут возникать проблемы в разных областях тела.
Самые частые проблемы, с которыми сталкиваются наши клиенты — боли в пояснице, межлопаточной области, шее, коленях, кистях.
Первое, что приходит в голову человеку в таком случае — пойти к врачу, который назначит уколы и таблетки, или же обратиться к массажисту/остеопату/мануальщику.
Но важно понимать, что бОльшую часть проблем можно решить с помощью правильно подобранных физических упражнений.
Ежедневно к нам обращаются клиенты, которые до нас испробовали множество пассивных методов восстановления. Эти методы давали непродолжительный эффект.
Мы объясняем, что из-за неправильной работы мышц, возникает спазм, нарушение питания и дискомфорт в этом регионе. А индивидуально составленный план физических упражнений (который может быть дополнен массажем) способствует устранению этого дискомфорта, восстанавливает нормальный тонус мышц.
Из-за высокой занятости не всем удается сходить на занятие в нашу студию для индивидуальных занятий, поэтому мы перенесли весь наш многолетний опыт в онлайн сервис POINT. С уверенностью можем сказать, что для улучшения Вашего самочувствия потребуется 20-30 минут в день упражнений. Главное на входе правильно обозначить проблему и не бросать занятия после того как все прошло. Ведь после восстановления - начинается развитие, которое укрепляет мышцы и не позволяет проблеме возникнуть снова. И помним, что борьба с лишним весом, укрепление вашего здоровья, совершенствование фигуры — все это возможно только при условии регулярности занятий. Пусть эта простая и несложная физическая нагрузка у вас будет такой же полезной привычкой как, например, ежедневная процедура чистки зубов.
3. Постоянно чувствуете усталость

Чувство усталости появляется по многим причинам. Это могут быть стрессы, плохое питание или гормональный дисбаланс. Но сидячий образ жизни также играет значимую роль в появлении этого чувства. Чем больше человек сидит, тем больше он будет уставать.
4. Ваш вес растет
Чтобы вес человека оставался неизменным, он должен потреблять ровно столько калорий, сколько получает вместе с пищей. «Лишние» калории, как правило, отправляются в жировое депо. Поэтому сидячий образ жизни становится катализатором проблем с лишним весом.
Но кроме этого он влияет на обмен веществ. «Замедление кровообращения и метаболизма в долгосрочной перспективе может привести к развитию диабета, появлению сердечного приступа, инсульта и других заболеваний», — предупреждает доктор философии, физиолог Эйми Лейтон.
5. Вы страдаете от появления одышки
«Сердце отлично работает и выполняет свои функции при хорошей циркуляции кислорода, — говорит доктор медицинских наук, кардиолог Санул Коррелиус. — Сидячий образ жизни приводит к появлению поверхностного дыхания, что постепенно истощает ресурсы сердца. Если не принять меры, увеличивается риск многих заболеваний».
Исследователи обнаружили, что каждый дополнительный час, проведенный за просмотром телевизора, связан со существенным повышением риска развития сердечных заболеваний. Ученые сравнили, что у людей, которые проводят в сидячем положении 10 часов в день, более высокий риск возникновения сердечного приступа по сравнению с теми, кто сидит в течение 5 часов.
«Без физической активности возникает симпатическая перегрузка нервной системы, что в свою очередь приводит к увеличению концентрации гормонов стресса в организме и маркеров воспаления», — предупреждает кардиолог Сюзанна Стейнбаум.
По мере того, как человек становится старше, требуется больше времени на восстановления нормальной работы сердца. По мнению доктора Санул Коррелиус, по предварительным подсчетам потребуется от 8 до 10 недель ежедневных тренировок. Начать можно с ходьбы в течение 10 минут в день, постепенно перейдя на 30 минут упражнений умеренной интенсивности 5 дней в неделю.
6. Ваше настроение часто на нуле

«Исследования показали, что те люди, которые ведут более сидячий образ жизни, имеют меньший уровень психологического благополучия. Они чаще сталкиваются с чувством подавленности, — рассказывает кардиолог Сюзанна Стейнбаум. — Это связано с тем, что во время физических нагрузок в организме высвобождается гормон радости серотонин, что обеспечивает хорошее настроение и мотивацию для занятий спортом».
У людей, которые мало двигаются, содержание серотонина в организме ниже, поэтому может страдать настроение и самочувствие.
7. У вас начались проблемы с памятью
Исследования показывают, что мозг человека так же нуждается в физических упражнениях, как и его тело. Об этом говорит издание PLOS ONE. Если человек проводит много времени в положении сидя, это приводит к уменьшению толщины в медиальной височной доле — области мозга, ответственной за память и обучение.
Специалисты отмечают, что даже небольшое увеличение физической активности дает большие преимущества для здоровья человека. Начать можно с малого, постепенно наращивая количество минут физической активности до рекомендаций, названных специалистами Всемирной Организации Здравоохранения.
Будьте активны! Движение — ключ к здоровой и долгой жизни.
Синдром раздраженного кишечника

Синдром раздраженного кишечника — состояние, связанное с периодическими болями в животе, нарушениями стула, вздутием живота. Расстройство может возникать спонтанно, с определенной частотой, причиняя большой дискомфорт. Это состояние можно и нужно контролировать, лечить, применять профилактические меры. Ниже — подробная информация о его причинах, симптомах и лечении.
Причины
Синдром раздраженного кишечника часто встречается у взрослых. Его распространенность в мире может варьироваться от 1 до 28%. На частоту встречаемости влияет место проживания(она выше в странах Европы, в США, состояние чаще диагностируют у жителей городов, а не сельской местности), пол (женщины обращаются к врачу с этой проблемой в среднем в два раза чаще, чем мужчины).
При этом синдроме периодически возникают боли в животе. Они сопровождаются метеоризмом, диареей или, наоборот, запорами. Это происходит из-за изменения кишечной моторики и чувствительности к стимуляции, которые, в свою очередь могут быть связаны с сочетанием психосоциальных и физиологических факторов.
Психосоциальные нарушения
Синдром раздраженного кишечника связывают с рядом состояний, среди которых тревожность, депрессия, расстройства сна, хроническая усталость и другие. Конфликты и стрессы могут усиливать симптомы, провоцировать обострение, но иногда они вообще не влияют на появление недомогания.
Физиологические изменения
Особенности физиологии кишечника могут влиять на появление симптомов. При гипералгезии чувствительность кишечника к обычному растяжению стенок повышается, и возникают болевые ощущения. Дискомфорт могут вызывать вегетативные расстройства, острый гастроэнтерит в анамнезе, слишком сильный сократительный ответ толстой кишки на прием пищи. У женщин функции кишечника могут частично зависеть от колебаний уровня гормонов и его изменения в течение менструального цикла.
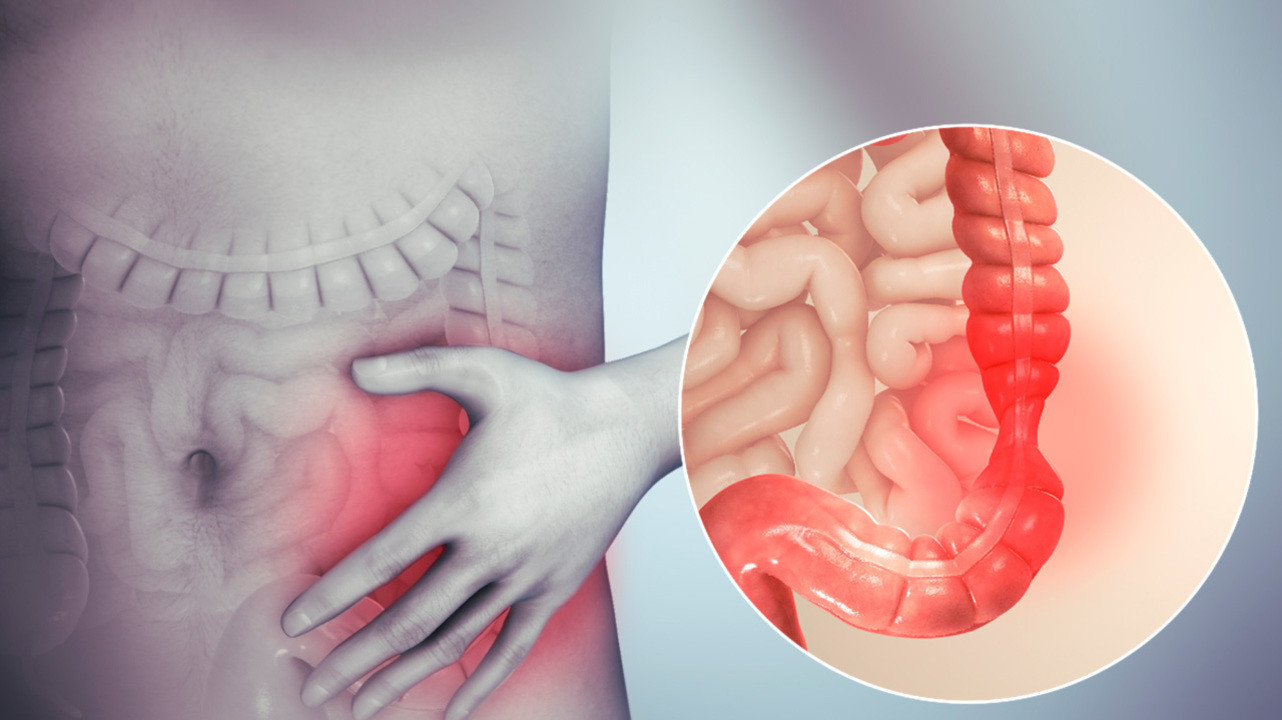
Изображение: Wiki Images - Scientific Animations (Creative Commons Attribution-Share Alike 4.0 International license)
На появление синдрома раздраженного кишечника также могут влиять наследственные факторы, физическое перенапряжение, несбалансированное питание, нарушение работы вегетативной нервной системы, нарушение кишечной микрофлоры. Эти факторы могут оказывать комбинированное действие, усиливая или уменьшая проявления синдрома. В то же время их наличие не означает, что синдром возникнет обязательно. Он не связан со структурными изменениями кишечника (диагностика не выявляет их).
Симптомы

Источник: СС0 Public Domain
При синдроме раздраженного кишечника минимум раз в неделю появляются боли в животе, которые связаны со следующими симптомами или состояниями:
- метеоризм, урчание в животе, усиленное газообразование, вздутие;
- чувство натуживания во время дефекации или ощущение, что кишечник опорожнен не полностью;
- слишком редкий или частый стул (меньше трех раз в неделю либо больше трех раз в сутки), изменение его формы, присутствие слизи в кале.
Главный симптом — абдоминальные боли. Их сила и частота могут меняться: у одних пациентов боли в животе бывают почти каждый день, у других они возникают реже, раз в несколько недель или даже месяцев. Живот может болеть после еды, что сопровождается вздутием, диареей, метеоризмом. Боль также может возникать после пробуждения, стресса, эмоционального возбуждения, физического напряжения. Обычно она проходит после дефекации. Живот не болит по ночам, чаще боль появляется с левой стороны в подвздошной области (боли могут быть и рассеянными). В целом болевой синдром стабильный, не нарастает, не изменяется со временем.
Вздутие живота ощущается пациентами как нарастающий дискомфорт. Нижняя часть живота увеличивается в объеме так, что одежда может становиться тесной. Появляется урчание, наблюдают повышенное газообразование в кишечнике (метеоризм).
У некоторых пациентов могут наблюдаться симптомы, не связанные с желудочно-кишечным трактом:
- мигрени, частые головные боли;
- слабость, быстрая утомляемость, усталость;
- затрудненное дыхание (ощущение неполного вдоха или кома в горле);
- дискомфорт в области груди, сердца (в том числе по ночам);
- изжога, тошнота и раннее насыщение;
- проблемы с мочеиспусканием (слишком частое, появление ложных позывов, ощущение, что мочевой пузырь опорожнен не полностью);
- боли в спине.
Эти симптомы чаще появляются у пациентов, имеющих серьезные психологические, эмоциональные проблемы.
Диагностика
Чтобы диагностировать синдром раздраженного кишечника, оценивают клиническую картину, историю болезни, потенциальное влияние психологических факторов, проводят осмотр.
Чтобы уточнить диагноз и исключить другие нарушения в работе кишечника, проводят ряд основных исследований и тестов. (таблица 1).
| Таблица 1. Перечень исследований для подтверждения синдрома раздраженного кишечника | |
|---|---|
| Исследование | Результаты |
| Клинический анализ крови | Проводится, чтобы исключить анемию, воспалительный процесс, инфекцию. |
| Биохимическое исследование крови | Контроль метаболических нарушений. При частой диарее; выявление электролитного дисбаланса. |
| Копрологические исследования | Анализы кала на содержание яиц гельминтов, простейших, кишечных патогенов, скрытой крови, патологических примесей. |
| Колоноскопия | Эндоскопическое обследование толстой кишки для оценки внутренней поверхности толстой кишки. |
| Ирригоскопия | Рентгенография толстой кишки с использованием контрастного вещества для диагностики воспалительных процессов слизистой, образования полипов, язв, для оценки строения, эластичности стенок, просвета. |
Дополнительно оценивают психологический статус пациента и отдельно — уровень тревоги и депрессии.
Большое значение имеет дифференциальная диагностика. Важно исключить воспалительные заболевания, инфекции, острые состояния, колиты, метаболические нарушения, другие заболевания. С синдромом раздраженного кишечника не связаны перечисленные ниже симптомы и состояния:
- возникновение болей по ночам;
- потеря веса;
- постоянные боли в животе при отсутствии других симптомов;
- заболевание прогрессирует, его проявления усиливаются;
- повышение температуры, лихорадка;
- наличие у родственников язвенного колита, целиакии, болезни Крона, рака толстой кишки;
- при лабораторной диагностике — выявление скрытой крови в кале, изменений в биохимических показателях крови, лейкоцитоза, повышения СОЭ, снижения уровня гемоглобина.
Это — признаки органических изменений, которые требуют углубленного обследования.
Лечение
Синдром раздраженного кишечника проявляется под влиянием комплекса факторов, и лечение должно компенсировать это и устранять основные симптомы. Для успешной терапии важно сотрудничество между врачом и пациентом, участие больного в лечении, его мотивация для преодоления и психоэмоциональных, и физиологических проблем. Для лечения может использоваться психотерапия, диетотерапия, лекарственные препараты. Врач выбирает методы лечения, учитывая, какие факторы в большей степени влияют на проявления синдрома. Также учитывают особенности здоровья пациента, длительность заболевания, то, как именно проявляется синдром.
Лекарственные препараты
Лекарства выбирают по набору симптомов:
- при диарее назначают обволакивающие, вяжущие и снижающие кишечную моторику лекарства, нормализующие перистальтику;
- при запорах используют слабительные с растительным составом, солевые растворы осмотического действия, другие препараты, усиливающие перистальтику;
- при метеоризме используют прокинетики, спазмолитики для нормализации перистальтики;
- для снятия болевого синдрома назначают спазмолитики.
При выраженных эмоциональных расстройствах (тревожность или возбудимость, неврастения, депрессия), дополнительно могут назначать антидепрессанты или седативные препараты.
Важно! Назначать лекарственные средства, давать рекомендации по их приему, устанавливать дозировки может только врач после подтверждения диагноза. Самолечение может быть опасным, ухудшать самочувствие, затруднять диагностику.
Психотерапия
Если появление симптомов синдрома раздраженного кишечника связано со стрессом, эмоциональным напряжением, тревожностью, помочь в решении проблемы может психотерапия. Чаще других применяют когнитивно-поведенческую терапию. Обычно это — краткосрочное лечение, которое помогает корректировать поведение, эмоциональный отклик, мысли, существующие установки. Реже может использоваться гипносуггестивная терапия, нейролингвистическое программирование или другие терапевтические методики.
Важно! Прежде, чем обращаться к психотерапевту, нужно пройти обследование у терапевта или гастроэнтеролога. Необходимо убедиться в том, что возникающие симптомы связаны именно с синдромом раздраженного кишечника, а не с другими заболеваниями.
Диета
При синдроме раздраженного кишечника пациентам рекомендуют соблюдать принципы здорового питания:
- рацион должен быть сбалансированным;
- лучше есть небольшими порциями, не торопясь;
- при вздутии живота исключают продукты, провоцирующие метеоризм (бобовые, капусту, другие продукты с высоким содержанием ферментируемой клетчатки);
- снижают потребление подсластителей, сахара, фруктозы, чтобы уменьшить риск диареи и метеоризма;
- для борьбы с запорами используют содержащие пищевые волокна пищевые добавки.
При построении плана питания для уменьшения симптомов синдрома раздраженного кишечника могут использоваться готовые диеты. Чаще других рекомендуют диету Low-FODMAP. Это — рацион из продуктов, содержащих минимум FODMAP-веществ (т.н. короткоцепочечных углеводов). К таким веществам относят:
- олигосахариды (содержатся в ржи, пшенице, бобовых, соевых продуктах, чесноке, луке);
- дисахариды (содержатся в молочных продуктах);
- моносахариды (фруктоза);
- полиолы (содержатся в сливах, персиках, грибах, цветной капусте).
Исключение продуктов, содержащих FODMAP-вещества, может уменьшать диарею и метеоризм, но такая диета эффективна не для всех пациентов. Если ее использование не дает результата, нужно отказаться от нее. Также для уменьшения проявлений синдрома раздраженного кишечника может использоваться безглютеновая диета. Формировать подходящий рацион лучше вместе с врачом после обследования.
Прогноз
При синдроме раздраженного кишечника прогноз является благоприятным: состояние пациента не ухудшается, а при правильном лечении симптомы можно контролировать или полностью убирать. При легкой форме синдрома обычно достаточно постановки диагноза, консультации, формирования рекомендаций по питанию и назначения препаратов для приема при появлении симптомов. Если состояние длится долго, является средним или тяжелым, назначают комплексное лечение. Пациента направляют к гастроэнтерологу, психотерапевту и альгологу (специалист по лечению боли). Обычно при соблюдении рекомендаций врачей состояние удается быстро улучшить.
Профилактика
Меры профилактики помогают уменьшить проявления синдрома раздраженного кишечника, лучше контролировать его, избегать боли и других симптомов.
Для профилактики врач может назначить соблюдение диеты: сбалансированное, умеренное питание. В рационе не должно быть продуктов, способных провоцировать диарею или запоры, метеоризм, абдоминальные боли. Желательно употреблять как можно меньше алкоголя, газированных, содержащих кофеин или сахарозаменители напитков, есть меньше соленого, острого, жареного. Потреблять пищу лучше небольшими порциями, через равные промежутки времени. Если синдром сопровождается запорами, лучше пить больше чистой воды.
Важно заботиться о собственном психологическом состоянии, сохранять эмоциональное равновесие. Нужно учиться контролировать эмоциональные реакции, осваивать методы релаксации. Чтобы снизить уровень стресса, соблюдают режим дня, контролируют уровень нагрузок, следят, чтобы отдых был достаточным. Хобби, занятия творчеством, увлечения помогают снижать эмоциональное напряжение и уменьшают риск появления синдрома.
Физические упражнения
Для профилактики синдрома раздраженного кишечника эффективны физические упражнения, занятия спортом. Нагрузки должны быть умеренными, посильными. Это может быть ходьба, плавание, гимнастика, йога, цигун, другие виды тренировок.
Влияние физической активности на состояние здоровья пациента с синдромом раздраженного кишечника:
- занятия спортом снимают психическое напряжение, помогают противостоять стрессу, улучшают эмоциональное состояние;
- в сочетании с диетой физические нагрузки нормализуют вес, улучшают общее самочувствие, защищают от недомоганий;
- формирование мышечного корсета в области брюшного пресса может корректировать перистальтику.
Рекомендации по физическим нагрузкам может дать лечащий терапевт, специалист по лечебной физкультуре или врач-реабилитолог. План тренировок составляют с учетом физической подготовки, состояния здоровья. Режим питания при занятиях спортом выстраивают так, чтобы между приемом пищи и началом тренировки проходило не меньше 1,5-2 часов.
Заключение
Синдром раздраженного кишечника можно лечить и контролировать. Правильное питание, здоровый образ жизни и отсутствие эмоциональных перегрузок уменьшают его проявления или полностью устраняют проблему. Главное — убедиться в том, что боли в животе и проблемы со стулом связаны именно с этим синдромом, а не с другими заболеваниями. Для этого нужно обратиться к терапевту или гастроэнтерологу, пройти обследование. По результатам диагностики врач сможет дать более точные и эффективные рекомендации по лечению и профилактике синдрома раздраженного кишечника.
Читайте также:
